Carta al Editor sobre COVID-19
Procedimiento para el uso de pirómetros durante la pandemia por COVID-19
Procedure for the usage of pyrometers during the COVID-19 pandemic
Jorge-Homero Wilches-Visbal1, Midian-Clara Castillo-Pedraza2, Danny-Giancarlo Apaza-Veliz3
1 Ingeniero Físico, Doctor en Física Aplicada a la Medicina y Biología. Profesor Ocasional de Tiempo Completo, Facultad de Ciencias de la Salud, Universidad del Magdalena, Santa Marta, Colombia. Correo electrónico: jhwilchev@gmail.com. ORCID: 0000-0003-3649-5079. Autor de correspondencia.
2 Odontóloga, Doctora en Rehabilitación Oral. Profesora Ocasional de Tiempo Completo, Programa de Odontología, Facultad de Ciencias de la Salud, Universidad del Magdalena, Santa Marta, Colombia. Correo electrónico: midianclar@gmail.com. ORCID: 0000-0003-3170-3959.
3 Licenciado en Física, Magíster en Física Aplicada a la Medicina y Biología. Faculdade de Filosofia, Ciências e Letras de Ribeirão Preto, Universidade de São Paulo, Brasil. Correo electrónico: dapazaveliz@gmail.com. ORCID: 0000-0001-7645-2626.
Archivos de Medicina (Manizales) Volumen 21 N° 1, Enero-Junio 2021, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874, Wilches-Visbal JH, Castillo-Pedraza MC, Apaza Veliz DG.
Recibido para publicación: 28-08-2020 - Versión corregida: 27-09-2020 - Aprobado para publicación: 15-10-2020
Wilches-Visbal JH, Castillo-Pedraza MC, Apaza-Veliz DG. Procedimiento para el uso de pirómetros durante la pandemia por COVID-19. Arch Med (Manizales). 2021. 21(1):305-308. https://doi.org/10.30554/archmed.21.1.3973.2021
Apreciado editor:
La COVID-19, una pandemia sin precedentes causada por el coronavirus SARS-CoV2, ha afectado a millones de individuos desde su aparición en diciembre de 2019. El SARS-CoV2 puede transmitirse directa (tos, estornudo, aerosoles) o indirectamente (contacto con mucosas o superficies inanimadas) de individuo a individuo [1,2].
Ante la inexistencia de vacuna, la identificación temprana de sospechosos es una medida de contención crucial para reducir el riesgo de infección [3,4]. Ya que la fiebre es el síntoma más recurrente en los infectados por SARS-CoV2 [1, 4] el escaneo de temperatura es de especial relevancia [4].
La temperatura del tímpano, por su proximidad con la arteria carótida interna y el hipotálamo, es el mejor indicador para la temperatura interna del cuerpo [4–6]. No obstante, la medición de la temperatura timpánica posee un alto riesgo de infección cruzada debido a mecanismos de transmisión indirecta [4, 6] relacionados con el hecho de que la cubierta de la sonda del termómetro de tímpano entra en contacto con el canal auditivo y con que, además, tenga que adaptarse a la forma del canal a fin de reducir la incomodidad y la propensión al movimiento del paciente [7].
Las cámaras termográficas y los termómetros infrarrojos de no-contacto (pirómetros) se han popularizado como herramientas tecnológicas de cribado en brotes infecciosos [4, 7]. Los termómetros y cámaras infrarrojas detectan la radiación infrarroja emitida por cualquier cuerpo con temperatura superior al cero absoluto y la transforman en una señal eléctrica, que luego es procesada para obtener un valor o mapa de temperaturas [6, 7].
Matemáticamente, la temperatura emitida por un objeto (o individuo), Ti, puede ser expresada en términos de la temperatura del ambiente de medición, Ta, la energía detectada por el dispositivo infrarrojo (termómetro de piel o timpánico), Ed, y la temperatura del dispositivo, Td, de modo que [7],
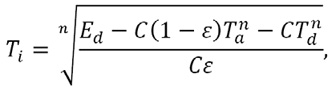
donde C es la constante del dispositivo infrarrojo, ε es la emisividad de la piel o tímpano del paciente y n es una constante cuyo valor es 4 cuando el termómetro cubre todo el rango de longitudes de ondas emitidas. La temperatura ambiente, Ta, debe ser estable y la del dispositivo, Td, ser medida con un termómetro de alta precisión. Las temperaturas están dadas en Kelvin.
La emisividad del tímpano se asume como 1,0 mientras la de la piel se supone cercana a 0,98. Ajustes de emisividad son necesarios siempre que se realicen mediciones de temperatura corporal haciendo uso de termómetros infrarrojos industriales [7] (aunque el uso de estos no sea adecuado en este contexto).
Algunos de los cuestionamientos sobre el uso de pirómetros y cámaras termográficas se fundamentan en que no todos los individuos infectados presentarían fiebre; en que miden la temperatura de la piel, que debido a variaciones fisiológicas y ambientales, no se corresponde necesariamente con la temperatura interna [5, 6] y en su menor exactitud en comparación con el termómetro infrarrojo de tímpano [5, 8]. Sin embargo, las cámaras termográficas y pirómetros modernos tienen a su favor la rapidez de la medición, no requerir contacto y ser nada incómodos [2, 7].
Comparadas con los pirómetros, las cámaras infrarrojas tienen mayor exactitud, pueden realizar escaneos en masa, permiten realizar la medición a mayor distancia y en varios puntos del cuerpo a la vez [7]. Empero, debido a que los pirómetros han sido empleados en epidemias anteriores, a su bajo costo y fácil manejo y a que puede tener algún efecto positivo en el bloqueo parcial de la transmisión [4, 9, 10], estos continúan usándose, de manera preferencial, durante la pandemia [6, 11].
Para usar correctamente los pirómetros durante epidemias como la COVID-19 y con base en la literatura más actual, se sugiere el siguiente procedimiento operativo [4–6, 10]:
- Certifique que el pirómetro esté calibrado, de lo contrario, calíbrelo mediante una prueba de caja negra. Esta prueba puede hacerse comparando la lectura del termómetro infrarrojo sobre una región del paciente (por ejemplo: brazo) y la de un termómetro de referencia (alguno del cual se tiene certeza de su exactitud y reciente calibración, por ejemplo, un termómetro digital de contacto de varilla), de manera que, ante discrepancias existentes, el termómetro infrarrojo deberá ajustarse hasta que su lectura coincida con la del de referencia.
- Coloque al pirómetro de 10 a 30 min en el ambiente de medición antes de la toma de temperatura.
- Verifique que el sitio de medición (frente, arteria temporal o muñeca) esté limpio, seco y dentro de las condiciones ambientales sugeridas por el fabricante (por ejemplo: temperatura ambiente de 16 a 40°C y humedad inferior al 85%). Tome la medida en la mitad de la frente o 10 cm hacia arriba de la palma de la muñeca, alejándose de la incidencia de la luz solar y de corrientes de aire (por ejemplo: las de un aire acondicionado).
- Asegúrese de que, antes de iniciar la medición, tanto el operador del pirómetro como el paciente, porten el tapaboca. Asimismo, se aconseja que el paciente haya estado en reposo durante un par de minutos, antes de la medición. En lo posible, el operador del pirómetro deberá ser el mismo que el del termómetro infrarrojo de tímpano.
- Mantenga el pirómetro dentro del rango de distancia indicado por el fabricante (por ejemplo: 3-5 cm) y apunte de manera perpendicular al sitio de medición.
- Repita la medición de 1 a 2 minutos después de la primera toma para mayor confiabilidad del resultado, dado que algunos estudios sugieren que registrar al menos dos veces la temperatura de los individuos genera mayor confiabilidad en el resultado. En este caso, tenga en cuenta la media de las dos temperaturas registradas.
- Cuando el pirómetro registre una temperatura superior a 36°C, utilice el termómetro infrarrojo de tímpano, de modo que, si la temperatura del tímpano fuera mayor que 37,6 °C, el individuo se diagnostica con fiebre y es sospechoso de estar contagiado. Para el caso de la temperatura en tímpano, asegúrese de que la sonda se mantenga en la misma posición y que no se retirará hasta tanto no suene el pitido característico de la lectura.
- Cada vez que use el termómetro infrarrojo de tímpano, retire la cubierta de la sonda usando guantes desechables. Limpie la cubierta con alcohol al 70% o, si fuera posible, deséchela junto con los guantes, en la caneca dispuesta para tal fin. Mantenga limpia la ventana de la sonda.
- El termómetro infrarrojo de tímpano y el pirómetro deberán ser desinfectados, como mínimo, después de cada jornada.
- Establezca la frecuencia de calibración de los termómetros infrarrojos. En general, esta es proporcional al número de veces que el termómetro es usado, al modo de uso, a las condiciones ambientales (polución y humedad) y a la calidad del equipo. El proceso de calibración debe garantizar que la comparación entre el termómetro infrarrojo y la referencia se hace, para igual número de mediciones, en el mismo punto, ángulo y distancia al paciente. Dado que los pirómetros han venido usándose con asiduidad durante la pandemia, realizar, como mínimo, una calibración por semana sería conveniente.
La mayor novedad de este procedimiento radica en el punto 7 en el que, de acuerdo con los estudios de Chen G et al. (2020) [5] y Chen HY et al. (2020) [7], una sinergia pirómetro de piel - termómetro infrarrojo de tímpano junto con una disminución del umbral de fiebre en piel, minimizaría la tasa de falsos negativos en el escaneo de sospechosos.
Con respecto al sitio de medición, aunque ambos estudios reconocen la alta fiabilidad del escaneo por medición en frente, se contradicen respecto a la idoneidad del registro de temperatura en muñeca. Adicionalmente, mientras Chen G et al. (2020) [5] reconoce no tener certeza de si estos resultados puedan extenderse a pirómetros de distintas marcas, Chen HY et al. (2020) [7] no encontró diferencias significativas entre dos marcas diferentes de pirómetros.
De acuerdo con las evidencias de los dos artículos anteriormente mencionados y los allí citados, se concluye que la medida de temperatura en frente (más que en muñeca) con umbral de 36°C debe ser explorada como medida de detección rápida de sospechosos de COVID-19. Igualmente, urge implementar y exigir el cumplimiento de procedimientos como el descrito en este trabajo toda vez que, diariamente en Colombia y con seguridad en demás países de la región, se puede constatar el uso incorrecto de pirómetros por parte de individuos, entidades comerciales e, incluso, sanitarias. La masificación del uso de pirómetros debe ir acompañada de una capacitación igualmente masiva.
De cualquier manera, conviene validar el umbral de temperatura propuesto en [5] y [7] a partir de registros de temperatura en frente de acuerdo con los tipos de pirómetros y las particularidades ambientales de cada lugar.
Conflictos de interés: los autores declaran no tener conflicto de interés.
Fuentes de financiación: ninguna.
Literatura citada
1. Wilches-Visbal JH, Castillo-Pedraza MC. Aproximación matemática del modelo epidemiológico SIR para la comprensión de las medidas de contención contra la COVID-19. Rev Esp Salud Pública. 2020; 94:e202009109.
2. Fallahi HR, Keyhan SO, Zandian D, Seong-Gon K, Behzad C. Being a front-line dentist during the Covid-19 pandemic: a literature review. Maxillofac Plast Reconstr Surg. 2020; 42:12. DOI: 10.1186/s40902-020-00256-5
3. Güner R, Hasanoğlu İ, Aktaş F. Covid-19: Prevention and control measures in community. Turkish J Med Sci. 2020; 50:571-577. DOI: 10.3906/sag-2004-146
4. Mohammed MN, Syamsudin H, Al-Zubaidi S, Sairah A.K, Ramli R, Yusuf E. Novel covid-19 detection and diagnosis system using iot based smart helmet. Int J Psychosoc Rehabil. 2020; 24:2296-2303. DOI: 10.37200/IJPR/V24I7/PR270221
5. Chen G, Xie J, Dai G, Zheng P, Hu X, Hu H et al. Validity of the use of wrist and forehead temperatures in screening the general population for covid-19: A prospective real-world study. Iran J Public Health. 2020; 49:57-66. DOI: 10.18502/ijph.v49iS1.3670
6. Aw J. The non-contact handheld cutaneous infra-red thermometer for fever screening during the COVID-19 global emergency. J Hosp Infect. 2020; 104: 451. DOI: 10.1016/j.jhin.2020.02.010
7. Chen HY, Chen A, Chen C. Investigation of the Impact of Infrared Sensors on Core Body Temperature Monitoring by Comparing Measurement Sites. Sensors (Basel). 2020; 20:1-17. DOI: 10.3390/s20102885
8. U.S Food and Drugs Administration (FDA). Thermal Imaging Systems (Infrared Thermographic Systems / Thermal Imaging Cameras), https://www.fda.gov/medical-devices/general-hospital-devices-and-supplies/thermal-imaging-systems-infrared-thermographic-systems-thermal-imaging-cameras (2020, accedido 20 de junio de 2020).
9. Canadian Agency for Drugs and Technologies in Health. Non-Contact Thermometers for Detecting Fever: A Review of Clinical Effectiveness. En: CADTH Rapid Response Reports. 2014.
10. Bwire GM, Paulo LS. Coronavirus disease-2019: Is fever an adequate screening for the returning travelers? Trop Med Health. 2020; 48:1-3. DOI: 10.1186/s41182-020-00201-2
11. U.S. Food and Drug Administration (FDA). Non-contact Infrared Thermometers, https://www.fda.gov/medical-devices/general-hospital-devices-and-supplies/non-contact-infrared-thermometers (2020, accedido 17 de junio 2020).
12. Wu E, Qi D. Masks and thermometers: Paramount measures to stop the rapid spread of SARS-CoV-2 in the United States. Genes Dis. (Ahead of print) 2020. DOI: 10.1016/j.gendis.2020.04.011.

