Artículo Reporte de Caso
Cerclaje abdominal realizado durante la gestación: reporte de caso y revisión de la literatura
José Augusto Durán-Chávez1, Andrea del Rocío Pérez-Castillo2, Denys Amilcar Quispe-Alcocer3
1 Ph.D Ginecología y Obstetricia: Biología de la Reproducción, Universidad Central del Ecuador - UCE y Centro de Investigación Médica Provida - CIMProvida, Quito-Latacunga, Ecuador, ORCID: https://orcid.org/0000-0002-6570-2092. Correo e.: jaduran_1975@yahoo.com.
2 Médica, Centro de Investigación Médica Provida - CIMProvida, Latacunga, Ecuador, ORCID: https://orcid.org/0000-0003-2016-6158. Correo e.: andre.perez9428@gmail.com
3 Médico, Centro de Investigación Médica Provida - CIMProvida, Latacunga, Ecuador, ORCID: https://orcid.org/0000-0001-7330-9031. Correo e.: amilq23@gmail.com.
Archivos de Medicina (Manizales) Volumen 20 N° 2, Julio-diciembre 2020, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874, Durán Chávez J.A., Pérez Castillo A.R., Quispe Alcocer D.A.
Recibido para publicación: 25-07-2019 - Versión corregida: 21-05-2020 - Aprobado para publicación: 29-05-2020
Durán-Chávez JA, Pérez-Castillo AR, Quispe-Alcocer DA. Cerclaje abdominal realizado durante la gestación: reporte de caso y revisión de la literatura. Arch Med (Manizales) 2020. 20(2):505-512. https://doi.org/10.30554/archmed.20.2.3437.2020
Resumen
La insuficiencia del cérvix es una alteración del tejido cervical que impide mantener el embarazo hasta su término, provocando pérdidas fetales recurrentes en el segundo trimestre de embarazo. Se presenta un caso de incompetencia cervical, causante de tres abortos previos, el último pese a cerclaje vaginal; por tanto, se realiza cerclaje por vía abdominal, logrando un embarazo viable hasta las 35,6 semanas, que termina en cesárea por amenaza de parto pretérmino y ruptura prematura de membranas. Además, se expone una revisión de la literatura sobre el tratamiento de esta patología.
Palabras clave: incompetencia cervical, cerclaje cervical, parto pretérmino.
Abdominal Cerclage Performed during pregnancy: case report and literature review
Summary
Incompetence of the cervix is an alteration of the cervical tissue that prevents maintaining the pregnancy until its term, causing recurrent fetal losses in the second trimester of pregnancy. A case of cervical incompetence is presented, causing three consecutive abortion, the last one despite vaginal cerclage, therefore, abdominal cerclage is performed, achieving a viable pregnancy until 35,6 weeks, ending in caesarean section due to threat of preterm delivery plus premature rupture of membranes. In addition, a review of the literature on the treatment of this pathology is presented.
Keywords: cervical incompetence, cervical cerclage, preterm delivery.
Introducción
La insuficiencia cervical (IC) describe la incapacidad del cuello uterino para retener un embarazo en ausencia de signos y síntomas de contracciones uterinas, trabajo de parto, o ambos en el segundo trimestre [1]. Cursa con una dilatación imperceptible del cérvix, ruptura de membranas, mínima o ausente actividad uterina, ausencia de infección y posteriormente la expulsión del feto habitualmente vivo [2].
La incidencia de la incompetencia cervical suele ser del 0,1% al 2% de los embarazos, alcanza hasta el 8% en casos de pérdidas fetales recurrentes en el segundo trimestre de embarazo [3] y podría llegar al 75% entre las mujeres que tuvieron partos pretérminos (PP) [4]. Consecuencia directa de esta patología puede ser el PP el cual constituye un problema de salud pública; en el 2005 el 9,6% de los nacimientos en el mundo fueron prematuros, alrededor de 12,9 millones, con su máxima concentración en África y Asia (10,9 millones) en América Latina y el Caribe (ALC) la tasa fue de 0,9 millones [5]. Para el 2014 fue del 10,6% (14,8 millones) de todos los nacimientos y en ALC alcanzó los 10,8 millones [6]. En Ecuador se estima que el 5,1% de partos son prematuros [5]. El costo social del PP, según el informe del Instituto de Medicina (IOM) de Estados Unidos con datos hasta el 2005, fue de $26 billones, valor que incluye costos del parto y atención del prematuro hasta los 5 años [7].
Se consideran factores de riesgo de la IC el antecedente de abortos previos, PP anteriores y la pérdida de la integridad cervical como consecuencia traumática (aborto previo inducido, histeroscopia) o quirúrgica (legrado, conización cervical láser y cualquier procedimiento que implique dilatación cervical). Además, factores congénitos que causen deterioro funcional cervical por la exposición intraútero a dietilestilbestrol, trastornos vasculares relacionados con el colágeno y elastina, y anomalías müllerianas [8,9].
El diagnóstico se establece cuando la medición de la longitud cervical por ultrasonido transvaginal con un valor inferior a 25 mm y/o dilatación cervical < 4 cm sin contracciones uterinas detectados en el examen físico antes de las 24 semanas de gestación, en mujeres con una o más pérdidas previas de embarazo, o historia de nacimiento pretérmino u otros factores de riesgo significativos para la IC [10,11]. Además de la medición de la longitud cervical se debería describir la presencia o la ausencia de canalización, que se representa con letras T-Y-V-U, que indican la forma de la interfaz entre el orificio cervical interno y el segmento uterino inferior [12]. Así, un valor de longitud cervical ≥ 25 mm con una forma de T en mujeres asintomáticas el riesgo de IC es mínimo y se considera un hallazgo fisiológico [13]. Por el contrario, el acortamiento de la longitud cervical acompañado de canalización en forma profunda de U, es un hallazgo típico en pacientes con alto riesgo de PP o aborto espontáneo [12,13].
El tratamiento es quirúrgico; consiste en realizar un cerclaje o sutura del orificio interno del cuello uterino para proporcionar soporte mecánico al canal cervical y mantener el cuello uterino cerrado para prevenir un PP [14].
Existen varias técnicas descritas para el abordaje de la IC. Hacia 1950 se diseñaron dos técnicas quirúrgicas vía transvaginal, la de Shirodkar y la de McDonald [15], ambas válidas y aplicadas en la actualidad [11]. Sin embargo, situaciones clínicas como historia previa de cerclaje transvaginal fallido, cuello uterino considerablemente corto o amputado, laceración traumática del cérvix, desgarros profundos del cuello uterino, conización profunda, fístula cérvico-vaginal, malformaciones uterinas y útero didelfo hacen que el abordaje transvaginal sea quirúrgicamente inviable, dificultoso o de alto riesgo de rotura ovular [3,11,16].
En este contexto, Benson y Durfee, describieron en 1965 el primer cerclaje cérvico-ístmico transabdominal como método alternativo para este grupo de pacientes [17]; en la actualidad reporta una tasa de éxito de un 95% para mantener el embarazo y se ha demostrado que es el tratamiento de elección en pacientes cuando el cerclaje transvaginal ha fracasado [16,18]. Una modificación de esta técnica es la de Mahran, que proporciona mejores resultados [19].
En 1998 se realizó por primera vez el abordaje laparoscópico por Lesser et al. [20], y es cada vez más utilizado tanto antes como durante el embarazo [21].
La técnica transabdominal abierta es una técnica conocida, con buenos resultados en la supervivencia fetal 98% [22,23]; sin embargo, existen condiciones que limitan este procedimiento: riesgo alto de sangrado, hospitalización y la necesidad de doble laparotomía, la primera para el cerclaje transabdominal y posteriormente para el nacimiento del feto [18]. En contraste la vía laparoscópica se asocia con una efectividad similar a la laparotomía [21], menor riesgo de sangrado, menos o ningún día de hospitalización, menor dolor postquirúrgico y recuperación más rápida [22]; las desventajas del abordaje laparoscópico es el mayor costo económico en el procedimiento debido al equipamiento requerido y la necesidad de experticia y pericia del profesional en el manejo de estos instrumentos [23].
El estudio multicéntrico aleatorizado controlado de Shennan et al., demostró que el cerclaje abdominal es superior al cerclaje vaginal en mujeres con cerclaje fallido previo para prevenir el PP temprano (menor a 32 semanas) y la pérdida fetal [24].
El objetivo de este estudio es revisar la literatura publicada sobre el tratamiento de la IC, mediante el análisis de un caso, responsable de tres abortos previos consecutivos alrededor de la semana 20 de embarazo, con cerclaje vaginal fallido en la tercera gestación, en la cuarta gestación se realizó cerclaje cervical por vía transabdominal con la técnica de Mahran a las 13 semanas de gestación, obteniendo un resultado exitoso.
Resumen del caso clínico
Mujer de 25 años, ecuatoriana, nacida y residente en Latacunga, casada, mestiza, católica, instrucción secundaria completa, lateralidad diestra, grupo sanguíneo 0 Rh+.
Antecedentes patológicos personales: incompetencia cervical, más aborto recurrente. Se observa la longitud cervical y longitud de útero previo al primer cerclaje en la Figura 1 y 2. Antecedentes quirúrgicos: cerclaje cervical por vía vaginal en la tercera gesta. Antecedentes gineco-obstétricos: menarquia 12 años, ciclos menstruales regulares, duración de 6 días, sangrado moderado. Gestas 4, partos 0, abortos 3, cesáreas 0, hijos vivos 0.
G1: aborto a las 20 semanas de gestación. G2: aborto a las 20 semanas de gestación. G3: aborto a las 21 semanas de gestación a pesar de haberse realizado cerclaje vaginal técnica McDonald a las 12 semanas por el servicio de ginecología-obstetricia del Hospital Básico Provida; se observa en la Figura 3 los hilos del cerclaje con la protrusión de membranas ovulares en vagina el día del aborto. G4: actual, edad gestacional 13 semanas por fecha de ultima menstruación (FUM).
La mujer acude con embarazo de 13 semanas por FUM; se decide practicar cerclaje abdominal para mantener el embarazo, luego de excluir trisomías por test combinado primer trimestre, por cuanto en el embarazo anterior el cerclaje vaginal no tuvo éxito. La paciente conoce, entiende y acepta los riesgos y complicaciones de este procedimiento, mediante firma del consentimiento informado.
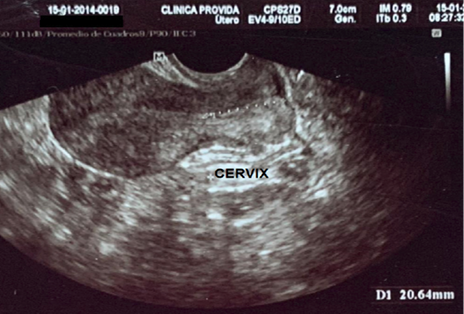
Figura 1. Longitud cérvix uterino por ecografía transvaginal .
Fuente: Servicio de Ginecología-Obstetricia, Hospital Básico “PROVIDA”
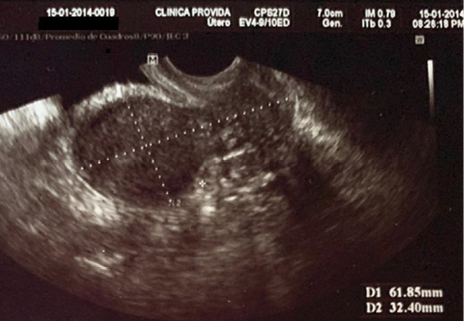
Figura 2. Longitud de útero por ecografía transvaginal
Fuente: Servicio de Ginecología-Obstetricia, Hospital PROVIDA
a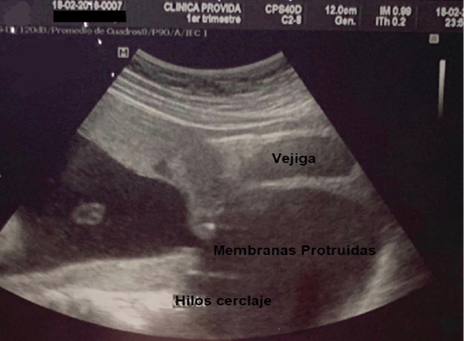
Figura 3. Membranas protruidas en vagina
Fuente: Servicio de Ginecología-Obstetricia, Hospital PROVIDA
Procedimiento - Cerclaje abdominal
Bajo normas de asepsia y antisepsia, con anestesia raquídea, la paciente en posición de litotomía y previa colocación de sonda Foley, se aborda la cavidad abdominal mediante incisión de Pfannenstiel de aproximadamente 15 cm de longitud que compromete piel, tejido celular subcutáneo y aponeurosis.
Por técnica de Mahran, se incide transversalmente el peritoneo en la reflexión útero-vesical, quedando expuesto el repliegue cérvico-uterino; se rechaza la vejiga, y mediante tracción manual del útero se localiza el istmo cervical [19].
El cerclaje se realiza con cinta de Mersilene “Set de suturas para el tratamiento de la IC (Cérvix Set)”, identificando previamente la división de la arteria uterina en su rama ascendente y descendente, medial a la división, se pasa la aguja montada de anterior a posterior, emergiendo a nivel de la inserción del ligamento útero-sacro en lado derecho e izquierdo; se anuda la cinta en la cara posterior de la región ístmico cervical. Figura 4.
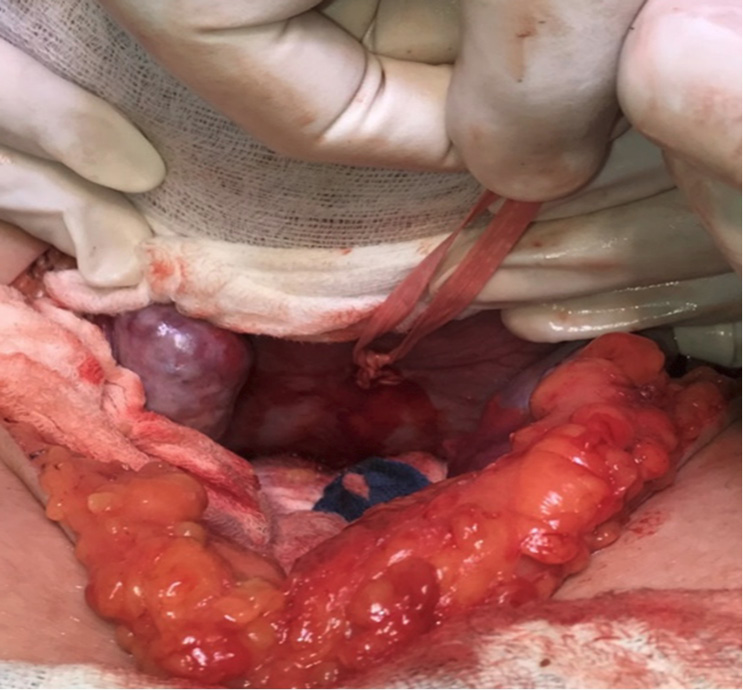
Figura 4. Cerclaje abdominal cara posterior de región istmo cervical
Fuente: Servicio de Ginecología-Obstetricia, Hospital PROVIDA
Se realiza control de hemostasia. Reposición de útero a cavidad. Exteriorización de material blanco y control de hemostasia por planos. Se procede al cierre de la cavidad abdominal por capas; síntesis de peritoneo parietal con Vicryl 2/0; puntos de aproximación de plano muscular y síntesis de aponeurosis con Vicryl 1; síntesis de piel con Dafilon 3/0, procedimiento sin complicaciones, sangrado estimado de 50ml.
La paciente en postquirúrgico con evolución favorable, es dada de alta tres días posteriores al procedimiento; egresa en buenas condiciones generales, previa realización de ecografía transabdominal evidenciando cantidad adecuada de líquido amniótico y frecuencia cardiaca presente.
Se realiza control a la semana para retiro de puntos y valoración del cérvix; por medio de ultrasonido vaginal se observa una longitud cervical de 4 cm y a nivel del orificio cervical interno un cerclaje adecuado, teniendo como antecedente, una longitud cervical previa de 2 cm.
Acude a control a las 16 semanas; a las 22 semanas se realiza ecografía morfológica fetal sin encontrarse patología, con una longitud cervical de 3 cm; 24 semanas test de O Sullivan para descartar diabetes gestacional negativo; a las 28 semanas flujometría de arteria umbilical y arteria cerebral media dentro de parámetros normales; a las 32 semanas crecimiento y peso fetal dentro de la normalidad.
A las 35,6 semanas, se presenta amenaza de PP, se realiza control ecográfico que reporta feto único, vivo, pelviano, al examen físico se evidencia actividad uterina con dos contracciones en 10 minutos Figura 5, se indica útero inhibición con nifedipina y maduración pulmonar con betametasona; a las 12 horas del ingreso se produce ruptura pretérmino de membranas, por lo que se decide culminar el embarazo por cesárea.
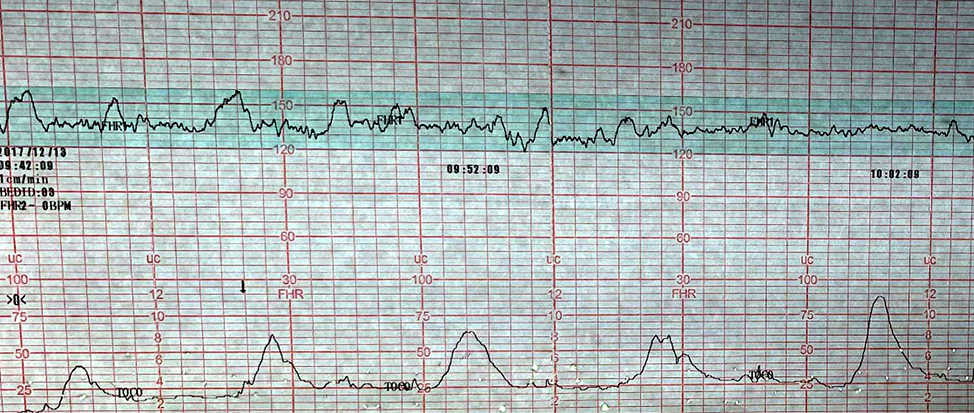
Figura 5. Monitoreo fetal electrónico Fuente: Servicio de Ginecología-Obstetricia, Hospital PROVIDA
Cerclaje abdominal realizado durante la gestación: reporte de caso y revisión de la literatura pp 505-512
Se recibe a recién nacido masculino de 35,6 semanas por FUM con APGAR 8/9, saturación de oxígeno 95 %, peso: 3200 gr, talla: 48 cm y perímetro cefálico: 37,2 cm; se retira la cinta de cerclaje.
Madre y recién nacido en buenas condiciones, se otorga el alta hospitalaria a los 3 días posteriores al parto; a los 30 días posparto se inicia anticoncepción mediante implante subdérmico de etonogestrel.
Discusión
El cerclaje transvaginal es la primera línea para tratar esta patología [14]; sin embargo, para las mujeres con historia de cerclaje transvaginal fallido en un embarazo previo, un cerclaje abdominal es más efectivo [11,25]. Lotgering et al., en los Países Bajos llevó a cabo su estudio tipo cohorte retrospectivo de 101 embarazadas sometidas a cerclaje cervicoístmico en un periodo de 20 años, reporta que el 76% de los nacimientos fueron antes de las 32 semanas de gestación cuando se realizó un cerclaje vaginal con una tasa de sobrevida neonatal de 27,5%, mientras que con un abordaje abdominal fue de 7% y 93,5% respectivamente [2]. A esto se suma otro estudio donde el cerclaje cervicoístmico transabdominal tiene una tasa de sobrevivencia neonatal de 96,4% [26].
La principal complicación intraoperatoria asociada al cerclaje cérvico-ístmico transabdominal es el sangrado, por daño de los vasos uterinos [3]. Este riesgo disminuye al usar la técnica descrita por Mahran [19], técnica utilizada en este caso.
Dentro del abordaje quirúrgico abierto o laparoscópico para el cerclaje abdominal la ACOG y RCOG sugieren que no hay suficiente evidencia para recomendar un enfoque sobre otro [1,27]. Ades et al., comparó el resultado de 51 pacientes por abordaje laparoscópico frente a 18 pacientes con abordaje abierto, y reportó supervivencia fetal 100% y 98% respectivamente. Las complicaciones fueron 22% en abordaje abierto y únicamente el 1% tuvo alguna complicación por laparoscopia [23]. Históricamente se recomienda que se debe realizar entre las 12-14 semanas de gestación o en ausencia de embarazo [1,27], el abordaje realizado en este caso fue a las 13 semanas y evolucionó favorablemente.
Diversos estudios analizan los resultados del cerclaje abdominal en cuanto a la edad gestacional al momento del parto. En el estudio realizado por Auber et al., de los 13 cerclajes realizados, 11 tuvieron un embarazo de los cuales 9 (82%) fue a término y 2 pretérmino con 34 y 36 semanas respectivamente [28]. En otro estudio, el éxito del cerclaje abdominal por laparotomía fue del 63% en donde el embarazo culminó por cesárea electiva más allá de las 37 semanas [23]. Una revisión sistemática de 16 estudios de cerclaje abdominal incluyó 678 casos, tomó como resultado final la tasa de partos en el tercer trimestre y nacidos vivos con abordaje por laparotomía muestra 77,4% - 99,5% y 85,2% - 100%, respectivamente [29]. Comparado con nuestro caso, la edad gestacional del neonato (35,6 semanas) se encuentra dentro de los parámetros esperados.
Al revisar la efectividad del abordaje laparoscópico versus laparotomía, la tasa de éxito es similar en ambos casos, además ninguno se asoció con complicaciones graves a corto o largo plazo [23]. Tulandi et al., y Dawood et al., en sus respectivos estudios llegan a la conclusión que a pesar de que ambos enfoques de abordaje presentan una efectividad similar, el abordaje laparoscópico es mucho más práctico y se asocia a menor morbilidad quirúrgica cuando se realiza en mujeres no embarazadas [29,30].
Sin embargo, la revisión realizado por Gremeau et al., favorecen al abordaje laparoscópico por una mayor tasa de partos a una edad gestacional mayor a 34 semanas, además de una reducción de la morbilidad perioperatoria y postoperatoria debido a menor estancias hospitalarias y tiempos quirúrgicos, manteniendo la tasa de supervivencia fetal [31,32].
Conclusión
La decisión del abordaje depende de la experiencia del cirujano, junto con la decisión del paciente. Al comparar nuestro estudio con la literatura, se corrobora que el cerclaje abdominal es adecuado en pacientes con antecedente de incompetencia cervical y cerclaje vaginal fallido.
Conflicto de interés: los autores manifiestan no tener ningún conflicto de interés.
Fuentes de financiación: los recursos fueron provistos por los autores y Hospital-Clínica Provida.
Literatura citada
1. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 142 Cerclage for the management of cervical insufficiency. Obstet Gynecol 2014; 123(2, PART 1):372–9. DOI: https://doi.org/10.1097/01.AOG.0000443276.68274.cc
2. Lotgering FK, Gaugler-Senden IPM, Lotgering SF, Wallenburg HCS. Outcome after transabdominal cervicoisthmic cerclage. Obstet Gynecol 2006; 107(4):779–784.
DOI: 10.1097/01.AOG.0000206817.97328.cd
3. Besio RM, Besio HC. Cerclaje Cérvico-Ístmico transabdominal: Serie Clínica. Rev Chil Obstet Ginecol 2004; 69(2):126–131. DOI:
https://doi.org/10.4067/S0717-75262004000200007
4. Debiève F, Joskin A, Steenhaut P, Bernard P, Hubinont C. Transabdominal cerclage for cervical insufficiency in twins: series of seven cases and literature review. J Matern fetal Neonatal Med 2019; 2019:1-11.
DOI: https://doi.org/10.1080/14767058.2019.1579192
5. Mendoza-Tascón LA, Claros-Benítez DI, Mendoza-Tascón LI, Arias-Guatibonza MD, Peñaranda-Ospina CB. Epidemiología de la prematuridad, sus determinantes y prevención del parto prematuro. Rev Chil Obstet Ginecol 2016; 81(4):330–42. DOI: https://doi.org//10.4067/S0717-75262016000400012
6. Chawanpaiboon S, Vogel JP, Moller AB, Lumbiganon P, Petzold M, Hogan D, et al. Global, regional, and national estimates of levels of preterm birth in 2014: a systematic review and modelling analysis. Lancet Glob Heal 2019; 7(1):e37–e46. DOI: https://doi.org/10.1016/S2214-109X(18)30451-0
7. Frey HA, Klebanoff MA. The epidemiology, etiology, and costs of preterm birth. Semin Fetal Neonatal Med 2016; 21(2):68–73.
DOI: 10.1016/j.siny.2015.12.011
8. Milhan D. DES exposure: implications for childbearing. Int J Childbirth Educ 1992 7(4):21–28.
9. Novy MJ. Transabdominal cervicoisthmic cerclage for the management of repetitive abortion and premature delivery. Am J Obstet Gynecol 1982; 143(1):44–54.
DOI: https://doi.org/10.1016/0002-9378(82)90682-2
10. Roman A, Suhag A, Berghella V. Overview of cervical insufficiency: Diagnosis, etiologies and risk factors. Clin Obstet Gynecol 2016; 59(2):237–240. DOI:
https://doi.org/ 10.1097/GRF.0000000000000184
11. Sperling JD, Dahlke JD, Gonzalez JM. Cerclage use: A review of 3 national guidelines. Obstet Gynecol Surv 2017; 72(4):235–241. DOI:
https://doi.org/10.1097/OGX.0000000000000422
12. Markham KB, Iams JD. Measuring the cervical length. Clin Obstet Gynecol 2016; 59(2):252–263. DOI:
https://doi.org/10.1097/GRF.0000000000000204
13. Černohorská P, Vitásková H, Kokrdová Z, Hájek Z, Koucký M, Pařízek A. Cervical cerclage – History and contemporary use. Ces Gynekol 2019; 84(1):55–60.
14. Harger JH. Cerclage and cervical insufficiency: an evidence-based analysis. Obstet Gynecol 2002; 100(6):1313–1327.
DOI: 10.1016/s0029-7844(02)02365-7
15. McDonald IA. Suture of cervix for inevitable miscarriage. Obstet Gynecol 1957; 64(3):346–350. DOI: https://doi.org/10.1111/j.1471-0528.1957.tb02650.x
16. Sunners JE, Kuper SG, Foster TL. Transabdominal Cerclage. Clin Obstet Gynecol 2016; 59(2):295–301. DOI:
https://doi.org/ 10.1097/GRF.0000000000000183
17. Benson RC, Durfee RB. Transabdominal cervico uterine cerclage during pregnancy for the treatment of cervical incompetency. Obstet Gynecol 1965; 25:145–155.
18. García-Martínez M, Leal-González R,Vela-Antillón G,Gómez-Pue D. Cerclaje cervical transabdominal: Reporte de un caso de incompetencia cervical resistente a cerclaje vaginal. Avances 2006; 3(9):15–17.
19. Mahran M. Transabdominal cervical cerclage during pregnancy: A modified technique. Obstet Gynecol 1978; 52(4):502–506.
20. Lesser KB, Childers JM, Surwit EA. Transabdominal cerclage: a laparoscopic approach. Obstet Gynecol 1998; 91(5 Pt 2):855–856. DOI:
21. Clark NV, Einarsson JI. Laparoscopic abdominal cerclage: a highly effective option for refractory cervical insufficiency. Fertil Steri 2020; 113(4):717–722. DOI:
https://doi.org/10.1016/j.fertnstert.2020.02.007
22. Gowda SL. Transabdominal cervical cerclage: laparoscopy or laparotomy. World J Laparosc Surg 2016; 9(2):78–81.
DOI: https://doi.org/10.5005/jp-journals-10033-1277
23. Ades A, Dobromilsky KC, Cheung KT, Umstad MP. Transabdominal Cervical Cerclage: Laparoscopy Versus Laparotomy. J Minim Invasive Gynecol 2015; 22(6):968–973.
DOI: https://doi.org/10.1016/j.jmig.2015.04.019
24. Shennan A, Chandiramani M, Bennett P, David AL, Girling J, Ridout A, et al. MAVRIC: a multicenter randomized controlled trial of transabdominal vs transvaginal cervical cerclage. Am J Obstet Gynecol 2020; 222(3):261.e1-261.e9.
DOI: https://doi.org/10.1016/j.ajog.2019.09.040
25. Shin SJ, Chung H, Kwon SH, Cha SD, Lee HJ, Kim AR, et al. The Feasibility of a Modified Method of Laparoscopic Transabdominal Cervicoisthmic Cerclage During Pregnancy. J Laparoendosc Adv Surg Tech 2015; 25(8):651–656.
DOI: https://doi.org/10.1089/lap.2015.0238
26. Huang X, Ma N, Li TC, Guo Y, Song D, Zhao Y, et al. Simplified laparoscopic cervical cerclage after failure of vaginal suture: technique and results of a consecutive series of 100 cases. Eur J Obstet Gynecol Reprod Biol 2016; 201:146–150. DOI: https://doi.org/10.1016/j.ejogrb.2016.04.008
27. Royal College of Obstetricians and Gynaecologist. Green-top Guideline No. 60 Cervical Cerclage. Obstet Gynecol 2011.
28. Auber M, Hamou L, Roman H, Resch B, Verspyck E, Marpeau L. Cerclage cervico-isthmique par voie abdominale: 13 cas au CHU de Rouen. Gynécologie Obs Fertil 2012; 40(12):741–745. DOI: https://doi.org/10.1016/J.GYOBFE.2011.07.036
29. Tulandi T, Alghanaim N, Hakeem G, Tan X. Pre and post-conceptional abdominal cerclage by laparoscopy or laparotomy. J Minim Invasive Gynecol 2014; 21(6):987–993.
DOI: https://doi.org/10.1016/j.jmig.2014.05.015
30. Dawood F, Farquharson RG. Transabdominal cerclage: preconceptual versus first trimester insertion. Eur J Obstet Gynecol Reprod Biol 2016; 199:27–31.
DOI: https://doi.org/10.1016/j.ejogrb.2016.01.035
31. Gremeau AS, Corvaisier M, Bourdel N, Canis M, Gallot D, Pouly JL. Laparoscopic cervico-isthmic cerclage: About 25 cases. J Gynecol Obstet Hum Reprod 2018; 47(8):385–389.
DOI: https://doi.org/10.1016/j.jogoh.2018.07.002
32. Moawad GN, Tyan P, Bracke T, Abi-Khalil ED, Vargas V, Gimovsky A, et al. Systematic Review of Transabdominal Cerclage Placed via Laparoscopy for the Prevention of Preterm Birth. J Minim Invasive Gynecol 2018; 25(2):277–286.
DOI: https://doi.org/10.1016/j.jmig.2017.07.021
