 Artículo de Investigación
Artículo de Investigación Artículo de Investigación
Artículo de InvestigaciónRuth Díaz-Granda1, Lourdes Díaz-Granda2
1. Especialista en Pediatría. Docente Principal de la Facultad de Ciencias Médicas de la Universidad de Cuenca, Ecuador. ORCID: http://orcid.org/0000-0001-7403-7920. Correo e.: ruth.diazg@ucuenca.edu.ec
2. Doctora en Agricultura Sustentable. Docente Principal de la Facultad de Ciencias Agronómicas de la Universidad de Cuenca, Ecuador. ORCID: http://orcid.org/0000-0001-7403-7920 Correo e.: lourdes.diaz@ucuenca.edu.ec
Archivos de Medicina (Manizales) Volumen 20 N° 1, Enero-Junio 2020, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874, Díaz Granda R., Díaz Granda L.
Recibido para publicación: 10-03-2019 - Versión corregida: 28-08-2019 - Aprobado para publicación: 01-09-2019
Díaz-Granda R, Díaz-Granda L. Factores fetales asociados a prematuridad. Arch Med (Manizales) 2020; 20(1):97-6.DOI: https://doi.org/10.30554/archmed.20.1.3204.2020
Objetivo: identificar los factores fetales asociados a la prematuridad en el Hospital Vicente Corral de Cuenca-Ecuador en el periodo 2016-2017. Materiales y métodos: se diseñó un estudio de casos y controles, con contrastación doble, utilizando dos controles de igual edad posnatal y sexo por cada caso. De una población homogénea de neonatos menores de una semana de vida nacidos en el Hospital Vicente Corral de Cuenca-Ecuador en el periodo 2016-2017, se obtuvo una muestra de 160 casos y 320 controles. Se realizó un análisis estadístico descriptivo e inferencial, para establecer la asociación estadística se utilizó OR, IC 95% y significancia estadística con p-valor <0,05. Resultados: en el grupo de casos se encontró 75,0% prematuros tardíos y en el grupo control 62,5% nacidos a término completos. La prematuridad se asoció con: gemelaridad OR=7,36; IC 95%=2,61-20,74; p=0,000. Antecedente de hermano nacido pretérmino OR=2,96; IC 95%=1,61-5,44; p=0,000. Peso de nacimiento menor al percentil 10 OR=1,66; IC 95%=1,01-2,75; p=0,048. Los factores que no se asociaron con prematuridad fueron: sexo χ2=0,100; p-valor=0,752. Malformaciones congénitas mayores OR=2,02; IC 95%=0,40-10,12; p=0,405. Conclusiones: en el presente estudio predominaron en el grupo de casos los pretérmino tardíos y en el grupo control los nacidos a término completos. Los factores fetales verdaderamente asociados a prematuridad fueron: gemelaridad, el antecedente de hermano nacido pretérmino y peso de nacimiento menor al percentil 10; el sexo del neonato y las malformaciones congénitas mayores no se asociaron a la prematuridad.
Palabras clave: factores de riesgo, recién nacido prematuro, nacimiento prematuro.
Objective: to identify fetal factors associated with prematurity in the Vicente Corral Hospital of Cuenca-Ecuador in the 2016-2017 period. Materials and methods: a case-control study was designed, with double contrasts, using two controls of equal postnatal age and sex per each case. From a homogeneous population of infants less than one week of age born at the Vicente Corral Hospital in Cuenca-Ecuador in the period 2016-2017, a sample of 160 cases and 320 controls was obtained. A descriptive and inferential statistical analysis was performed, to establish the statistical association, OR, 95% CI and statistical significance with p-value <0,05 were used. Results: in the case group, they were 75,0% late premature and in the control group, they were 62,5% born full term. The prematurity was associated with: twinning OR=7,36; 95% CI=2,61-20,74; p=0,000. History of premature bother OR=2,96; 95% CI=1,61-5,44; p=0,000. Birth weight lower than the 10th percentile OR=1,66; 95% CI=1,01-2,75; p=0,048. The factors that were not associated with prematurity were: sex χ²=0,100; p-value=0,752. Major congenital malformations OR=2,02; 95% CI=0,40-10,12; p=0,405. Conclusions: In the present study, late preterm predominated in the case group and full term born in the control group. Fetal factors truly associated with prematurity were: twinness, the history of preterm born sibling and birth weight less than the 10th percentile; neonate sex and major congenital malformations were not associated with prematurity.
Key words: risk factors, infant, premature, premature birth.
Neonato prematuro es el niño que nace antes de las 37 semanas de gestación [1]. El recién nacido pretérmino no ha completado su crecimiento y desarrollo intrauterino, por lo que en el proceso de adaptación al medio externo suele presentar multiplicidad de dificultades que pueden manifestarse desde el nacimiento hasta la edad adulta. Es así que tiene cuatro veces más probabilidad de desarrollar complicaciones médicas durante el periodo neonatal que un recién nacido a término [2]. Esas complicaciones son la principal causa muerte neonatal [3], puesto que provocan 35% (1,08 millones) de defunciones neonatales anuales [4]. Entre las complicaciones se encuentran el síndrome de dificultad respiratoria, enfermedad de membrana hialina, neumonía, neumotórax, hipertensión arterial pulmonar, encefalopatía hipóxico isquémica, hemorragia intracraneal, crisis convulsivas, leucomalacia, alteraciones de la alimentación, hiperbilirrubinemia, enterocolitis necrotizante, hipoglicemia, sepsis neonatal [5].
A largo plazo, el nacimiento pretérmino causa una pérdida significativa del potencial humano en los sobrevivientes, debido a deficiencias en la mineralización esquelética [6], afección visual o auditiva, enfermedad pulmonar crónica del prematuro, enfermedades cardiovasculares, hipertensión arterial, reducción de la función pulmonar, mayor frecuencia de asma, disminución del crecimiento en la infancia, ganancia de peso acelerada en la adolescencia, dificultades específicas del aprendizaje, dislexia, logros académicos reducidos, problemas cognitivos y motores, parálisis cerebral, desórdenes de hiperactividad y déficit de atención, incremento de la ansiedad y de la depresión [4].
El nacimiento prematuro conlleva repercusiones serias no sólo en el sujeto que le padece sino en su entorno familiar, su comunidad y los servicios de salud. Actualmente, es un problema prioritario de salud pública mundial [7], afecta con mayor frecuencia a los recién nacidos de los países con ingresos económicos bajos [1, 8], es la primera causa de muerte en menores de cinco años y su frecuencia se ha incrementado en los últimos veinte años [1]. Según la OMS, la tasa mundial de prematuridad varía entre 5 y 18% [8]; la frecuencia en América Latina y el Caribe fue 8,6% en 2010 [8], y en el Ecuador los trastornos relacionados con la duración corta de la gestación y con bajo peso al nacer constituyeron la primera causa de mortalidad infantil en 2013 [9].
El conocimiento de la prematuridad ha implicado multiplicidad de investigaciones sobre los factores maternos asociados a ella; pero también, es muy importante el estudio sistemático de los factores fetales que evidencie la influencia del sexo, el retardo del crecimiento intrauterino, la gemelaridad [10], las infecciones intrauterinas ocasionadas por Toxoplasma gondii y Treponema pallidum [11], las malformaciones congénitas mayores [12, 13] y el antecedente de hermano nacido pretérmino [14]. Ante la poca disponibilidad de información en nuestro medio, el objetivo de este estudio fue identificar los factores fetales asociados a prematuridad en el Hospital Vicente Corral de Cuenca en el periodo 2016-2017, con el fin de aportar información científica útil para la planificación de la atención de salud materna y neonatal.
Localidad y periodo de ejecución. Estudio realizado en los servicios de gineco-obstetricia, pediatría y neonatología del Hospital Vicente Corral (principal centro de atención regional del Sur del Ecuador) en Cuenca-Ecuador, durante el periodo 2016-2017.
Tipo de estudio: observacional, analítico de casos y controles. Mediante contrastación doble se infirió asociación estadística, sin establecer relación causal, entre la prematuridad (recién nacidos con <259 y ≥140 días de vida intrauterina según fecha de la última menstruación) y los factores fetales: sexo, infecciones intrauterinas, gemelaridad, antecedente de hermano nacido prematuro. Al momento de incluirles en el estudio se determinó la edad gestacional y se buscó en el pasado los posibles factores asociados como condiciones que antecedieron a la prematuridad. Para la contrastación, por cada caso se utilizó dos controles (recién nacidos con ≥259 días de vida intrauterina según fecha de la última menstruación) de igual edad posnatal y sexo.
Población y muestra. La población estuvo constituida por niños y niñas menores de una semana de vida, nacidos en el Hospital Vicente Corral de Cuenca-Ecuador durante el periodo 2016-2017, de la cual se obtuvo una muestra no probabilística, según orden de nacimiento. El tamaño muestral fue calculado en línea [15] para diseño de casos y controles, con un nivel de confianza=95%, poder estadístico de la prueba=80%, factor de riesgo referencial “antecedente de hermano nacido pretérmino” con una frecuencia en prematuros=9% y en no prematuros=2% [16], dos controles por cada caso, OR=3 e incremento muestral=10%; con lo que se determinó un tamaño muestral mínimo de 144 casos y 288 controles. La unidad de observación y análisis fue el niño o niña de menos de una semana de vida. Criterios de inclusión: se incluyó en el estudio a los niños y niñas nacidos vivos en el Hospital Vicente Corral, que tenían menos de una semana de vida y cuyas madres autorizaron el ingreso mediante la firma del consentimiento informado; en el grupo de casos se incluyó a los prematuros (<37 SG o <259 días) y en el grupo control a los nacidos a término (≥37 SG o ≥259 días). La edad gestacional se estableció en semanas de vida intrauterina transcurridas desde el primer día del último periodo menstrual (fecha de la última menstruación) hasta el día del nacimiento del niño; si la fecha de la última menstruación no fue confiable se estimó según la ecografía del primer trimestre y a falta de esta se recurrió a la evaluación según el test de Capurro somático; posteriormente, se les clasificó de acuerdo a los criterios del Ministerio de Salud Pública del Ecuador [3, 17-19].
Variables: 1. Dependiente: prematuridad, se refiere al neonato que nace luego de 140 días (20 semanas) y antes de 359 días (37 semanas) de vida intrauterina, contados a partir del primer día de la última menstruación [1, 19]. La clasificación de los recién nacidos según edad gestacional se realizó siguiendo los criterios del Ministerio de Salud del Ecuador: prematuro extremo (<28 semanas de gestación (SG)), muy prematuros (28 0/7 – 316/7 SG), prematuros moderados (320/7–336/7 SG), prematuros tardíos (340/7–366/7 SG), nacido a término precoz (370/7–386/7 SG), nacido a término completo (390/7–406/7 SG), nacido a término tardío (410/7–416/7 SG) [3, 17-19]. 2. Independientes: factores fetales asociados a prematuridad, considerados como circunstancias que incrementan la probabilidad de nacimiento pretérmino. Entre los factores fetales se incluyeron: sexo, categorizado en masculino y femenino según la diferencia física de los genitales. La restricción del crecimiento intrauterino se estableció según la ubicación del peso de nacimiento bajo el percentil 10 en las gráficas de crecimiento intrauterino de Olsen et al. [20]. La gemelaridad se refirió al nacimiento de dos niños como producto de una única gestación. La infección intrauterina por microorganismos relacionados al síndrome TORCH como sífilis a través del VDRL y Toxoplasma gondii mediante inmunoglobulina Ig M e Ig G. Las malformaciones congénitas mayores se refirieron a alteraciones anatómicas y/o funcionales que se produjeron en la vida intrauterina y pusieron en riesgo la vida del neonato. El antecedente de hermano nacido pretérmino se estableció según la existencia de uno o más hermanos que nacieron antes de completar las 37 semanas de gestación.
Estrategia para obtención de la información. Se utilizó un formulario semiestructurado. La información, según el tipo de variable, se obtuvo por entrevista a la madre, observación o revisión de la historia clínica materna. Las medidas antropométricas del niño fueron tomadas por personal capacitado del hospital, siguiendo las normas de la OMS [21]; se clasificaron de acuerdo a los criterios ordinales en pequeño para la edad gestacional (menor al percentil 10), adecuado para la edad gestacional (entre los percentiles 10 y 90) y grande para la edad gestacional (mayor al percentil 90) según las gráficas de crecimiento intrauterino de Olsen et al. [20].
Análisis estadístico. Se realizó utilizando el programa IBM SPSS Statistics 24.0 (IBM Corp.) Todas las variables fueron sometidas a análisis exploratorio. El análisis descriptivo se realizó por separado para los casos y para los controles; en las variables medidas en escala numérica se calculó media aritmética, desviación estándar (DE) y diferencia de medias; en las variables medidas en escala nominal se obtuvo frecuencias absolutas y relativas. Para establecer la comparabilidad de los grupos se utilizó para la variable sexo diferencia de proporciones: (Chi cuadrado=0.000 y p=1.000) y para la variable edad posnatal diferencia de medias (t de Student para muestras independientes, p-valor=≥0,05). La identificación de factores de riesgo con posible asociación a prematuridad se realizó mediante análisis binario con obtención de ORc (Odds ratio crudo), para la identificación de los factores de riesgo verdaderamente asociados se recurrió a la regresión logística binaria con obtención de ORa (Odds ratio ajustado); la significancia estadística se estableció con p-valor <0,05.
Aspectos éticos. El estudio respetó los derechos del recién nacido. Se desarrolló siguiendo los principios de Helsinski y las normas internacionales de bioética; se garantizó el no daño, la confidencialidad, se incluyó al niño en la investigación luego de la firma materna libre y voluntaria del consentimiento informado. La realización de la investigación fue aprobada por el Comité de Ética y Docencia e Investigación del Hospital Vicente Corral, el Comité de Ética de la Facultad de Ciencias Médicas de la Universidad de Cuenca y la Comisión de Investigación de la Facultad de Ciencias Médicas.
Limitaciones y sesgos. Una de las limitaciones fue obtener información de las historias clínicas; problema superado mediante la verificación en los libros de registros de partos y cesáreas, y en la base de datos del laboratorio clínico. Para garantizar la confiabilidad de la información se utilizó controles de calidad mediante re-aplicación del formulario dentro de las 24 horas posteriores.
Se estudiaron 480 recién nacidos menores de dos días de vida posnatal, quienes formaron parte de una población homogénea e infinita de niños nacidos en el Hospital Vicente Corral de Cuenca desde septiembre de 2016 a marzo de 2017. Se seleccionaron 160 casos (recién nacidos prematuros) y 320 controles (recién nacidos a término). Se observó, según la clasificación del Ministerio de Salud Pública del Ecuador [17, 18], que en los casos los menos numerosos fueron los prematuros extremos (5,6%) y los más numerosos los prematuros tardíos (75,0%). En el grupo de controles la mayoría fueron nacidos a término completos (62,5%) (Figura 1).
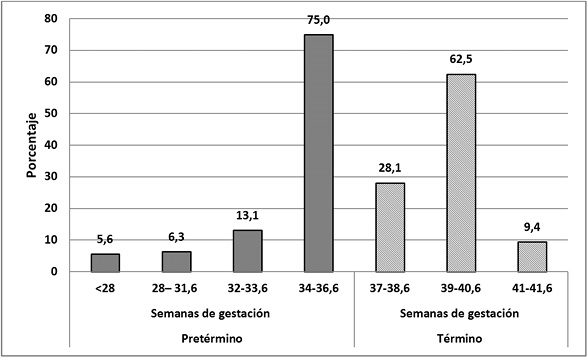
Figura 1. Distribución de casos y controles según edad gestacional. Fuente: formulario de recolección de datos. Elaboración: las autoras.
La diferencia de edad gestacional media entre casos y controles fue de 46/7 SG y estadísticamente significativa (p=0,000); lo cual, seguramente, influyó en que los valores promedio de las medidas antropométricas (peso, talla, perímetro cefálico) e índice ponderal de los prematuros fuesen significativamente (p-valor=0,000) menores a las de los nacidos a término (Tabla 1).
Tabla 1. Valores promedio de edad gestacional y antropometría neonatal de casos y controles RN: recién nacido, SG: semanas de gestación, cm: centímetros. p-valor
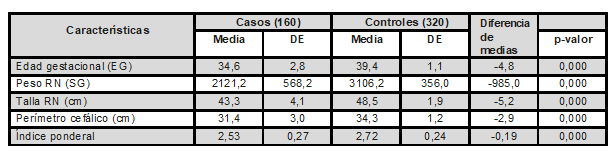
Fuente: formulario de recolección de datos.
El grupo de casos se distribuyó en 78 (48,8%) niños y 82 (51,2%) niñas, que fueron emparejados con dos controles del igual sexo y edad posnatal. La comparabilidad de los casos con los controles se demostró para la variable sexo por diferencia de proporciones: χ2=0,000 y p-valor=1,000; para la variable edad posnatal por diferencia de medias (prueba T para muestras independientes): p-valor=0,319. La edad posnatal media de los casos y de los controles fue de un día (p-valor=0,331 según prueba T para muestras independientes). La frecuencia de peso de nacimiento menor de 2500 g fue mucho mayor en los prematuros (70%) que en los nacidos a término (4,4%). Los exámenes de laboratorio para detección de sífilis y toxoplamosis fueron negativos para la totalidad tanto de casos como de controles (Tabla 2).
Tabla 2. Tabla basal
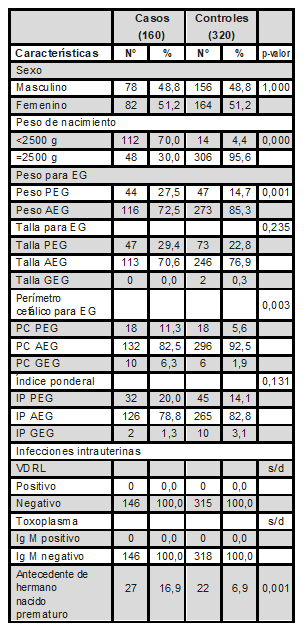
EG=edad gestacional, PEG=pequeño para la edad gestacional, AEG=adecuado para la edad gestacional, GEG: grande para la edad gestacional, Ig=inmunoglobulina, s/d=sin dato. p-valor=significancia asintótica bilateral de Chi cuadrado de Pearson. Fuente: formulario de recolección de datos.
La relación mujeres/varones con prematuridad fue 1,1/1, que conllevó a un χ2=0,100 y p-valor=0,752 evidenciando que el sexo no se asoció a la prematuridad. Según el análisis binario, los factores asociados a prematuridad fueron: gemelaridad (OR=8,49; p-valor=0,000), antecedente de hermano prematuro (OR=2,75; p-valor=0,001), peso de nacimiento menor de 2500 g (OR=51,0; p-valor=0,000) y peso de nacimiento menor al percentil 10 (OR=2,20; p-valor=0,001). Las malformaciones congénitas no evidenciaron asociación significativa (OR=2,02; p-valor=0,405). Las pruebas vinculadas a la identificación de infecciones por Treponema pallidum o Toxoplasma gondii se retiraron del análisis porque su frecuencia fue cero en los casos así como en los controles (Tabla 3).
Tabla 3. Distribución según de casos y controles según factores asociados a prematuridad
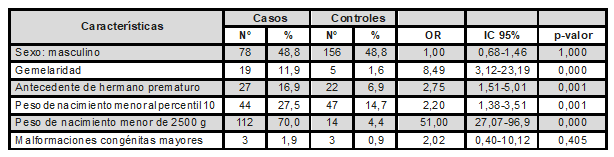
Sexo: χ2=0,1; p-valor=0,752 Fuente: formulario de recolección de datos.
Para la identificación de los factores verdaderamente asociados a prematuridad, se utilizó el método avanzar por pasos (Wald), se introdujo los factores que demostraron asociación en el análisis binario; se excluyó del análisis peso de nacimiento <2500 g porque a menor tiempo de vida intrauterino le corresponde un menor peso por lo que prácticamente el bajo peso de nacimiento es una situación co-sustancial a la prematuridad. En el tercer paso se identificó a la gemelaridad (ORa=7,36; p-valor=0,000), antecedente de hermano prematuro (ORa=2,96; p-valor=0,000) y peso de nacimiento menor al percentil 10 (ORa=1,66; p-valor=0,048) como factores verdaderamente asociados a prematuridad (Tabla 4).
Tabla 4. Distribución de factores asociados a prematuridad según regresión logística binaria
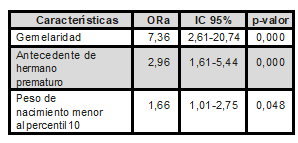
Fuente: formulario de recolección de datos.
El nacimiento pretérmino es un problema de salud pública prioritario en la atención neonatal, debido a: su alta frecuencia; los costos que ocasiona por asistencia médica hospitalaria y ambulatoria, así como a la disminución de la productividad en el futuro; la alta morbimortalidad vinculada a sus complicaciones y al ascenso que ha experimentado en los últimos 20 años en muchos países [7]. Aunque no se vislumbran probabilidades de prevención a corto plazo [22], es necesario continuar profundizando en su conocimiento.
Esta investigación demostró que el porcentaje de prematuros extremos (5,6%) fue muy similar al calculado en un meta-análisis (5,2%) realizado por la OMS en base a los datos de 41 países en el periodo 1990-2010. El porcentaje de prematuros moderados y tardíos (88,1%) fue algo superior al calculado por la OMS (84,3%) y comparable al obtenido en un estudio colombiano (89,3%) realizado en los años 2010-2015 [23].
En el presente estudio, la frecuencia de prematuridad fue similar en niños y niñas (p-valor=0,752) demostrándose que el sexo no fue un factor asociado; este resultado coincidió con los de otras investigaciones como la de Guimaraes et al. (p-valor=0,273) [24], Teoh et al. (p-valor=0,607) [25], Butali et al. (p-valor= 0,273) [26].
Uno de los predictores importantes en la salud neonatal es el peso de nacimiento; 70% de los recién nacidos prematuros presentaron peso menor a 2500 g, situación que se explica porque al nacer antes de tiempo no han completado el crecimiento intrauterino. En una investigación realizada en el estado de Rio Grande del Norte-Brasil el porcentaje fue inferior (56,9%) [27]. El bajo peso de nacimiento se asoció a prematuridad (p-valor <0,000) coincidiendo con los resultados obtenidos por Oliveira et al. (p-valor <0,001) [28].
El peso de nacimiento menor al percentil 10 fue mucho más alto en los prematuros (27,5%) que en los nacidos a término (14,5%), se asoció a prematuridad en el análisis binario (ORc=2,20; IC 95%=1,38-3,51; p-valor=0,001) y en la regresión logística binaria (ORa=1,66; IC 95%=1,01-2,75; p-valor=0,048). Los resultados coincidieron con los estudios realizados por Mendoza et al. en el periodo 2010-2015 en Colombia (ORc=2,08; IC 95%=1,70-2,54; p<0,0001. ORa=1,91; IC 95%=1,09-3,32; p<0,0230) [23], y por Jiang et al. en China entre 2012-2017, (ORa=3,39; IC 95%=1,01-11,37; p=0,048) [29].
Las malformaciones congénitas mayores aunque fueron más frecuentes en prematuros (1,9%) que en nacidos a término (0,9%) no llegaron a establecer asociación estadística significativa con la prematuridad (OR=2,02; IC 95%=0,40-10,12; p-valor=0,405). Otros estudios establecieron asociación estadística (p-valor=0,006) [28] o presentaron frecuencia mucho más alta (7%) mediante análisis del cariotipo [30].
La gemelaridad fue la que logró la asociación más fuerte con la prematuridad en el análisis estadístico binario (ORc=8,49; IC 95%=3,12-23,19; p-valor=0,000) y en la regresión logística binaria (ORa=7,36; IC 95%=2,61-20,74; p-valor=0,000). Estos resultados concuerdan con los de múltiples autores, entre los que se encuentran Oliveira et al. (OR=1,14; p=0,04) [28], Osorno et al. (OR=12,03; IC 95%=2,86-14,68) [31], Escobar-Padilla et al. (OR=5,8; IC=1,8-17; p=0,000) [32], Ahumada-Barrios (ORa= 2,4; IC 95%=1,1-5,1; p= 0,02) [33], Genes (OR 15,14 IC95% 2,06-312,19; p=0,00005) [34], Mendoza et al. (ORc=18,48; IC 95%=13,67-25,15; p<0,0001 y ORa=15,56; IC 95%=11,04-21,93; p<0,0001) [23]. No extraña que la gemelaridad o el embarazo múltiple se asocie a la prematuridad debido a que en el tercer trimestre de la gestación se establece la competencia de dos o más fetos por el espacio disponible para uno [10, 35].
Si el neonato tenía un hermano prematuro la probabilidad que él fuese prematuro se demostró tanto en el análisis binario (ORc=2,75; IC=1,51-5,01; p-valor=0,001), como en la regresión logística binaria (ORa=2,96; IC=1,61-5,44; p-valor=0,000). Esta información es corroborada por numerosos trabajos como los de Osorno et al. (OR=2,21; IC 95%=1,54-3,16) [31], Escobar-Padilla et al. (OR=10,2; IC=1,3-80,6; p=0,00) [32], Genes (ORa 3,43; IC95%=1,02-12,76; p=0,02) [34], Ahumada-Barrios et al. (ORa= 3,7; IC95%=2,3-5,8; p <0,001) [33], Vettore et al. (ORa=3,6; IC=1,8-7,6) [36]. Pero existen estudios como el de Almeida et al. que no evidencian asociación significativa con la prematuridad (ORa= 5,37; IC95%=0,60-47,5; p=0,106) [16].
El presente estudió permitió concluir un claro predominio de los prematuros tardíos en el grupo de casos y de nacidos a término completos en el grupo control. El análisis binario de los factores fetales demostró la asociación (p-valor <0,05) de la prematuridad principalmente con peso de nacimiento menor de 2500 g y con la gemelaridad; además, el antecedente de hermano nacido prematuro y peso de nacimiento menor al percentil 10 fueron otros de los factores asociados. En la regresión logística binaria se identificaron a los verdaderos factores asociados, los mismos que fueron: gemelaridad, antecedente de hermano prematuro y peso de nacimiento menor al percentil 10. El sexo del recién nacido ni las malformaciones congénitas mayores no se asociaron a la prematuridad. Ningún neonato presentó VDRL positivo ni Ig M positiva para toxoplasmosis, por lo tanto estuvieron exentos del riesgo a esas infecciones intrauterinas. Los resultados coincidieron con los de numerosos autores.
Agradecimientos
A los directivos y al personal de gineco-obstetricia del Hospital Vicente Corral, a los niños y sus madres que participaron en el estudio.
Conflictos de interés: no se presentan conflictos de interés.
Fuentes de financiación: trabajo de investigación autofinanciado.

