Artículo de Investigación 
Associação entre fatores de risco cardiovasculares e a presença de doença arterial coronariana
Carolina Máximo Maldonado1, Ana Clara Ribeiro Silva2, Ketimila Aparecida Pereira3, Elisa Marques Almeida Silva4, José Ricardo Costa de Oliveira5, Rodolfo Souza de Faria6, Paulo José Oliveira Cortez7
1 Médica formada pela Faculdade de Medicina de Itajubá (FMIt). Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0001-8681-8310. Correo e.: carolmaldonado@terra.com.br.
2 Médica formada pela Faculdade de Medicina de Itajubá (FMIt). Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0002-7765-7831. Correo e.: rbsanaclara@gmail.com
3 Acadêmica do 5º Ano do Curso de Medicina da Faculdade de Medicina de Itajubá (FMIt). Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0003-4309-9752. Correo e.: ketipereira@hotmail.com.
4 Acadêmica do 5º Ano do Curso de Medicina da Faculdade de Medicina de Itajubá (FMIt). Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0001-6549-3481. Correo e.: elisasilvaemas@hotmail.com.
5 Médico, Especialista em Cardiologia, formado pela Faculdade de Medicina de Itajubá (FMIt). Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0002-4179-309X. Correo e.: jotamedicina@yahoo.com.br.
6 Laboratório de Fisiologia, Faculdade de Medicina de Itajubá. Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0002-5521-8950. Correo e.: rodolfo_sfaria@yahoo.com.br.
7 Professor Adjunto da Faculdade de Medicina de Itajubá (FMIt). Itajubá. Minas Gerais, Brasil; ORCID: https://orcid.org/0000-0001-8590-5172. Correo e.: drpaulocortez@gmail.com; (35) 3629-8700.
Archivos de Medicina (Manizales) Volumen 19 N° 2, Julio-Diciembre 2019, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874, Máximo Maldonado C., Ribeiro Silva A.C., Aparecida Pereira K., Almeida Silva E.M., Costa de Oliveira J.R., Souza de Faria R., Oliveira Cortez P.J.
Recibido para publicación: 17-02-2019 - Versión corregida: 22-06-2019 - Aprobado para publicación: 24-07-2019
Máximo-Maldonado C, Ribeiro-Silva AC, Aparecida-Pereira K, Almeida-Silva EM, Costa-de-Oliveira JR, Souza-de-Faria R, et al. Associação entre fatores de risco cardiovasculares e a presença de doença arterial coronariana. Arch Med (Manizales) 2019; 19(2):247-5. DOI: https://doi.org/10.30554/archmed.19.2.3105.2019
Resumo
Objetivo: associar os fatores de risco e a presença da doença arterial coronariana em pacientes submetidos à cintilografia de perfusão de miocárdio. A doença arterial coronariana é uma das principais causas de morte no Brasil e no mundo por isso, detectá-la anteriormente às manifestações clínicas ou complicações é crucial para evitar a progressão da doença. Materiais e Métodos: foi realizado um estudo observacional, transversal e retrospectivo a partir da análise aleatória de 226 prontuários de pacientes submetidos a cintilografia de perfusão do miocárdio entre agosto de 2010 e agosto de 2015. Avaliou-se a razão de chances (Odds Ratio) dos seguintes fatores de risco: tabagismo, diabetes mellitus tipo II, hipertensão arterial sistêmica, dislipidemia, obesidade, sobrepeso, sedentarismo, estresse e antecedentes familiares. Foram calculados riscos atribuíveis ao Intervalo de Confiança 95%. Resultados: dentre os fatores analisados, o diabetes aparece como o principal fator de risco não evitável para a doença com razão de chances ajustada de 3,45 (Intervalo de confiança 95%). A dislipidemia com Odds Ratio ajustada de 2,45 (Intervalo de confiança 95%) e hipertensão com Odds Ratio ajustada de 1,97 (Intervalo de confiança 95%). Conclusões: o presente estudo permitiu associar os fatores de risco e a presença da doença arterial coronariana em pacientes submetidos à cintilografia de perfusão de miocárdio, sendo o diabetes o principal fator de risco não evitável para a doença. Dentre os fatores de risco evitáveis (tabagismo, sedentarismo, estresse, sobrepeso/obesidade e sobrepeso) nenhum apresentou associação significativa com a doença.
Palavras-Chave: doença das coronárias, fatores de risco, isquemia miocárdica, aterosclerose.
Association between cardiovascular risk factors and the presence of coronary artery disease
Summary
Objective: to associate the risk factors and presence of coronary artery disease in patients submitted to myocardial perfusion scintigraphy. Coronary artery disease is one of the leading causes of death in Brazil and around the world so detecting it prior to clinical manifestations or complications is crucial to prevent disease progression. Materials and Methods: an observational, cross-sectional and retrospective study was performed from a randomized analysis of 226 medical records of patients undergoing myocardial perfusion scintigraphy between August 2010 and August 2015. Odds Ratio (odds ratio) of the following risk factors: smoking, type II diabetes mellitus, systemic arterial hypertension, dyslipidemia, obesity, overweight, sedentary lifestyle, stress and family history. Risks attributable to the 95% Confidence Interval were calculated. Results: among the factors analyzed, diabetes appears as the main non-avoidable risk factor for the disease with an adjusted odds ratio of 3.45 (95% confidence interval). Dyslipidemia with adjusted Odds Ratio of 2.45 (Confidence Interval 95%) and hypertension with adjusted Odds Ratio of 1.97 (95% Confidence Interval). Conclusions: the present study allowed to associate the risk factors and the presence of coronary artery disease in patients submitted to myocardial perfusion scintigraphy, with diabetes being the main non-avoidable risk factor for the disease. Among the avoidable risk factors (smoking, sedentary lifestyle, stress, overweight / obesity and overweight) none of them had a significant association with the disease.
Keywords: coronary disease, risk factors, myocardial ischemia, atherosclerosis.
Introdução
A doença arterial coronariana (DAC), uma das mais relevantes formas de apresentação da doença cardiovascular, apresenta-se como uma das principais causas de morte no Brasil e no mundo, de acordo com a diretriz de doença coronariana estável da Sociedade Brasileira de Cardiologia [1]. Tal enfermidade configura-se como um grave problema de saúde pública em decorrência das expressivas taxas de morbimortalidade e dos elevados custos na assistência médica [1,2].
Entre as doenças cardíacas, o infarto agudo do miocárdio (IAM), que é uma das principais complicações da DAC, apresentou o mais alto custo de manejo no ano de 2015 (22,4 bilhões de reais ou 6,9 bilhões de dólares), de acordo com estudo publicado no ano de 2018 com base em dados de pacientes brasileiros [3].
Por se tratar de uma patologia que se apresenta majoritariamente de maneira silenciosa, detectá-la anteriormente às manifestações clínicas ou complicações conhecidas é crucial para evitar a progressão da doença, bem como, para promover a prevenção efetiva com metas terapêuticas individualizadas [4].
O diagnóstico da DAC consiste na avaliação clínica dos pacientes, incluindo a sintomatologia e os fatores de risco, somada a exames complementares não invasivos e invasivos, essenciais para a estratificação do risco e para a determinação do tratamento. No que se refere aos exames não invasivos, tem-se o eletrocardiograma, a radiografia torácica, o teste ergométrico, a ecocardiografia e a cintilografia de perfusão do miocárdio (CPM). O teste ergométrico, em função do seu baixo custo, é o método não invasivo aplicado com maior frequência na investigação da DAC, visando especialmente à confirmação diagnóstica, à determinação prognóstica e à definição de conduta terapêutica [1]. Todavia, optou-se por colher dados de prontuários em que os pacientes foram submetidos à CPM em função de este ser um método de alta sensibilidade e especificidade que permite a detecção dos defeitos de perfusão, isquemia e fibrose, assim como a análise da função ventricular [5].
A DAC resulta de uma combinação de fatores, determinantes ou agravantes da doença [6]. Os principais fatores de risco (FR) descritos na literatura médica são: tabagismo (TAB), diabetes mellitus tipo II (DM), hipertensão arterial sistêmica (HAS), dislipidemia (DISLIP), obesidade (OBESID), sobrepeso (SOBREP), sedentarismo (SEDENT), estresse (EST) e antecedentes familiares (AF) [1].
No entanto, apesar de estabelecidos alguns dos principais FR para DAC, ainda existem divergências na literatura médica no que tange ao impacto relativo de cada fator de risco na gênese da DAC, isolados ou em associação. Além disso, poucos estudos e meta-análises na literatura médica analisam os níveis de estresse e de atividade física do paciente como fator de risco ou protetor para a doença cardiovascular.
Diante do exposto, o objetivo do presente estudo foi avaliar se existe associação entre os principais fatores de risco para DAC encontrados na literatura e a presença da doença na amostra estudada.
Materiais e métodos
O presente estudo foi aprovado pelo Comitê de Ética em Pesquisa (CEP) da Instituição, com número de parecer 1.328.571, respeitando a resolução CNS 466/2012.
Foi realizado um estudo observacional, documental, descritivo, transversal e retrospectivo, a partir da análise de 226 prontuários médicos de pacientes submetidos à Cintilografia de Perfusão do Miocárdio (CPM) na Instituição em um período de cinco anos (agosto de 2010 a agosto de 2015).
A amostra constituiu-se de 170 homens (75,22%) e 56 mulheres (24,78%) que apresentaram alterações de perfusão diagnosticadas na fase de repouso e/ou estresse da Cintilografia de Perfusão do Miocárdio. Foram analisados os seguintes dados: infarto agudo do miocárdio prévio, revascularização do miocárdio, realização de angioplastia, hipertensão arterial sistêmica (HAS), diabetes mellitus (DM), antecedentes familiares de DAC (AF), tabagismo (TAB), dislipidemia (DISLIP), sedentarismo (SEDENT), sobrepeso/obesidade (S/O) e estresse (STRESS).
As informações sobre história patológica pessoal e familiar (HAS, DM, DISLIP e AF) e estilo de vida (TAB, SEDENT, S/O e STRESS) estavam relatadas nos prontuários na forma de uma anamnese direcionada, realizada antes do exame, que incluía os dados do exame físico como peso e altura.
Para classificar a distribuição da gordura corporal dos indivíduos segundo o IMC foi utilizado o ponto de corte preconizado pela Organização Mundial de Saúde. De acordo com a classificação: baixo peso (IMC < 18,5 kg/m2); eutrofia (IMC entre 18,5 e 24,99 kg/m2); sobrepeso (IMC entre 25,0 e 29,99kg/m2), obesidade I (IMC entre 30,0 e 34,9 kg/m2); obesidade II (IMC entre 35,0 e 39,9 kg/m2) e obesidade III (IMC ≥ 40,0 kg/m). Para este estudo, considerou-se obesidade IMC ≥ 30kg/m2 e foram analisados sobrepeso e obesidade em conjunto e sobrepeso isoladamente.
A pressão arterial e exames laboratoriais como glicemia de jejum e colesterol total e frações, não foram analisadas no momento do exame. Portanto, apenas o auto relato de diagnóstico da doença foi utilizado na análise. Os critérios utilizados como indicativo da presença de DAC foram: infarto prévio, revascularização e angioplastia.
Os dados coletados durante a pesquisa foram armazenados e organizados no programa Microsoft Office Excel 2013 (Microsoft Corp.) e, posteriormente distribuídos, estatisticamente, na forma de tabelas simples, com frequência absoluta e percentual, utilizando o programa citado. Realizada a análise estatística descritiva prosseguiu-se com a realização do teste Qui-quadrado, o cálculo da tabela contingência e avaliação da razão de chances (Odds Ratio - OR) dos seguintes fatores de risco: hipertensão arterial sistêmica, diabetes mellitus, tabagismo, dislipidemia, histórico familiar de DAC, sedentarismo, estresse e sobrepeso. Foram calculados riscos atribuíveis a Intervalo de Confiança (IC) e Razão de Chances (OR) 95% para a presença e associação de fatores de risco para DAC na amostra global de pacientes, bem como, nos grupos de indivíduos com ou sem indicativo para DAC. Foram calculadas também as prevalências dos fatores de risco sendo adotado nível de significância α = 0,05.
A fim de minimizar a ocorrência de vieses na metodologia do presente estudo, os exames de cintilografia foram realizados no mesmo aparelho, devidamente regulamentado, e laudados por um único médico. Além disso, na anamnese direcionada, as informações foram colhidas pelos mesmos pesquisadores e de forma padronizada, tal como a classificação de gordura corporal através do IMC.
Resultados
O presente estudo analisou 226 prontuários médicos de pacientes submetidos à Cintilografia de Perfusão do Miocárdio (CPM) em um período de cinco anos. Dentre os componentes da amostra havia 170 homens (75,22%) e 56 mulheres (24,78%) que apresentaram alterações de perfusão diagnosticadas na fase de repouso e/ou estresse da Cintilografia de Perfusão do Miocárdio. A partir do exame realizado, os pacientes foram divididos em dois grupos: com indicativo para DAC e sem indicativo para DAC, nos quais foram pesquisados os fatores de risco.
Na Tabela 1 estão descritos os resultados de prevalência dos fatores de risco para DAC em dois grupos distintos: com indicativo para DAC e sem indicativo para DAC.
Tabela 1. Prevalência (%) dos fatores de risco divididos em dois grupos: com indicativo pra DAC e sem indicativo pra DAC.
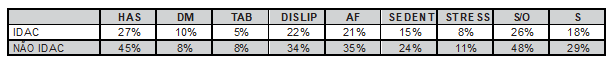
IDAC: Indicativo para Doença Arterial Coronariana; NÃO IDAC: Sem Indicativo para Doença Arterial Coronariana HAS: Hipertensão Arterial Sistêmica; DM: Diabetes Mellitus; TAB: Tabagismo; DISLIP: dislipidemia, AF: Antecedente Familiar; SEDENT: Sedentarismo; EST: Estresse; SOBREP: Sobrepeso; SOBREP/OBESID: Sobrepeso e Obesidade.
Fonte: Dados sistematizados pelos autores.
Observa-se uma prevalência maior que 25% de indicativo para DAC nos portadores de HAS e SOBREP/OBESID. Nos portadores de DISLIP, AF e SOBREP a prevalência de indicativo de DAC foi de aproximadamente 20%. Já os grupos de SEDENT, DM, EST e TAB foram os que apresentaram menor prevalência de indicativo para DAC, menor que 15% (Tabela 1).
Considerando o grupo sem indicativo para DAC, os portadores de HAS e SOBREP/OBESID apresentaram uma prevalência de aproximadamente 50%. Nos portadores de DISLIP, AF, SOBREP a prevalência foi em torno de 30%. SEDENT apresentou prevalência aproximada de 25%. As menores prevalências foram encontradas nos grupos de DM, TAB e EST, aproximadamente 10% (Tabela 1).
A associação entre os diferentes fatores de risco pesquisados e DAC com os respectivos IC (OR) na amostra global de prontuários estão apresentados na Tabela 2.
Por meio do teste Qui-quadrado e razão de chances (OR) evidenciou-se uma associação estatisticamente significativa entre HAS, DM e DISLIP com a presença de DAC. Dentre os fatores analisados, na população geral, DM aparece como o principal fator de risco não evitável para DAC com razão de chances ajustada de 3,45 (IC 95% 1,6997 a 7,0149 – p < 0,05). A DISLIP aparece com OR ajustada de 2,45 (IC 95% 1,3450 a 4,4622 – p < 0,05). A variável com menor significância foi a HAS com OR ajustada de 1,97 (IC 95% 1,0199 a 3,8049 – p < 0,05) (Tabela 2).
Tabela 2. Razão de chances (OR – odds ratio) de Fatores de Risco para Doença Arterial Coronariana na amostra analisada.
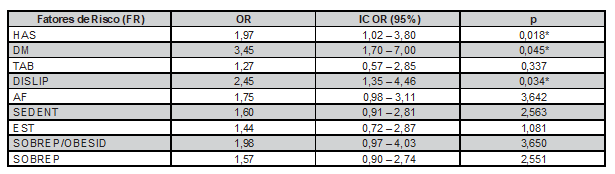
HAS: Hipertensão Arterial Sistêmica; DM: Diabetes Mellitus; TAB: Tabagismo; DISLIP: dislipidemia, AF: Antecedente Familiar; SEDENT: sedentarismo; EST: estresse; SOBREP: sobrepeso; SOBREP/OBESID: sobrepeso e obesidade. *p < 0,05.
Fonte: dados sistematizados pelos autores.
Dentre os fatores de risco evitáveis TAB, SEDENT, EST, SOBREP/OBESID e SOBREP nenhum apresenta associação estatisticamente significativa com DAC. Nesta categoria temos, TAB com OR ajustada de 1,27 (IC 0,5667 a 2,8460), SEDENT com OR ajustada de 1,60 (IC 0,9109 a 2,8100), EST com OR ajustada de 1,44 (IC 0,7227 a 2,8700), SOBREP/OBESID com OR ajustada de 1,98 (IC 0,9717 a 4,0340) e SOBREP com OR ajustada de 1,57 (IC 0,8976 a 2,7447). Dos fatores de risco não controláveis, AF não apresentou associação estatisticamente significativa à DAC com OR ajustada de 1,75 (IC 0,9839 a 3,1120) e valores de p>0,05 (Tabela 2).
Discussão
Os resultados desta análise evidenciaram que os principais Fatores de Risco (FR) associados à maior incidência de DAC na população estudada foram Diabetes Mellitus (DM), Dislipidemia (DISLIP) e Hipertensão Arterial Sistêmica (HAS), sendo o DM o FR independente de maior relevância. No estudo de Huxley, Barzi e Woodward [7] os autores realizaram uma meta-análise que envolveu 37 estudos de coorte onde pacientes com DM apresentaram maior prevalência de DAC em comparação com os não diabéticos. No mesmo estudo o risco relativo para DAC em pacientes com DM foi 50% maior entre as mulheres do que nos homens.
Melo et al. [6] demostrou ainda que o DM confere um risco 3 a 7 vezes maior de DAC para as mulheres diabéticas, quando comparadas às não-diabéticas. De acordo com Garcia, McNamara, Gordon e Kannell [8], o DM foi associado substancialmente com maiores riscos para insuficiência cardíaca. Além disso, segundo Bartnik [9], níveis anormais de glicose em pacientes com doença arterial coronariana (DAC) são bastante comuns. Assim, o diabetes é tanto um fator de risco para o desenvolvimento de doenças cardiovasculares quanto doenças cerebrovasculares [10]. Avadhani et al. [11] verificaram ainda que concentrações mais elevadas de HbA 1c , mesmo no intervalo de normal a pré-diabetes e diabetes bem controlada, estão associadas a menores escores de desempenho da função cognitiva em vários domínios em homens com doença cardiovascular.
O segundo FR mais expressivo encontrado neste estudo foi Dislipidemia e esse achado é consistente com o obtido por Ysuf et al. [12] por meio do The Interheart Study, no qual identificou uma relação da DISLIP com o risco de infarto do miocárdio (IAM) com OR de 4,73 (IC 99% 3,93 a 5,69). De acordo com Saleem et al. [13] a hiperlipidemia é um fator de ameaça bem considerado para doenças cardiovasculares, especialmente DAC. Numerosos estudos mostraram uma relação clara entre eventos cardiovasculares e níveis elevados de colesterol. É bem identificado que o HDL tem um papel de defesa em doenças cardiovasculares, particularmente doença arterial coronariana [14]. Da mesma forma, altos níveis de LDL no soro se associaram com um risco aumentado de desenvolvimento da aterosclerose [15]. Estudos bioquímicos revelaram ainda que os triglicerídeos estão independentemente ligados a doenças cardiovasculares [16]. Gordon et al. [17] demonstraram relação inversa entre níveis de HDL colesterol e a incidência de DAC, o que notavelmente os fizeram incluir a dosagem de HDL no score de risco de Framingham [18]. Duarte et al. [19] não obtiveram associação expressiva para presença de DAC ao analisar apenas o grupo de pacientes do sexo feminino.
Dados do presente estudo sugerem a presença de HAS como um fator de risco para DAC. Esta associação é compatível com a encontrada por Avezum et al. [20] que demonstrou que HAS é um fator preditor independente para a ocorrência de DAC (OR=3,26 IC 95% 1,95 a 5,46). Melo et al. [7] mostraram também que, além da menopausa propriamente dita, a HAS é um dos fatores de risco cardiovasculares mais prevalentes entre as mulheres com DAC. Em contraposição, Duarte et al. [19] não obtiveram associação expressiva para presença de DAC ao analisar apenas o grupo de pacientes do sexo feminino.
A associação entre a DAC e fatores emocionais, como o estresse/pressão arterial ainda recebe pouca atenção. Dantas [21] em seu estudo refere as dificuldades de determinar o verdadeiro papel que o estresse exerce na epidemiologia das DAC. Já segundo Nasser et al. [22] pacientes deprimidos têm risco 1,6 vezes maior que pacientes não deprimidos de apresentar evento cardíaco nos primeiros 24 meses após o diagnóstico de DAC e são significativamente mais propensos a morrer no ano seguinte ao diagnóstico. Além disso, Rugulies [23] analisou 11 estudos de coorte que avaliaram a associação entre depressão e DAC, constatando que as pessoas com depressão tinham um risco 2,5 vezes maior de sofrer IAM ou morte de causa coronariana do que a população em geral. Em síntese, nos últimos anos, acumularam-se evidências de que a depressão não apenas é mais prevalente nos pacientes com DCV do que na população geral, como também é fator de risco para o desenvolvimento de DCV e está associada a mau prognóstico em pacientes com DAC. Nesse sentido, novos estudos devem ser objeto de pesquisa para a possível elucidação da relação estresse/DAC.
O tabagismo apresenta um alto risco no desenvolvimento de DAC como mostram os estudos de Katsiki et al. [24] e Jensen-Urstad et al. [25]. Um estudo realizado por Rifai et al. [26] revelou que a chance de um fumante desenvolver aterosclerose em comparação com não fumante é 70% maior. Como o desenho do presente estudo é transversal, a associação entre tabagismo e DAC pode não ter sido significativa estatisticamente pelo fato de que os pacientes que já tiveram um episódio de IAM ou revascularização, deixaram de fumar após este evento, e relataram ser não tabagistas no momento da realização do exame. Esta consideração concorda com o estudo de Avezum [20] que analisaram os fatores de risco associados com infarto agudo do miocárdio na região metropolitana de São Paulo, SP, Brasil.
A história familiar de insuficiência coronariana, IAM, morte súbita indica um risco aumentado para DAC, fato que está em concordância com os estudos de Avezum et al. [20] e Ciruzzi et al. [27]. O estudo FRICAS (Fatores de Risco para Infarto Agudo do Miocárdio no Brasil) [28] que realizou uma análise univariada demonstrou que antecedentes familiares de insuficiência coronariana também estavam associados ao risco de IAM.
Os dados do presente estudo se baseiam numa população específica cuja validade seria eficiente se houvessem outros estudos nesta mesma população. Portanto, nossos dados podem não ser susceptíveis a refletir a prevalência dos FR no estado ou região.
Tal estudo baseia-se no auto-relato de pacientes sobre o reconhecimento de suas comorbidades, portanto o diagnóstico de DM e HAS, por exemplo, podem ter levado à subcobertura em indivíduos que desconheciam serem portadores de tais FR. Esta lacuna pode subestimar a verdadeira relação entre os FR e seus resultados.
Parâmetros laboratoriais e do exame físico como pressão arterial, glicemia de jejum e colesterol total e frações, não foram analisadas no momento do exame. Neste caso, apenas o auto-relato de diagnóstico da doença foi utilizado na análise. Entende-se que uma avaliação quantitativa de alguns FR elucidaria melhor a sua prevalência. Por exemplo, para TAB, a análise do número de cigarros consumidos por dia e se este já foi fumante ou não anteriormente; as frações de colesterol para DISLIP e os níveis de glicose e HbA1c para DM determinariam melhor o impacto destes FR na DAC.
Mesmo este estudo tendo analisado os principais FR para DAC, o tipo de dieta, circunferência abdominal e consumo de álcool, que são também importantes para tal doença, não foram considerados nesta análise por falta de informação nos prontuários.
Apesar do IMC não representar a melhor distribuição corporal dos indivíduos, e ser atualmente considerado um índice limitado [27], informações detalhadas sobre circunferência abdominal não estavam detalhadas nos prontuários, restringimos a analise aos dados de peso e altura que estavam disponíveis na anamnese. Por fim, a natureza transversal do estudo não permite inferências sobre a determinado período de tempo, acompanhamento e variações nos fatores de risco.
Conclusão
O presente estudo permitiu associar os fatores de risco e a presença de DAC em pacientes submetidos à cintilografia de perfusão de miocárdio. Os resultados mostram que os fatores de risco que se associaram com DAC na população estudada foram o diabetes mellitus, dislipidemia, hipertensão arterial sistêmica. Já os fatores de risco como tabagismo, sedentarismo, estresse e sobrepeso, não apresentaram nenhuma associação com DAC. São necessários novos estudos acerca de tal tema a fim de melhorar o entendimento dos fatores de risco que se associam à DAC.
Conflitos de interesse: os autores declaram não haver conflitos de interesses relacionados à confecção do presente artigo.
Fontes de financiamento: o presente estudo foi financiado com recursos próprios dos pesquisadores.
Literatura citada
1. Sociedade Brasileira de Cardiologia, Bodanese LC (cood, edit). Diretrizes da Sociedade Brasileira de Cardiologia - Pocket Book 2009-2014. 6ª ed. Rio de Janeiro: SBC; 2014. 728p.
2. Rocha CP, Oliveira LC. Identificação de fatores de risco em família com prevalência de doença arterial coronariana. Cad Esc de Sau 2012;
1(7):170-84.
3. Stevens B, Pezzullo L, Verdian L, Tomlinson J, Geor- ge A, Bacal F. Os Custos das Doenças Cardíacas no Brasil. Arq Bras Cardiol 2018; 111(1):29-36. DOI:
10.5935/abc.20180104
4. Cesar LA, Ferreira JF, Armaganijan D, Gowdak LH, Mansur AP, Bodanese LC, et al. Diretriz de Doença Coronária Estável. Arq Bras Cardiol 2014;
103(2Supl.2):1-59. DOI: 10.5935/abc.2014S004
5. Andrade LF. O valor prognóstico e o uso clínico da cintilografia de perfusão miocárdica em pa- cientes assintomáticos após intervenção coro- nariana percutânea (Dissertação). Rio de Janeiro: Universidade Federal do Rio de Janeiro, Centro de Ciências da Saúde, Faculdade de Medicina, Insti- tuto do Coração Edson Saad; 2017. DOI: 10.5935/ abc.20180199
6. Melo JB, Campos RCA, Carvalho PC, et al. Fatores de Risco Cardiovasculares em Mulheres Clima- téricas com Doença Arterial Coronariana. Int J Cardiovasc Sc 2018; 31(1):4-11. DOI: 10.5935/2359-
4802.20170056
7. Huxley R, Barzi F, Woodward M. Excess risk of fatal coronary heart disease associated with di- abetes in men and women: meta-analysis of 37 prospective cohort studies. BMJ 2006; 332:73-8.
8. Garcia MJ, McNamara PM, Gordon T, Kannell WB. Morbidity and mortality in diabetics in the Framing- ham population: sixteen year follow-up study. Di- abetes 1974; 23:105–11. DOI: 10.2337/diab.23.2.105
9. Bartnik M. The prevalence of abnormal glucose regulation in patients with coronary artery dis- ease across Europe. The Euro Heart Survey on diabetes and the heart. Eur Heart J 2004;
25(21):1880-90. DOI: 10.1016/j.ehj.2004.07.027
10. Exalto L, Whitmer R, Kappele L, Biessels GJ.An update on type 2 diabetes, vascular dementia and Alzheimer ’s disease. Exp Gerontol 2012;
47(11):858-64. DOI: 10.1016/j.exger.2012.07.014
11. Avadhani R, Fowler K, Barbato C, Thomas S, Wong W, Paul C, et al. Glycemia and Cognitive Function in Metabolic Syndrome and Coronary Heart Dis- ease. Am J Med 2015; 128(1):46-55. DOI: 10.1016/j. amjmed.2014.08.025
12. Ysuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in52 countries (the INTERHEART study): case-con- trol study. Lancet 2004; 364: 937-52. DOI: 10.1016/ S0140-6736(04)17018-9
13. Saleem U, Riaz S, Ahmad B, Saleem M. Pharmacological Screening of Trachyspermum ammi for Antihyperlipidemic Activity in Triton X-100 Induced Hyperlipidemia Rat Model. Phar- macognosy Res 2017; 9(Suppl 1):S34–S40. DOI:
10.4103/pr.pr_37_17
14. Wilson PW, Abbott RD, Castelli WP. Colesterol e mor- talidade de lipoproteínas de alta densidade. O estu- do do coração de Framingham. Arterioscler Thromb Vasc Bio. 1988; 8:737-41. DOI: 10.1161/01.ATV.8.6.737
15. Warnholtz A, Mollnau H, Oelze M, Wendt M, Munzel T. Antioxidantes e disfunção endotelial na hiper- lipidemia. Curr Hypertens Rep 2001; 3:53-60. DOI:
10.1007/s11906-001-0081-z
16. Bainton D, Miller NE, Bolton CH, Yarnell JW, Sweet- nan PM, Baker IA, et al. Triglicerídeos plasmáticos e colesterol de lipoproteínas de alta densidade como preditores de doença cardíaca isquêmica em homens britânicos. Os estudos colaborativos da doença cardíaca de Caerphilly e Speedwell. Br Heart J 1992; 68:60-6. DOI: 10.1136/hrt.68.7.60
17. Gordon T, Castelli WP, Hjortland MC, Kannel WB, Dawber TR. High density lipoprotein as a protec- tive factor against coronary heart disease: The Framingham study. Am J Med 1977; 62:707–14. DOI: 10.1016/0002-9343(77)90874-9
18. Wilson PW, D’Agostino RB, Levy D, Belanger AM, Sil- bershatz H, Kannel WB. Prediction of coronary heart disease using risk factor categories. Circulation
1998; 97:1837–47. DOI: 10.1161/01.CIR.97.18.1837
19. Duarte PS, Mastrocolla LE, Alonso G, Lima EV, Smanio PE, Oliveira MAC, et al. Associação entre fatores de risco para doença arterial coronariana e coronariopatia em pacientes submetidos a cintilografia de perfusão do miocárdio. Arq Bras Cardiol 2007; 88(3):304-13. DOI: 10.1590/S0066-
782X2007000300009
20. Avezum A, Piegas LS, Pereira JC. Fatores de risco associados com infarto agudo do miocárdio na região metropolitana de São Paulo: uma região desenvolvida em um país em desenvolvimento. Arq Bras Cardiol 2005; 84:206-13. DOI: 10.1590/ S0066-782X2005000300003
21. Dantas J, Mendes R, Araújo TM. Hipertensão arte- rial e fatores psicossociais no trabalho em uma refinaria de petróleo. Rev Bras Med Trab 2004;
2(1):55-68.
22. Nasser FJ, Almeida MM, Silva LS, Almeida RGP, Barbirato GB, Mendlowicz MV, et el. Doenças Psi- quiátricas e o Sistema Cardiovascular: Interação Cérebro e Coração. Int J Cardiovasc Sci 2016;
29(1):65-75. DOI: 10.5935/2359-4802.20160003
23. Rugulies R. Depression as a predictor for coro- nary heart disease: a review and meta-analysis. Am J Prev Med 2002; 23(1):51-61. DOI: 10.1016/ S0749-3797(02)00439-7
24. Katsiki N, Papadopoulou SK, Fachantidou AI, Mikhai- lidis DP. Smoking and vascular risk: are all forms of smoking harmfull to all types of vascular di- seases? Public Health 2013; 127(5):435-41. DOI:
10.1016/j.puhe.2012.12.021
25. Jensen-Urstad M, Viigimaa M, Sammul S, Lenhoff H, Johansson J. Impact of smoking: all-cause and cardiovascular mortality in cohort of 55 – year- old Swedes and Estonians. Scand J Public Health
2014; 42(8):780-5. DOI: 10.1177/1403494814550177
26. Al Rifai M, DeFilippis AP, McEvoy JW, Hall ME, Acien AN, Jones MR, et al. The relationship between smoking intensity and subclinical cardiovascular injury: The Multi-Ethnic Study of Atherosclerosis (MESA). Atherosclerosis 2017; 258:119-30. DOI:
10.1016/j.atherosclerosis.2017.01.021
27. Ciruzzi M, Schargrodsky H, Rozlosnik J, Prampa- ro P, Delmonte H, Rudich V, et al. Frequency of family history of acute myocardial infarction in patients with acute myocardial infarction. Am J Cardiol 1997; 80:122-7. DOI: 10.1016/s0002-9149(97)00304-4
28. Silva MAD, Sousa AG MR, Schargrodsky H. Fatores de risco para infarto agudo do mio- cárdio no Brasil – Estudo FRICAS. Arq Bras Cardiol 1998; 71:667-75. DOI: 10.1590/S0066-
782X1998001100005
![]()