Artículo de Investigación
Impacto de la mastoidectomía en la reparación de la perforación timpánica en pacientes con otitis media crónica no colesteatomatosa con hueso mastoideo esclerótico
José Eduardo 1, González Quintana 1, Juan Antonio Lugo Machado 2, Francisco Antonio Martínez Villa 3, Jorge Alberto Portilo–Flores 4, Alfonso Antonio Rubio Espinoza 5
1 Médico Residente de Otorrinolaringología y cirugía de cabeza y cuello, Hospital de Especialidades No 2, Lic. Luis Donaldo Colosio Murrieta, Centro Médico Nacional de Noroeste, Instituto Mexicano del Seguro Social, Cd Obregón, Sonora, México. ORCID iD: https://orcid.org/0000-0002-7756-4256 . Coreo e.: Edu_ardo8875@hotmail.com
2 Médico Adscrito de Otorrinolaringología y cirugía de cabeza y cuello, Hospital de Especialidades No 2, Lic. Luis Donaldo Colosio Murrieta, Centro Médico Nacional de Noroeste, Instituto Mexicano del Seguro Social, Cd Obregón, Sonora, México. ORCID iD: https://orcid.org/0000-0003-4864-8546. Correo e.: otorrinox@gmail.com
3 Médico Residente de Otorrinolaringología y cirugía de cabeza y cuello, Hospital de Especialidades No 2, Lic. Luis Donaldo Colosio Murrieta, Centro Médico Nacional de Noroeste, Instituto Mexicano del Seguro Social, Cd Obregón, Sonora, México. ORCID iD: https://orcid.org/0000-0001-9945-1968. Correo e.: Tps48_@hotmail.com
4 Médico Residente de Otorrinolaringología y cirugía de cabeza y cuello, Hospital de Especialidades No 2, Lic. Luis Donaldo Colosio Murrieta, Centro Médico Nacional de Noroeste, Instituto Mexicano del Seguro Social, Cd Obregón, Sonora, México. ORCID iD: https://orcid.org/0000-0003-4123-3890. Correo e.: george_apf@hotmail.com
5 Médico Residente de Otorrinolaringología y cirugía de cabeza y cuello, Hospital de Especialidades No 2, Lic. Luis Donaldo Colosio Murrieta, Centro Médico Nacional de Noroeste, Instituto Mexicano del Seguro Social, Cd Obregón, Sonora, México. ORCID iD: https://orcid.org/0000-0002-1826-0658. Coreo e.: ponchogusano@gmail.com
Archivos de Medicina (Manizales) Volumen 19 N° 2, Julio-Diciembre 2019, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874, González Quintana J.E., Lugo Machado J.A., Martínez Villa A., Portilo Flores J.A., Rubio Espinoza A.A.
Recibido para publicación: 26-10-2018 - Versión corregida: 11-07-2019 - Aprobado para publicación: 24-07-2019
González-Quintana JE, Lugo-Machado JA , Martínez-Villa A, Portilo–Flores JA, Rubio Espinoza AA. Impacto de la mastoidectomía en la reparación de la perforación timpánica en pacientes con otitis media crónica no colesteatomatosa con hueso mastoideo esclerótico. Arch Med (Manizales) 2019; 19(2):216-26. DOI: https://doi.org/10.30554/archmed.19.2.2804.2019
Resumen
Objetivo: describir las características clínicas y resultados obtenidos en pacientes a los cuales se les realizó reparación de perforación timpánica secundaria a otitis media crónica no colesteatomatosa con hueso mastoideo esclerótico, con y sin mastoidectomía. Materiales y métodos: estudio de tipo trasversal comparativo, con un muestreo no probabilístico por serie consecutiva de casos. Se revisaron los expedientes de pacientes que cumplan con los criterios de inclusión en el periodo comprendido enero del 2015 a mayo 2016. Se tomarón datos como; edad, sexo, estado de procedencia, antecedente de tabaquismo, causa de la perforación, duración del oído seco, datos a la otoscopia, presencia de otorrea transoperatoria y postoperatoria, estado de la mucosa, presencia de timpanoesclerosis o miringoesclerosis, perforación o retracción del injerto. Resultados: un total de 48 pacientes fueron seleccionados; 31 del sexo femenino y 17 del sexo masculino, con edad promedio de 43,25 años, el seguimiento fue de 3 meses. Al comparar al grupo de paciente con mastoidectomía y sin esta, no se encontró diferencia estadísticamente significativa en cuanto a éxito de la cirugía (perforación de injerto RR 1,2, p 1, otorrea posoperatoria RR 2,26, p 0;68 y retracción del injerto RR 0;76, p 1). Se encontró que las características durante y previa a la cirugía no influyeron en el resultado final, presentando un promedio global del 94% de integración del injerto. Conclusión: la mastoidectomía no muestra beneficio adicional en la reparación de la membrana timpánica, las características durante y previa a la cirugía no influyeron en el resultado final.
Palabras clave: otitis media, mastoidectomía, timpanoplastia.
Impact of mastoidectomy in the repair of tympanic perforation in patients with chronic non-cholesteatomatous otitis media with sclerotic mastoid bone
Summary
Objective: to describe the clinical characteristics and results obtained in patients who underwent repair of tympanic perforation secondary to chronic non-cholesteatomatous otitis media with sclerotic mastoid bone, with and without mastoidectomy. Material and methods: comparative cross-sectional study, with a non-probabilistic sampling by consecutive series of cases. We reviewed the files of patients who meet the inclusion criteria in the period from January 2015 to May 2016. Data was collected such as; age, sex, state of origin, history of smoking, cause of perforation, duration of dry ear, data to otoscopy, presence of transoperative and postoperative otorrhea, state of the mucosa, presence of tympanosclerosis or miringoesclerosis, perforation or retraction of the graft. Results: a total of 48 patients were selected; 31 of the female sex and 17 of the male sex, with an average age of 43.25 years, the follow-up was 3 months. When comparing the group of patients with and without mastoidectomy, no statistically significant difference was found in the success of the surgery (graft perforation RR 1.2, p 1, postoperative otorrhea RR 2.26, p 0.68 and graft retraction RR 0.76, p 1). We found that the characteristics during and before surgery did not influence the final result, presenting an overall average of 94% of graft integration. Conclusions: the mastoidectomy shows no additional benefit in tympanic membrane repair, the characteristics during and prior to surgery did not influence the final result.
Key words: otitis media, mastoidectomy, tympanoplasty.
Introducción
De acuerdo al tiempo de evolución, la otitis media se subdivide en; aguda cuando el proceso dura menos de 3 semanas, subaguda cuando la infección perdura de 3 semanas a 3 meses y crónica cuando la enfermedad se prolonga por más de 3 meses [1].
La otitis media crónica es un proceso inflamatorio del mucoperiostio de comienzo insidioso, curso lento, que afecta a las estructuras de la cavidad del oído medio, celdillas mastoideas y trompa de Eustaquio [1]. Puede preceder de procesos supurativos y afectar a la membrana timpánica con perforación o cicatrices (neotimpano o timpanoesclerosis) e incluso con lesiones osteolíticas [1].
De acuerdo a los hallazgos clínicos la otitis media crónica se clasifica en colesteatomatosa o no colesteatomatosa [1]. La otitis media crónica colesteatomatosa puede ser a su vez: a) congénita, que es de menor frecuencia, se diagnostica cuando hay residuo embriogénico de tejido escamoso en la cavidad timpánica, b) adquirida, que a su vez puede ser primario o secundario [1].
La perforación timpánica puede tener otras etiologías aparte de la infecciosa, como los son defectos traumáticos, neoplásicos o iatrogénicos y a su vez los sitios de perforación pueden ser marginales o centrales, cuya nominación depende de la existencia o no de remanente periférico en el sitio de la perforación [2,3].
La otitis media crónica es una enfermedad vista con frecuencia en todo el mundo, no se conoce con exactitud la incidencia de esta entidad en la población general, se estima que el 0,5% de las personas mayores de 15 años padece alguna de sus formas supuradas, y en torno al 4% algún tipo de perforación timpánica, la distribución entre sexos y edades (en la etapa adulta) es aparentemente homogénea [1]. La desnutrición, la falta de higiene, la vivienda de mala calidad, y alta densidad de población son factores que están asociado con una mayor incidencia de infecciones del oído medio [4].
Aunque la incidencia de la enfermedad y sus complicaciones han disminuido debido al uso generalizado de antibacteriano, para la curación completa de la enfermedad en algunos casos son necesarios medios quirúrgicos [1-5].
Sin embargo el tratamiento quirúrgico de la otitis media crónica no colesteatomatosa es todavía controvertido, es bien aceptado que el objetivo principal de la operación es la obtención de un oído permanentemente seco y cerrar la perforación, siendo otros objetivos, extirpar los tejidos patológicos, restaurar las funciones normales del oído medio y erradicar la enfermedad a partir de las celdillas mastoideas [5,6]. La Timpanoplastia con mastoidectomía ha sido identificada como un método eficaz para el tratamiento de la infección crónica del oído resistente al tratamiento con antibióticos, pero el efecto de mastoidectomía en pacientes sin evidencia de enfermedad infecciosa activa sigue siendo muy debatido y no probado [6].
Algunas de las indicaciones para la mastoidectomía son la erradicación de la infección crónica y como abordaje para diversos procedimientos neurootologicos [6]. La mastoidectomía fue descrita por primera vez por Louis Petit en la década de 1700, aunque el concepto no ganó mayor aceptación hasta el año 1958, siendo la mastoidectomía cortical popularizado por William House [6].
La timpanoplastia es un procedimiento quirúrgico común para cerrar las perforaciones de la membrana timpánica [7]. Los objetivos principales de timpanoplastia son para obtener una membrana timpánica intacta estable, erradicar la enfermedad del oído medio y para mejorar la audición [7].
La timpanoplastia moderna fue introducida en 1950 por Zollner y Wullstein, desde entonces, diferentes técnicas se desarrollaron para la reparación de la membrana timpánica, siendo Tabb y Shea quienes relizaron la primera colocación medial del injerto en referencia a el martillo y el resto de la membrana timpánica [2].
Los resultados de la reparación de la membrana timpánica, aunque por lo general favorables, pueden variar significativamente en función de múltiples factores, incluyendo la edad, infección activa en el momento de la cirugía, disfunción de la trompa de Eustaquio, variaciones en la técnica quirúrgica, el tamaño y el sitio de la perforación; causa de la perforación, el estado de la cadena osicular y de la mucosa del oído medio, el estado del oído contralateral, experiencia del cirujano, la duración del periodo del oído seco previo a la cirugía, tabaquismo y presencia de miringoesclerosis o timpanoesclerosis [7-10].
Hoy en día, dos métodos clásicos se aplican en timpanoplastia que incluye técnicas de underlay y de overlay [2]. En el método underlay el injerto se encuentra medial a martillo y el resto del tímpano y en la técnica overlay, el injerto se coloca lateral a annulus y la capa fibrótica de la membrana timpánica [2]. La técnica underlay es más recomendable para perforaciones posteriores, tiene menos riesgo de lateralización, y tasa de éxito más aceptable y la técnica de overlay, no sólo es adecuado para todo tipo de perforaciones, sino que también ahorra el volumen del oído medio, tiene una buena tasa de éxito especialmente en la perforación grande y anterior [2].
La definición de éxito posterior a una timpanoplastia no está del todo bien establecida, pero la mayoría de los autores lo refieren como; la integridad del injerto o de la membrana timpánica, el aumento en el umbral auditivo post-operatorio o la conservación de la audición, la curación completa, que se manifiesta por el injerto situado en la posición anatómica correcta, sin atelectasia ni presencia de otorrea y recreación de la aeración del oído medio [3,4,8,11].
Timpanoplastia mediante el uso de fascia temporal como material de injerto con diferentes técnicas tiene tasa de éxito que oscila entre 75% a 90% e incluso mucho mayor en perforaciones pequeñas (que sean menores del 25%), por lo accesible de su obtención y sus características de elasticidad y de grosor, es el material idóneo para reconstruir la membrana timpánica, esto se debe a que la fascia temporal tiene una nula o baja actividad metabólica, aunada a una baja viabilidad que facilita el crecimiento de la capa fibrosa media de la membrana timpánica y resulta en la formación de neotímpanos muy fuertes [12,13].
La contribución de la neumatización mastoidea sigue siendo controvertida, y el papel de mastoidectomía en el tratamiento de las perforaciones de la membrana timpánica sigue siendo objeto de debate, en particular en los casos de otitis media supurativa crónica en ausencia de colesteatoma [7].
Algunos autores piensan que mastoidectomía se justifica en caso de otitis media supurativa crónica que han sido refractarios a la terapia con antibióticos, otros han argumentado que el cierre de perforaciones de la membrana timpánica y la eliminación de la otorrea crónica puede lograrse de manera efectiva cuando se realiza la timpanoplastia con o sin mastoidectomía [14,15].
Muchos otorrinolaringólogos continúan realizando rutinariamente mastoidectomía con timpanoplastia, argumentando que la aireación quirúrgica de la mastoides mejorará los resultados, proporcionando un medio que puede amortiguar los cambios de presión en el oído medio según la ley de Boyle, mejora el drenaje del oído medio y celdillas mastoideas y además, puede permitir el desbridamiento quirúrgico de los tejidos infectados y desvitalizados que pueden conducir a enfermedades del oído medio persistente [5,7].
La ventaja funcional de una gran cavidad mastoidea neumatizada se sugirió por primera vez por Holmquist y Bergstrom y Ingelstedt et al. y, más tarde, fue motivada por Sade et al. y Richards et al. Que teorizaban que cuando una cavidad mastoidea bien neumatizada que se comunica bien con el oído medio, actúa como un sistema de buffer para reducir el impacto de los cambios de presión experimentadas por el oído medio, esto permite que los pacientes con disfunción de la trompa de Eustaquio intermitente toleren mejor la presión negativa generada por períodos de mal funcionamiento de la trompa de Eustaquio [14].
Algunos estudios muestran que el volumen de las celdillas mastoideas está indirectamente relacionada con la predisposición del oído medio a ciertas condiciones patológicas16.Holmquist informó que el éxito miringoplastía correlacionada directamente con el volumen de la cámara de aire mastoides, teniendo en cuenta sólo el 22% de cierre con éxito de las perforaciones de la membrana timpánica cuando el volumen de la cámara de aire mastoides era <5 cm2 [15].
Algunas otras publicaciones demuestran que una cavidad no funciona como un amortiguador de presión y, además, que la alta presión negativa es causada, no por la difusión de gases, sino por evacuación del oído durante la inhalación en este sentido, una gran cavidad no ofrece ningún beneficio en absoluto [15].
Por otro lado se ha demostrado también que la eliminación de la cavidad mastoidea reduce la infección residual y la recurrencia de colesteatoma y esto se asocia con un menor número de operaciones secundarias y mejora de los resultados funcionales, además de que la eliminación de la cavidad mastoidea altera el intercambio de CO2 a través de la mucosa de la cavidad del oído medio, y esto a su vez puede reducir la presión negativa en el injerto [17].
Algunos otros autores recomiendan no realizar de manera rutinaria la mastoidectomía en pacientes con otitis media crónica no colesteatomatosa por los riesgos causados por mastoidectomía como lo es hipoacusia neurosensorial que puede deberse al traumatismo del fresado, la meningitis que pueden ocurrir debido al traumatismo de la duramadre en la zona del tegmen timpánico o mastoideo, hemorragia masiva que puede ocurrir debido a un trauma al seno sigmoideo y lesión del nervio facial [5].
Se ha sugerido además que mastoidectomía no sólo es innecesario en el tratamiento de la otitis media supurativa crónica no colesteatomatosa, sino que también aumenta los riesgos de los pacientes con poca o ninguna ventaja significativa en el resultado clínico [14].
La evidencia anecdótica y empírica ha dado como resultado la práctica común de realizar mastoidectomía con timpanoplastia para el tratamiento de la perforación de la membrana timpánica secundaria a otitis media supurativa crónica no colesteatomatosa [18].Como se evidencia en la literatura, la timpanoplastia sola puede ser suficiente para la reparación de perforaciones de la membrana timpánica simple no complicadas [18].
En una revisión sistemática que se realizó en el 2013 por Steven J. Eliades de paciente con otitis media crónica no colesteatomatosa que se sometieron solamente a timpanoplastia o mastoidectomía con timpanoplastia, se concluyó que no hay beneficio adicional en la realización de mastoidectomía junto con la timpanoplastia en perforaciones timpánica no complicadas, pero paciente con perforaciones timpánica más complicada si pueden beneficiarse con la adición de la mastoidectomía a la timpanoplastia [7].
Otro estudio retrospectivo realizado en el 2015 por Rıza Dündar donde se incluyeron a 146 pacientes que se sometieron a reparación de membrana timpánica dividido en 2 grupos; uno donde solo se realizó timoanoplastia y otro donde se realizó mastoidectomía mas timpanoplastia, concluyeron que la mastoidectomía no crea diferencias estadísticamente significativas en cuanto a el éxito del injerto y los resultados postoperatorios de audición, de lo contrario prolonga el tiempo de duración de la cirugía, aumento los costos y los riesgos a que se somete el paciente [5].
Debido a las consideraciones anteriores, se plantea la presente investigación, que pretende explorar el impacto que tiene la mastoidectomía en los resultados de éxito en la timpanoplastia.
Materiales y métodos
Se realizó un estudio observacional, transversal, comparativo de serie consecutiva de casos en el servicio de otorrinolaringología del Hospital de alta especialidad No. 2 Luis Donaldo Colosio Murrieta de Ciudad Obregón, Sonora, México, de enero 2015 a mayo 2017, Se tomaron datos como la edad, el sexo, estado de procedencia, antecedente de tabaquismo, causa de la perforación de la membrana timpánica, duración del oído seco previo a la cirugía, otoscopia transoperatoria, presencia de otorrea al momento de la cirugía, estado de la mucosa en el momento de la cirugía, presencia de timpanoesclerosis o miringoesclerosis en el oído operado, presencia de otorrea postoperatoria, presencia de perforación o retracción del injerto. Esta investigación fue sujeta a evaluación y autorización por parte del comité de Ética e Investigación del Hospital de alta especialidad No. 2 Luis Donaldo Colosio Murrieta de Ciudad Obregón, Sonora, México.
Análisis estadístico
Los datos se recolectaron en una hoja de cálculo de Excel. Se utilizó medidas de tendencia central y dispersión para las variables cuantitativas. Empleando frecuencia y porcentajes para variables cualitativas. Se buscó diferencia significativa entre las variables de los grupos, que serán determinados según la realización o no de mastoidectomía, para ello se empleó Chi2. Se compararon las variables en grupos relacionados (antes y después de la intervención) mediante la prueba de Mc Nemar para analizar diferencia significativa previa y posterior a la intervención. Para la comparación de las variables cuantitativas como tiempo de evolución entre los dos grupos se utilizó T de Student o U de Mann Whitney según la distribución de los datos. El análisis se realizó con el paquete estadístico IBM SPSS versión 21 (IBM Corp.) versión en inglés.
Resultados
El seguimiento de los pacientes fue de 3 meses posterior al procedimiento quirúrgico. Un total de 48 pacientes fueron seleccionados para el estudio; 31 del sexo femenino y 17 del sexo masculino, su edad promedio fue de 43,25 años, con una mínima de 20 años y una máxima de 76 años. Con respecto al género femenino en 33% se le realizó solamente timpanoplastia y a un 31 % mastoidectomía con timpanoplastia, masculino 11% que se le realizó solo timpanoplastia y a un 25% mastoidectomía con timpanoplastia, sin haber diferencia significativa (p 0,13).
Respecto a la entidad federativa de procedencia 54% (26 pacientes) fueron del estado de Sinaloa, 40% (19 pacientes) de Sonora, 4% (2 pacientes) de Baja California Sur y un 2% (1 paciente) de Baja California Norte El oído derecho fue el que con mayor frecuencia fue intervenido con un 60,4% en comparación del oído izquierdo con un 39,5% (Figura 1).
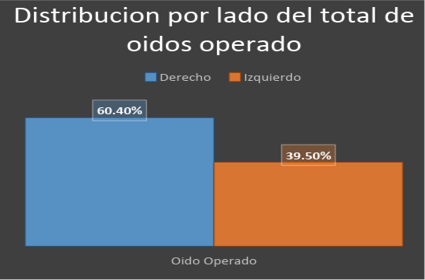
Figura 1. Distribución por lado del total de oídos operados.Fuente: Departamento de Otorrinolaringología de la UMAE IMSS, Ciudad Obregón Sonora.
La Tabla 1 muestra las características previas a la cirugía en la población de estudio, allí se observa que no hubo diferencias significativas, entre la población con y sin mastoidectomía en ninguna de las variables mostradas.
Tabla 1: Características previo a cirugía en la población de estudio.
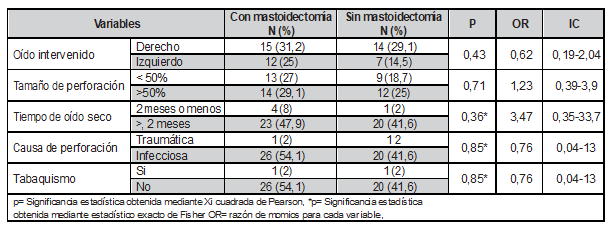
Fuente: Departamento de Otorrinolaringología de la UMAE IMSS, Ciudad Obregón Sonora.
La Tabla 2 muestra el estado de la mucosa, donde se encontró diferencia significativa durante la cirugía.
Tabla 2: Características durante la cirugía de la población de estudio.
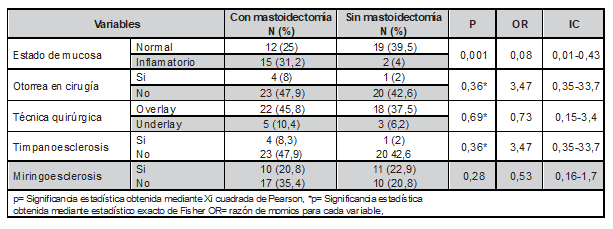
Fuente: Departamento de Otorrinolaringología de la UMAE IMSS, Ciudad Obregón Sonora.
En la Tabla 3 se observa las variables previas a la cirugía y su asociación con el resultado final, no hubo diferencia significativa .
Tabla 3: Características postquirúrgico mediato de la población operada.
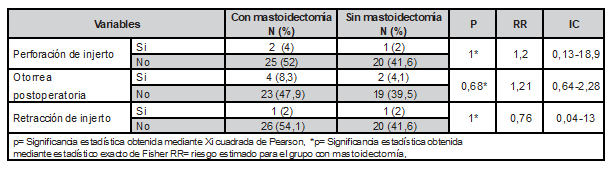
Fuente: Departamento de Otorrinolaringología de la UMAE IMSS, Ciudad Obregón Sonora.
En la Tabla 4 se comparó a los pacientes con y sin mastoidectomía en cuanto a las características durante la cirugía no encontrado diferencia significativa.
Tabla 4: Comparación de características durante la cirugía y su asociación con el resultado final.
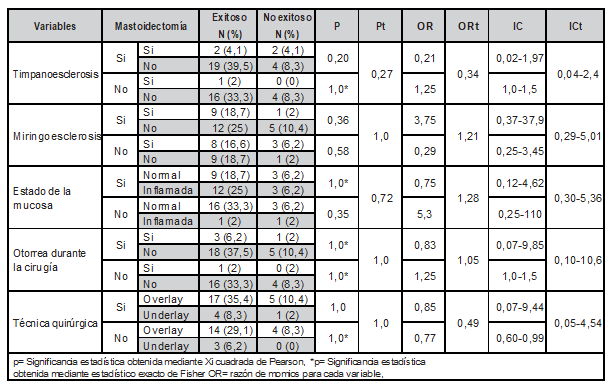
Fuente: Departamento de Otorrinolaringología de la UMAE IMSS, Ciudad Obregón Sonora.
Discusión
En el tratamiento quirúrgico de otitis media crónica sin colesteatoma, la mastoidectomía no siempre es una intervención necesaria, siendo una de la justificación más importante la aeración del oído medio y las celdillas mastoidea
[5] La tomografía de hueso temporal se realiza de forma habitual en el servicio de este hospital en pacientes con otitis media crónica, que se someterán a la cirugía de timpanomastoidectomía a través de un abordaje postauricular, sin embargo la mastoidectomía en pacientes con otitis media crónica sin colesteatoma sigue siendo controversial . Dündar et al encontraron que en casos de pacientes sin colesteatoma programados para timpanoplastia, la mastoidectomía no crea diferencias estadísticamente significativas con respecto al éxito del injerto y los resultados de la audición postoperatoria [5]. En una revision sistemática realizda por Eliades and Limb en el 2013 sobre la resultados de la timpanoplastia con y sin mastoidectomía en pacientes con perforación de la membrana timpánica sin colesteatoma concluyeron que en los datos disponibles no muestran ningún beneficio adicional para la realización de mastoidectomía con timpanoplastia para perforaciones no complicadas [7], similar a lo encontrado en esta serie de caso. En éste trabajo, se evaluó a pacientes con hueso mastoideo esclerótico detectado por tomografía que habían sido sometidos timpanoplastia con mastoidectomía o sin esta, no se encontró ninguna diferencia estadísticamente significativa entre ambos grupos en cuanto al éxito de la cirugía. De los pacientes no exitosos 4 presentaron otorrea postoperatoria en el grupo de paciente con mastoidectomía y 2 pacientes en el grupo sin mastoidectomía, creemos que el seguimiento del estudio fue a muy corto plazo, ya que la mayoría de las otorreas ceden con tratamiento médico a lo largo de su evolución. Al comparar el éxito de la cirugía obtenido solo por la integración del injerto timpánico en este estudio, resultó en un 95,2% en los pacientes sin mastoidectomía y un 92,5% en los pacientes con mastoidectomía, con un promedio global del 94% en un seguimiento a 3 meses después de la cirugía, contra un 75-90% reportado en la literatura internacional (12). En México un estudio retrospectivo realizado por Solórzano et al, donde se incluyeron 56 pacientes encontraron un éxito en la integración del injerto timpánico de 85,7% [13].
Al comparar ambos grupos la asociación de las características previa a la cirugía como lo es el tamaño de perforación, tiempo de oído seco previo a la cirugía, causa de perforación y antecedente de tabaquismo no encontramos ninguna diferencia estadísticamente significativa con el resultado final de la cirugía. Sin embargo al comparar por grupo encontramos que el tamaño de la perforación timpánica en el grupo de paciente con mastoidectomía si influyó en el resultado final, teniendo peores resultados las perforaciones mayores del 50% con una p 0,01.
La otorrea activa en el momento de la cirugía presumiblemente refleja infección activa más recientemente en comparación con pacientes que presentan el oido seco, en una revisión sistemática realizada por Steven evaluaron el papel de la mastoidectomía realizadas con timpanoplastia para perforación timpánica donde se revisaron 26 artículos de los cuales 8 compararon la otorrea al momento de la cirugía vs el oído seco, mostrando una tasas de éxito del injerto peores para la enfermedad activa en seis estudios y mejor en dos [7]. En esa misma revisión 5 estudios compararon los resultados basados en el tamaño de la perforación de la membrana timpánica, hubo una tendencia general hacia resultados más pobres, tanto en el éxito de la reparación como en la audición con perforaciones más grandes [7]. En un estudio retrospectivo realizado por Molina-Pichardo y García-Enríquez en México, donde el objetivo fue determinar la relación entre la perforación del injerto timpánico tras la timpanoplastía y el índice de tabaquismo, encontraron que el tabaquismo aumenta la probabilidad de perforación del injerto timpánico tras la timpanoplastia, con mayor riesgo al fumar 10 o más cigarrillos al día [10].
Al comparar ambos grupos la asociación de las características durante la cirugía como presencia de timpanoesclerosis, miringoesclerosis, estado de la mucosa de oido medio, otorrea durante la cirugía, y las técnicas quirúrgicas tipo Overlay y Underlay no se encontró ninguna diferencia estadísticamente significativa con el resultado final de la cirugía. En un estudio realizado por Yurttafl et al. en el 2015 donde se evaluaron diferentes factores que pudieran afectar el éxito del injerto en la timpanoplastia con mastoidectomía concluyeron que la infección del oído medio y la morfología de la membrana timpánica y la mucosa del oído medio debemos considerar como factores predictivos preoperatorios para la timpanoplastia, la tasa de éxito del injerto fue del 93,5% en pacientes con mucosa del oído medio normal, mientras que fue del 75% en oídos timpanoescleróticos y 44,4% en pacientes con tejido de granulación en el oído medio (p <0,001), tuvieron un éxito del 88% en las membranas timpánicas sin miringosclerosis, pero disminuyó al 52% en las membranas timpánicas con miringosclerosis (p <0,001), la tasa de éxito en presencia de otorrea perioperatoria fue del 28,5%, vs un 81% en oídos secos [9].
Rogha, et al. Compararon 2 técnicas de colocación del injerto; Underlay y Overlay concluyendo que ambas técnicas de timpanoplastia son eficaces con una tasa de éxito del 96,42% y 92,85%, respectivamente, sin mostrar diferencia entre ambas técnicas en relación a la mejoría de la la brecha aéreo-ósea [2].
Conclusión
En esta serie de casos la mastoidectomía no muestra beneficio adicional en la reparación de la membrana timpánica en pacientes con otitis media crónica no colesteatomatosa con hueso mastoideo esclerótico ya que no crea diferencias estadísticamente significativas con respecto al éxito del injerto.
La adición de la mastoidectomía a la timpanoplastia puede transportar riesgos adicionales innecesarios y aumentar el tiempo quirúrgico y costos.
Estos resultados muestran que las características durante y previa a la cirugía no influyeron en el resultado final al comparar ambos grupos contrario lo que reporta la literatura.
Dentro de las limitantes de estos resultados, se asocian a un número limitado de casos, lo que influye en obtener resultados con mayor sesgo, se considera también realizar un período de seguimiento más largo puede agregar valor al presente estudio. Con este trabajo se propone realizar un estudio con mayor número de casos y un seguimiento de mayor tiempo para obtener resultados más concluyentes y menor sesgo.
Conflictos de interés: ninguno declarado.
Fuentes de financiación: autofinanciado.
Literatura citada
1. Campos-Navarro LA, Barrón-Soto M, Fajardo-Dolcic G. Otitis media aguda y crónica, una enfermedad frecuente y evitable. Rev Fac Med UNAM 2014;
5(1):5-14.
2. Rogha M, Berjis N, Taherinia A, Eshaghian A. Com- parison of tympanic membrane grafting medial or lateral to malleus handle. Adv Biomed Res
2014; 56(3):1-4. DOI: https://doi.org/10.4103/2277-
9175.125804
3. Felipe-Vega JC, Ríos-Nava JR, Meléndez-Valderra- ma S. Timpanoplastia “intercapas” y cierre de membrana timpánica. Estudio comparativo y alea- torio. Grupo piloto. An Orl Mex 2010; 55(2):37-42.
4. Fernandes-de-Azevedo A, Castro-Soares AB, Correa-Garchet HQ, Alves-de-Sousa NJ. Tympano- mastoidectomy: Comparison between canal wall- down and canal wall-up techniques in surgery for chronic otitis media. Int Arch Otorhinolaryngol
2013; 17(3):242-245. DOI: https://doi.org/10.7162/s1809-97772013000300002
5. Dündar R, Kulduk E, Soy FK, Yazıcı H, Sakarya EU, Özbay C. Necessity of mastoidectomy in patients with chronic otitis media having sclerotic mas- toid bone: a retrospective clinical study. Kulak Burun Bogaz Ihtis Derg 2015; 25(3):152-157. DOI: https://doi.org/10.5606/kbbihtisas.2015.04820
6. Abdel-Tawab HM, Mahmoud-Gharib F, Algarf TM, ElSharkawy LS. Myringoplasty with and without Cortical Mastoidectomy in Treatment of Non-cholesteatomatous Chronic Otitis Media: A Comparative Study. Clinical Medicine Insights: Ear, Nose and Throat 2014; 12(7):19–23. DOI: https://doi. org/10.4137/cment.s17980
7. Eliades SJ, Limb CJ. The Role of Mastoidectomy in Outcomes Following Tympanic Membrane Re- pair: A Review. Laryngoscope 2013, 123(7):1787-
1802. DOI: https://doi.org/10.1002/lary.23752
8. Boronat-Echeverría NE, Reyes-García E, Sevilla- Delgado Y, Aguirre-Mariscal H, Mejía-Aranguré JM. Prognostic factors of successful tympa- noplasty in pediatric patients: a cohort study. BMC Pediatrics 2012; 67(12):1-6. DOI: https://doi. org/10.1186/1471-2431-12-67
9. Yurttafl V, Ural A, Kutluhan A, Bozdemir K. Factors that may affect graft success in tympanoplasty with mastoidectomy. ENT Updates 2015; 5(1):9–
12. DOI: https://doi.org/10.2399/jmu.2015001003
10. Molina PH, García EB. Efectos del tabaquismo en los resultados quirúrgicos de la timpanoplastia. An Orl Mex. 2009; 54(2):45-50.
11. Rekabi H, Najarzadeh M, Lotfi S, Saki N. The comparison of Tympanoplasty with or without Mastoidectomy in patients with dry Chronic Otitis Media: A randomized superiority clinical trial. Int J Pharm Res Allied Sci 2016; 5(2):165-
170.
12. Bidkar VG, Jalisatigi RR, Naik AS, Shanbag RD, Siddappa R, Sharma PV, Hegde HV. Perioperative Only Versus Extended Antimicrobial Usage in Tympanomastoid Surgery: A Randomized Trial. Laryngoscope 2014; 24(6):1459-63. DOI: https:// doi.org/10.1002/lary.24544
13. Solórzano BJV, Reynoso OJ. Timpanoplastia: cinco años de experiencia en un hospital de enseñanza. An Orl Mex. 2009; 54(4):125-8.
14. McGrew BM, Jackson CG, Glasscock ME III.Impact of Mastoidectomy on Simple Tym - panic Membrane Perforation Repair. Laryn- goscope 2004; 114(3):506-511. DOI: https://doi. org/10.1097/00005537-200403000-00023
15. Toros SZ, Habesoglu TE, Habesoglu M, Bolukbasi S, Naiboglu B, Karaca CT et al. Do patients with sclerotic mastoids require aeration to improve success of tympanoplasty?. Acta Oto-Laryngo- logica 2010; 130(8):909-912.
DOI: https://doi.org/10.3109/00016480903559731
16. Swarts JD, Cullen- Doyle BM, Alper CM, Doyle WJ. Surface Area-Volume Relationships for the Mastoid Air Cell System and Tympanum in Adult Humans: Implications for Mastoid Function. Acta Otolaryngol 2010; 130(11):1230–1236. DOI: https://doi.org/10.3109/00016489.2010.480982
17. Redleaf MI. Air Space Reduction Tympanomas- toidectomy Repairs Difficult Perforations More Reliably Than Tympanoplasty. Laryngoscope
2014; 124(3):1-13. DOI: https://doi.org/10.1002/
lary.23599
18. Hall JE, McRackan TR, Labadie RF. Does con- comitant mastoidectomy improve outcomes for patients undergoing repair of tympanic membrane perforations? Laringoscope 2011
121(8):1598-1600. DOI: https://doi.org/10.1002/
lary.21917
![]()