Artículo de Investigación 

Factores influyentes en la adherencia y abandono en la terapia preventiva para la infección por tuberculosis latente en pacientes con VIH
Beatriz Eugenia Bedoya Serna 1
1 Investigadora, Médica, Corporación para investigaciones biológicas, Medellín, Colombia, ORCID: https://orcid.org/0000-0003-2495-6499, Correo e.: beatrizebs@hotmail.com.
Archivos de Medicina (Manizales), Volumen 19 N° 1, Enero-Junio 2019, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Bedoya Serna B.E.
Recibido para publicación: 15-10-2018 - Versión corregida: 10-03-2019 - Aprobado para publicación: 14-03-2019
Bedoya-Serna BE. Factores influyentes en la adherencia y abandono en la terapia preventiva para la infección por tuberculosis latente en pacientes con VIH. Arch Med (Manizales) 2019; 19(1):56-5. DOI: https://doi.org/10.30554/ archmed.19.1.2791.2019.
Resumen
Objetivo: describir los factores que influyen en la falta de adherencia al tratamiento de la infección tuberculosa latente. Materiales y métodos: estudio retrospectivo y descriptivo, en pacientes infectados con el Virus de la Inmunodeficiencia Humana atendidos en una institución prestadora de salud de Medellín, Colombia. Resultados: el 45% de los pacientes presentaron problemas de adherencia como interrupciones menores a 30 días o pérdida del seguimiento, la significación estadística (p<0,05) se presento en las variables efectos adversos y adherencia a la terapia antirretroviral. Conclusión: los efectos adversos presentados y la adherencia a la terapia antirretroviral se asocian a los problemas de adherencia al tratamiento preventivo de la Infección Tuberculosa Latente.
Palabras Clave: VIH, tuberculosis latente, quimioprofilaxis.
Influential factors in the adherence and abandonment of preventive therapy for latent tuberculosis infection in patients with HIV
Summary
Objective: to describe the factors that influence the lack of adherence to the treatment of the latent tuberculosis infection. Materials and methods: retrospective and descriptive study in people living with the human immunodeficiency virus treated in a health institution of Medellin, Colombia. Results: 45% of patients presented adherence problems such as interruptions less than 30 days or loss of follow-up, the statistical significance (p <0.05) was presented in the variables of adverse effects and adherence to antiretroviral treatment. Conclusion: adverse effects to treatment and adherence to antiretroviral therapy are associated with problems of adherence to preventive treatment of latent tuberculosis infection.
Keywords: HIV, latent tuberculosis, chemoprevention.
Introducción
La enfermedad del Virus de la Inmunodeficiencia Humana (VIH) es el factor de riesgo más fuerte para adquirir la infección por M. tuberculosis (MTB). Aunque una proporción sustancial de la enfermedad surge como resultado de la reciente exposición exógena, la epidemia de VIH ha cambiado la dinámica evolutiva de la enfermedad y ha aumentado el riesgo de reactivación en las personas con infección tuberculosa latente (ITBL) [1].
La ITBL es definida como una respuesta persistente del sistema inmunológico, generada por antígenos de MTB; dicha respuesta no puede estar acompañada de signos ni síntomas clínicos de tuberculosis (TB) activa [2,3]. Según la Organización Mundial de la Salud (OMS) las pruebas existentes para identificar las personas con ITBL son la prueba cutánea de la tuberculina o prueba de Mantoux (PCT) y la prueba de liberación de interferón gamma (IGRA). Ambas pruebas pueden ser usadas en países de ingresos altos y medianos altos, que presenten una incidencia estimada de TB inferior a 100 por 100 000 habitantes. En países de ingresos bajos y medianos la IGRA no debe reemplazar a la PCT [3–5]. Tener un diagnóstico de ITBL da como resultado un riesgo que oscila entre el 5% y el 10% para desarrollar la enfermedad en personas no infectadas por el VIH en un ciclo de vida; esto aumenta a 5-10% por año después de adquirir la infección por VIH, incremento debido a que el riesgo de contraer la enfermedad después de la infección depende de varios factores, y el más importante es el estado inmunitario del hospedero [3].
El riesgo de reactivación de la TB puede ser disminuido mediante el uso de esquemas de tratamiento preventivo, el cual ha demostrado ser efectivo en personas que viven con VIH, pero la adherencia de los pacientes a esta estrategia ha sido subóptima [1,6].
El tratamiento más comúnmente utilizado es la administración diaria de isoniazida por 6 o 9 meses; este tratamiento proporciona una protección superior al 90% si es administrado regularmente, pero reduce significativamente su eficacia si es tomado por menos de 6 meses [4,7]. En la última guía para el manejo programático de la infección tuberculosa latente de la OMS 2018 recomiendan utilizar terapia preventiva con isoniazida durante 36 meses [3,8].
En 2008, la OMS informó que solo el 60% de las personas que viven con VIH, que comenzaron la terapia preventiva con isoniazida finalizaron un ciclo de terapia de 6 meses, lo cual aumentara en medida que se aumenten los meses necesarios en la administración del medicamento [1]. Se ha demostrado que la combinación de isoniazida y terapia antirretroviral (TARV) es más efectiva que la TARV sola en la prevención de la TB [3]; pero la adherencia puede ser difícil debido a la larga duración de la profilaxis. Típicamente, los pacientes con afecciones crónicas tienen una adherencia a la medicación más pobre que aquellos con afecciones agudas. Es importante entender los factores asociados con la falta de adherencia para así poder mejorarla y lograr un tratamiento que impacte los resultados de salud [9].
Todas las estrategias deben estar dirigidas hacia alcanzar el objetivo global de control y eliminación de la TB, es por esto, que evitar la progresión de ITBL a TB activa es una necesidad importante, como medida que genera un impacto real en controlar la epidemia a nivel poblacional. Para lograr el control de la ITBL se presentan varias limitaciones, entre las más importantes se destacan: la carencia de pruebas diagnósticas estandarizadas, que tengan la capacidad de predecir con exactitud el desarrollo de TB activa, la ausencia de pruebas que midan biomarcadores de reactivación de ITBL y las bajas tasas de cumplimiento en los regímenes de profilaxis actualmente vigentes [7, 10, 11].
La mala adherencia a los regímenes profilácticos está relacionada con múltiples factores como: determinantes sociales desfavorables, falta de una red de apoyo sólida, movilización continua de la población y percepción errónea de la ITBL como problema de salud. Por todo lo anterior es importante acompañar todas las estrategias con educación sanitaria continua. [10]En contraste, ciertos regímenes de tratamiento y características clínicas se han asociado con mayores tasas de finalización del tratamiento, incluidos regímenes más cortos, regímenes con menos efectos secundarios, características clínicas que facilitan las visitas de los pacientes y procesos clínicos que optimizan la relación del personal de salud con el paciente [7]. Se puede concluir que los determinantes que impactan en la adherencia son en gran parte desconocidos o poco entendidos y los datos reportados en las cohortes prospectivas son deficientes. En general puede asociarse con factores clínicos, sociales, conductuales o demográficos [7, 9].
El objetivo del presente estudio es describir los factores que influyen en la falta de adherencia al tratamiento de la infección tuberculosa latente en pacientes infectados con VIH.
Problemas de adherencia
Interrupción en la toma del medicamento al menos un día del mes, de manera repetitiva durante dos meses o más [11].
Pérdida del seguimiento
Suspender el consumo del medicamento durante 30 días continuos o más [11].
Materiales y métodos
Diseño del estudio
Estudio retrospectivo y descriptivo.
Período y población
El estudio fue realizado con pacientes atendidos entre diciembre de 2016 a febrero 2018. Los pacientes incluidos fueron atendidos en el programa de VIH, de la Corporación para Investigaciones Biológicas (CIB) en Medellín, Colombia.
Criterios de elegibilidad
Inclusión: i) paciente con diagnóstico de VIH previo ii) que hayan estado activos en el programa y, iii) que tuvieran diagnóstico de ITBL definida por una PCT positiva y estudios para TB activa negativos (radiografía de tórax) y sin signos de enfermedad, según lo determinado por los criterios de detección de la OMS (3). Además, iv) los pacientes no debían tener antecedente para enfermedad por M. tuberculosis y, v) aprobar el inicio de la terapia preventiva. Exclusión: i) haber firmado disentimiento para acceso a la información de la historia clínica.
Variables
A todos los participantes del estudio se les evaluaron las variables medidas en escala nominal como: sexo (femenino, masculino), lugar de nacimiento (nombre de la ciudad donde nació), ocupación (empleado, desempleado, independiente, pensionado), estado civil (soltero, casado, unión libre, divorciado, viudo, sin dato), pareja estable (si o no), control virológico (si o no), adherencia a TARV (si o no), realizaron baciloscopia y/o radiografía de tórax (si o no), lugar de suministro del medicamento (CIB u otro lugar), efectos adversos (si o no), tipo de efecto adverso (descripción del efecto adverso presentado), suspendió profilaxis (si o no), problemas de adherencia (si o no), pérdida del seguimiento (si o no), abandono del tratamiento (si o no), causas de falta de adherencia y/o abandono (causas reportadas del porque problemas en adherencia o del abandono) y consumo de tabaquismo, sustancias psicoactivas y/o licor (si o no).
Las variables medidas en escala numérica fueron: edad determinada en años, barrio de residencia definida por número de comuna donde reside, año del diagnostico de la infección por VIH, estrato socioeconómico definido del 0 al 5, resultado de PPD medido en mm (milímetros), meses suspendidos en total y meses suspendidos consecutivos, definido como número de meses que suspende el medicamento y total de meses con tratamiento, determinado como el número total de meses que toma el medicamento con adherencia, año del diagnóstico de VIH, número de medicamentos adicionales a la TARV y número de enfermedades crónicas diagnosticadas para cada paciente.
Recolección de información
Se recolectaron datos de interés para el estudio proveniente de las tarjetas de tratamiento e historias clínicas de los pacientes ingresados para recibir Isoniazida. La información fue almacenada sobre una base de datos diseñada para el estudio para su posterior análisis. Dada la naturaleza retrospectiva del estudio, se realizaron validaciones y control de calidad con los datos obtenidos. Lo anterior para disminuir al máximo posibles sesgos de información y de selección.
Análisis de los datos
Para el análisis de la información se utilizaron métodos de estadística descriptiva. Las variables medidas en escala nominal como problemas de adherencia, perdida del seguimiento y presencia de efectos adversos, fueron expresadas como frecuencias relativas y absolutas. Las variables medidas en escala numérica como edad, meses suspendidos y total de meses con tratamiento, fueron analizadas mediante pruebas de normalidad y, de acuerdo a su distribución, se calcularon promedios o medianas con sus respectivas medidas de dispersión. Se realizó un análisis bivariado mediante pruebas de hipótesis Ji cuadrado para explorar posibles asociaciones entre los pacientes adherentes y los que tuvieron problemas con la adherencia (definido como interrupción del tratamiento o perdida del seguimiento, unidos en un mismo grupo), se presumió diferencias estadísticas cuando los valores de p<0,05. La información obtenida fue almacenada y procesada en Microsoft Excel® (Microsoft Corp.) e IBM SPSS® v22 (IBM Corp.), respectivamente.
Definición de la profilaxis
La terapia preventiva para ITBL utilizada fue isoniazida 300mg al día proyectada para un total de 9 meses, según las directrices nacionales para el manejo de ITBL en Colombia [11]. Los pacientes fueron evaluados de forman mensual, donde se entregaba el medicamento y se evaluaban signos y síntomas de posibles efectos adversos, registro de problemas en adherencia y detección de pérdida del seguimiento, todo registrado en la tarjeta de tratamiento definida por directriz nacional.
Consideraciones éticas
El proyecto de investigación fue revisado y aprobado por el comité de ética de la CIB. Adicionalmente se contó con el consentimiento informado de la historia clínica de los pacientes para la extracción de sus datos en el estudio.
Resultados
Población total
En total, se incluyeron 100 pacientes que cumplieron criterios de elegibilidad. De éstos, 65/100 (65%) fueron hombres. El promedio de la edad de los pacientes fue de 44,5 ± 11,5 años (Tabla 1); todos los pacientes incluidos tenían nacionalidad colombiana con representación de diferentes zonas del país principalmente de la ciudad de Medellín 43/99 (43,4%) (en un paciente no se logró obtener el dato). El lugar de residencia de los pacientes se encontraba en la región de Antioquia que es un departamento del noroeste de Colombia tanto de zona rural 11/100 (11%) como urbana 89/100 (89%). Todos los pacientes tenían diagnóstico previo de infección por VIH, la mediana de tiempo con el diagnóstico fue de 8 años (RIQ 4-13), la mayoría de los pacientes estaban tomando TARV 99/100 (99%) y los esquemas de tratamiento más frecuentemente utilizados fueron: TDF/FTC (tenofovir/emtricitabina) + EFV (efavirenz) 20/99 (20%), AZT/3TC (zidovudina/lamivudina) + EFV 17/99 (17%) y AZT/3TC + Lop/r (lopinavir/ritonavir) 12/99 (12%). El 100% de los pacientes tenían reporte de PCT, al tener un resultado de PCT positivo se procedía a descartar TB activa, todos los pacientes que iniciaron tratamiento reportaron estar asintomáticos, a 35/100 (35%) se les realizó baciloscopia en esputo y a 92/100 (92%) se les realizó radiografía de tórax (los 8 pacientes restantes no se encontró registro). La mediana desde el resultado de la PCT hasta el inicio de quimioprofilaxis fue de 218 días (RIQ 147- 343), el suministro del medicamento se realizó mediante citas mensuales con médico y enfermera, 97/100 (97%) de los pacientes recibieron el medicamento supervisado mensual en la IPS (Institución Prestado de Salud) CIB y 3/100 (3%) pacientes en otra IPS.
Tabla 1. Características de los participantes del estudio.
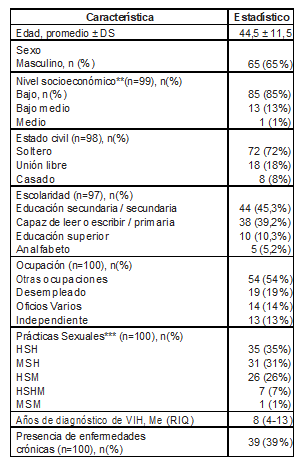
Fuente: datos propios de la investigación.
* Denominador calculado sobre los pacientes con datos disponibles. ** Nivel socioeconómico definido por estrato de vivienda, estrato 1,2 bajo, estrato 3 bajo medio, estrato 4: medio *** Indica: HSH, hombre que tiene sexo con hombre; HSM, hombre que tiene sexo con mujeres; HSHM hombre que tiene sexo con hombres y mujeres; MSH mujer que tiene sexo con hombre; MSM mujer que tiene sexo con mujeres.
Problemas de adherencia
En total, 45/100 (45%) presentaron problemas con la adherencia al medicamento: 24/45 (53%) con interrupciones inferiores a 30 días y 22/45 (48%) cumplieron criterio para pérdida del seguimiento. Un paciente presentó tanto interrupción como pérdida del seguimiento al medicamento (Tabla 2). Por otro lado 54/100 (54%) fueron adherentes al tratamiento. Los lugares de residencia más frecuentes fueron municipios cercanos a la ciudad de Medellín, lo cual correspondían al Área Metropolitana. Respecto al lugar de residencia de los pacientes que interrumpieron y abandonaron el tratamiento, 4/24 (16,7%) y 6/22 (27,3%), respectivamente, tenían como residencia el área Metropolitana, en zonas con distancia promedio >15,2 kilómetros del lugar de suministro del medicamento; en segundo lugar, estaban otros municipios del departamento de Antioquia con 4/24 (16,7%) y 3/22 (13,6%), respectivamente, con distancias superiores a 140 kilómetros del centro de suministro de medicamento. Sin embargo, también se encontró en los pacientes con interrupciones una frecuencia de 4/24 (16,7%) en la comuna 7 de Medellín, distancia promedio en 2,8 kilómetros del centro de suministro. El esquema de TARV más utilizado tanto en los pacientes con interrupciones como en los pacientes con pérdida del seguimiento fue TDF/FTC + EFV con frecuencias de 6/24 (25%) y 4/22 (18,2%), respectivamente; en los pacientes con pérdida del seguimiento también se presentó predominio del esquema TDF/FTC + Lop/r 4/22 (18,2%). Respecto a los eventos adversos, se presentaron en 2/24 (8,3%) y 11/22 (50%) de los pacientes con interrupciones y perdida del seguimiento, respectivamente; en general, los efectos adversos predominantes fueron gastrointestinales (25%) y hepatotoxicidad (15%).
Tabla 2. Características de los grupos que presentaron anormalidades (interrupción o pérdida del seguimiento) en la toma del medicamento.
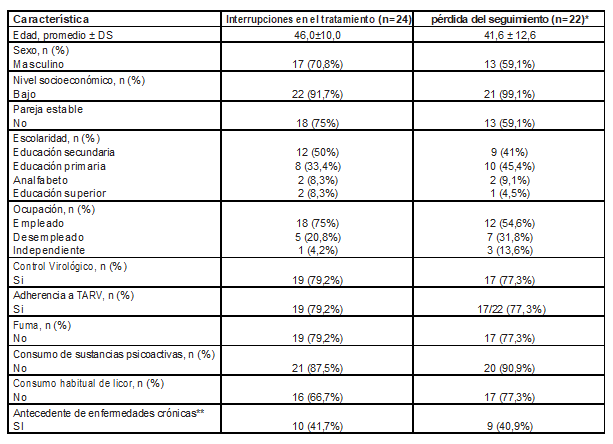
Fuente: Datos propios de la investigación
* Un paciente presentó tanto interrupción como pérdida del seguimiento al medicamento. ** Se evaluó la presencia de enfermedades crónicas que requerían toma de medicamentos adicionales a la TARV.
Para el grupo que suspendió el tratamiento pero reiniciaba se obtuvo una mediana de meses suspendidos de 2 (RIQ 1-2), lo más frecuente fue que la primera interrupción se presentara tras haber tomado más de 3 meses de tratamiento 20/24 (83,3%), más específicamente en el quinto mes 6/24 (25%). Por otro lado, en los pacientes con pérdida del seguimiento, la mediana de meses tomados fue de 3 (RIQ 2-5). En la figura 1 se ilustran las causas más frecuentes de interrupción y pérdida del seguimiento.
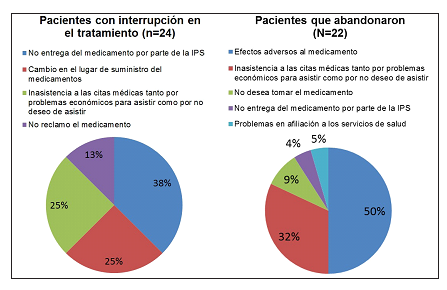
Figura 1. Causas de interrupción y pérdida del seguimiento del medicamento. Fuente: Datos propios de la investigación.
Análisis Bivariado
Se exploraron posibles diferencias estadísticas entre el grupo de pacientes que terminaron tratamiento y el grupo donde tuvieron algún problema de adherencia (pérdida del seguimiento o falta de adherencia). Se analizaron las variables sexo, pareja estable, adherencia a TARV, presencia de efectos adversos, estado fumador, consumo de sustancias psicoactivas y licor (Tabla 3). Del total de pacientes se presentaron 20/100 (20%) con reporte de efectos adversos por el medicamento y 88/100 (88%) de los pacientes reportaban adherencia a TAR.
Tabla 3. Análisis Bivariado.
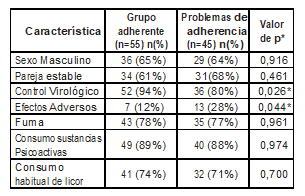
Fuente: Datos propios de la investigación. *Significación estadística P<0,05
Discusión
En el presente estudio se observó una adherencia global del 76% al régimen de 9 meses, establecido por directriz nacional y el 82% completaron al menos 6 meses de tratamiento, tiempo recomendado como una opción de esquema según la OMS, al referir toda persona con VIH en quien se ha identificado ITBL se le debe proporcionar terapia preventiva preferentemente con isoniazida durante al menos seis meses, sin embargo las últimas directrices del 2018 hablan de esquemas de 36 meses, aún no aplicadas a nivel nacional [3,8]. Algunos ensayos clínicos y estudios observacionales realizados previamente han mostrado estimaciones de adherencia similares entre 69-86% a las observadas en este estudio [1]. Por ejemplo, los ensayos clínicos realizados en Zambia y Kenia informaron estimaciones del 73% y 85% respectivamente [1,11] y en Sudáfrica niveles de adherencia de 72% [12]. De acuerdo a lo anterior, en el presente estudio los resultados concuerdan con lo reportado en la literatura; es importante aclarar que en este estudio la adherencia fue medida por medio del registro de visitas mensuales, sin medidas objetivas de la toma del medicamento como medidas de número pastillas, sensores de apertura en los pastilleros o medición en sangre de los niveles de los medicamentos, lo cual escapa de los objetivos del estudio.
Se ha reportado en la literatura que el sexo masculino tiene hasta 3 veces (OR=3 IC95% 1,24 – 4,04) más probabilidades que el sexo femenino de no adherirse o sufrir pérdida durante el seguimiento [13, 14]; sin embargo, en este estudio no se encontraron diferencias significativas entre el sexo y la adherencia. Esto posiblemente fue ocasionado por el tamaño de la muestra y la frecuencia del sexo masculino fue en general más alta al tomar la población total del estudio. En algunos estudios observacionales se ha encontrado como posible barrera en la adherencia el nivel educativo bajo de los pacientes [13, 15], aunque en este estudio no se realizó análisis estadístico en búsqueda de asociación, si se observó mayor frecuencia de bajo nivel educativo en los pacientes con interrupciones en el tratamiento y más bajo aún en el grupo de pérdida del seguimiento; sin embargo, no se evaluaron variables como conocimiento acerca de ITBL o percepción en el riesgo de enfermar, además la población total incluida en el estudio tenía mayor frecuencia de bajo nivel educativo. La distancia entre el lugar de residencia y el centro médico que suministra el medicamento, es una variable descrita en varios estudios como la más fuerte para predecir adherencia, especialmente considerando que las visitas para reclamar el medicamento, mínimo son mensuales [10]. En el presente estudio se observó mayor frecuencia de pérdida del seguimiento en los pacientes que vivían a más de 10 kilómetros de distancia; sin embargo, factores como número de buses que debe tomar, facilidad del viaje, tiempo disponible para emplear en el desplazamiento, vías de acceso y problemas de orden público no fueron evaluados, lo que podría explicar por qué los paciente con problemas en la adherencia también presentaron frecuencias altas de vivienda en zonas más cercanas (2-4 kilómetros). En varios estudios, incluyendo el realizado por Trajman et al., se ha observado que la adherencia en los primeros meses de tratamiento de LTBI es predictiva de la finalización [7,16–18], en el presente estudio los pacientes que abandonaron el tratamiento lo hicieron durante los primeros 3 meses; observación que podría indicar como posibles focos para intervenir la adherencia en los primeros meses del tratamiento.
Está bien establecido que los efectos secundarios pueden influir en gran medida en la voluntad de un individuo para adherirse a la terapia [19, 20]. En este estudio se encontró una diferencia estadísticamente significativa entre efectos adversos y problemas en la adherencia, es necesario confirmar estos hallazgos con medidas de magnitud y explorar otras variables como interacciones medicamentosas y estado basal de la infección por VIH para mejorar la comprensión de la asociación encontrada. Los pacientes que presentan adherencia a TARV >95%, que se traduce a un control virológico, han mostrado según la literatura [8] mejor adherencia al tratamiento para ITBL, lo que en este estudio evidenció una diferencia estadísticamente significativa.
Se resalta como principal limitación de este estudio el tamaño de muestra estudiado; sin embargo, se considera que esta limitación no anula los resultados del estudio porque fue realizado en un centro de referencia para la ciudad, logrando describir a pequeña escala un problema local. Adicionalmente, dado el alcance retrospectivo del estudio y a la información disponible del estudio, no fue posible medir objetivamente la adherencia, ya que la mejor manera de medir esta variable sería mediante un tratamiento supervisado.
En conclusión, los efectos adversos y la adherencia a TARV podrían ser factores importantes para lograr finalizar exitosamente el tratamiento en ITBL, se recomienda realizar estudios con un tamaño de muestra más grande, con diseños prospectivos y análisis complejos de magnitud, para evaluar el efecto de otros predictores potenciales y la incidencia de efectos adversos después del uso concomitante de TARV e isoniazida. Adicionalmente, es necesario investigar los determinantes asociados con el estado de la infección por VIH y el manejo de los programas de los diferentes proveedores de los servicios de salud.
Agradecimientos
Corporación para investigaciones biológicas, especialmente a la unidad de investigación clínica por el apoyo para la realización del estudio y sus invaluables aportes. Programa de VIH de la corporación por facilitar el desarrollo del estudio.
Conflictos de interés: la investigadora declara no tener conflicto de interés.
Fuentes de financiación: financiación asumida por el investigador con recursos propios.
Literatura citada
1. Mindachew M, Deribew A, Tessema F, Biadgilign S. Predictors of adherence to isoniazid preventive therapy among HIV positive adults in Addis Aba- ba Ethiopia. BMC Public Health 2011; 11:916. DOI: https://doi.org/10.1186/1471-2458-11-916.
2. Parrish NM, Dick JD, Bishai WR. Mechanisms of latency in Mycobacterium tuberculosis. Trends Microbiol 1998; 6(3):107-12.
3. Organización Mundial de la Salud. Directrices sobre la atención de la infección tuberculosa latent. Ginebra: Organización Mundial de la Salud;
2018.
4. Rodríguez J. Tuberculosis latente. Rev Chil En- ferm Respir 2012; 28(1):61-8.
5. Barrios-Payán JA, Castañón-Arreola M, Flores- Valdez MA, Hernández-Pando R. Aspectos bioló- gicos, clínicos y epidemiológicos de la tubercu- losis latente. Salud Pública Méx 2010; 52(1):70-68.
6. Ayele HT, van Mourik MSM, Debray TPA, Bonten MJM. Isoniazid Prophylactic Therapy for the Pre- vention of Tuberculosis in HIV Infected Adults: A Systematic Review and Meta-Analysis of Ran- domized Trials. PLoS ONE 2015; 10(11):e0142290. DOI: 10.1371/journal.pone.0142290.
7. Moro RN, Borisov AS, Saukkonen J, Khan A, Ster- ling TR, Villarino ME, et al. Factors Associated With Noncompletion of Latent Tuberculosis Infection Treatment: Experience From the PRE- VENT TB Trial in the United States and Canada. Clin Infect Dis Off Publ Infect Dis Soc Am 2016;
62(11):1390-400. DOI: 10.1093/cid/ciw126.
8. Gust DA, Mosimaneotsile B, Mathebula U, Chingap- ane B, Gaul Z, Pals SL, et al. Risk factors for non-ad- herence and loss to follow-up in a three-year clin- ical trial in Botswana. PloS One 2011; 6(4):e18435. DOI: https://doi.org/10.1371/journal.pone.0018435.
9. Domínguez J, Latorre I, Santin M. Diagnosis and therapeutic approach of latent tuberculo- sis infection. Enferm Infecc Microbiol Clin 2018;
36(5):302-311. DOI: 10.1016/j.eimc.2017.11.014.
10. Machado A, Finkmoore B, Emodi K, Takenami I, Barbosa T, Tavares M, et al. Risk factors for fail- ure to complete a course of latent tuberculosis infection treatment in Salvador, Brazil. Int J Tuberc Lung Dis Off J Int Union Tuberc Lung Dis
2009; 13(6):719-25.
11. Ministerio de Salud y Protección Social. Circular externa N°0007; Bogotá: Ministerio de Salud; 2015.
12. Ayele HT, van Mourik MSM, Bonten MJM. Predic- tors of adherence to isoniazid preventive therapy in people living with HIV in Ethiopia. Int J Tuberc Lung Dis 2016; 20(10):1342-1347.
13. Szakacs TA, Wilson D, Cameron DW, Clark M, Kocheleff P, Muller FJ, et al. Adherence with isoniazid for prevention of tuberculosis among HIV-infected adults in South Africa. BMC Infect Dis 2006; 6:97.
14. Gust DA, Mosimaneotsile B, Mathebula U, Chin- gapane B, Gaul Z, Pals SL, et al. Risk factors for non-adherence and loss to follow-up in a three- year clinical trial in Botswana. PloS One 2011;
6(4):e18435. DOI: 10.1371/journal.pone.0018435.
15. Toure S, Kouadio B, Seyler C, Traore M, Dak- oury-Dogbo N, Duvignac J, et al. Rapid scaling-up of antiretroviral therapy in 10,000 adults in Côte d’Ivoire: 2-year outcomes and determinants. AIDS Lond Engl 2008; 22(7):873-82. DOI: 10.1097/ QAD.0b013e3282f768f8.
16. Kan B, Kalin M, Bruchfeld J. Completing treatment for latent tuberculosis: patient background mat- ters. Int J Tuberc Lung Dis 2013; 17(5):597-602. DOI: 10.5588/ijtld.12.0692.
17. Trajman A, Long R, Zylberberg D, Dion MJ, Al-Otaibi B, Menzies D. Factors associated with treatment adherence in a randomised trial of latent tuber- culosis infection treatment. Int J Tuberc Lung Dis
2010; 14(5):551-9.
18. Hirsch-Moverman Y, Colson PW, Bethel J, Franks J, El-Sadr WM. Can a peer-based intervention impact adherence to the treatment of latent tu- berculous infection? Int J Tuberc Lung Dis 2013;
17(9):1178-85. DOI: 10.5588/ijtld.12.0823.
19. Parsyan AE, Saukkonen J, Barry MA, Sharnprapai S, Horsburgh CR Jr. Predictors of failure to com- plete treatment for latent tuberculosis infection. J Infect 2007; 54(3):262-6.
20. Kwara A, Herold JS, Machan JT, Carter EJ. Factors Associated With Failure To Complete Isoniazid Treatment for Latent Tuberculosis Infection in Rhode Island. Chest 2008; 133(4):862-8.
21. Diaz A, Diez M, Bleda MJ, Aldamiz M, Camafort M, Camino X, et al. Eligibility for and outcome of treatment of latent tuberculosis infection in a co- hort of HIV-infected people in Spain. BMC Infect Dis 2010; 10:267. DOI: 10.1186/1471-2334-10-267.
