Artículo Reporte de Caso
Tromboembolismo pulmonar de alto riesgo e isquemia cerebral aguda: presentación de caso
Héctor Julio Meléndez Flórez 1, Viviana Pahola Rueda Rojas 2, Gustavo Adolfo Domínguez Ramírez 3, Paola María Blanco Pertúz 4, Marian Indira Berbeo Flórez 5
1. Médico Especialista en Anestesiología y Reanimación. Especialista en Medicina Crítica y Cuidado Intensivo. Especialista en Docencia Universitaria. Magíster en Epidemiología. Profesor Titular UIS. Posgrado de Anestesiología y Reanimación. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia. Correo electrónico: melendez@uis.edu.co
2. Residente de III año de Anestesiología y Reanimación. Hospital Universitario de Santander. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia. Correo electrónico: viparuro11@hotmail.com.
3. Médico interno. Semestre XII. Hospital Universitario de Santander. Universidad del Magdalena. Bucaramanga. Santander. Colombia. Autor para correspondencia: Dirección: Calle 29 No. 31-63, La Aurora. Bucaramanga. Santander. Colombia. Teléfono: +57 3137548407. Correo electrónico: gustavo.dr018@gmail.com
4. Médico interno. Semestre XII. Hospital Universitario de Santander. Universidad del Magdalena. Bucaramanga. Santander. Colombia. Correo electrónico: paolamariabp@gmail.com.
5. Médico y cirujano. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia. Correo electrónico: marianberbeo@gmail.com.
Archivos de Medicina (Manizales), Volumen 18 N° 2, Julio-Diciembre 2018, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Meléndez Flórez H.J., Rueda Rojas V.P., Domínguez Ramírez G.A., Blanco Pertúz P.M., Berbeo Flórez M.I.
Recibido para publicación: 23-06-2018 - Versión corregida: 10-09-2018 - Aprobado para publicación: 08-11-2018
Meléndez-Flórez HJ, Rueda-Rojas VP, Domínguez-Ramírez GA, Blanco-Pertúz PM, Berbeo-Flórez MI. Tromboembolismo pulmonar de alto riesgo e isquemia cerebral aguda: presentación de caso. Arch Med (Manizales) 2018; 18(2):439-6. DOI: https://doi.org/10.30554/archmed.18.2.2652.2018.
Resumen
La presentación de tromboembolismo pulmonar de alto riesgo en paciente con evento isquémico cerebral agudo, a pesar de ser infrecuente, implica alto riesgo de morbimortalidad y un reto para el clínico respecto a su manejo. La trombolisis como manejo inicial está contraindicada dado el riesgo incrementado de sangrado intracraneal, por tal motivo deben plantearse otras terapias alternativas de reperfusión. Presentamos el caso de una paciente de 45 años con cuadro clínico de seis meses de evolución dado por cefalea en quien se diagnosticó aneurisma del segmento cavernoso de la arteria carótida interna izquierda, sometiéndose a embolización y presentando migración de múltiples trombos desde posición proximal de stent, con trombolisis fallida y desarrollo de isquemia hemisférica ipsilateral; quien posteriormente presenta tromboembolismo pulmonar de alto riesgo, manejado mediante tromboaspiración y trombolisis farmacológica selectiva guiada por catéter e implantación de filtro de vena cava inferior. La trombolisis farmacológica selectiva guiada por catéter constituye la estrategia de reperfusión con la mejor relación riesgo/beneficio en el contexto de isquemia cerebral aguda y tromboembolismo pulmonar de alto riesgo. Asimismo, es posible utilizar otras alternativas para disminuir el riesgo de recurrencia, tales como los filtros venosos y la compresión neumática intermitente.
Palabras clave: embolia pulmonar, isquemia encefálica, terapia trombolítica, anticoagulantes, hemorragia cerebral.
High-risk pulmonary thromboembolism in patients with acute cerebral ischemia: case report
Summary
The presence of high risk pulmonary thromboembolism in a patient with an acute cerebral ischemic event, although infrequent, poses a high risk of morbimortality and a challenge in its handling. The Thrombolysis as a first treatment is contraindicated given the risk of high intracranial bleeding. For this reason, it is important to propose alternative reperfusion treatments. We present the case of a 45 years old patient with a clinical picture of a six months follow up of headaches that was diagnosed with an aneurism of the cavernous segment of the internal left carotid artery, subjected to embolization and presenting migration of multiple thrombi from stent proximal end, with failed thrombolysis and the development of ipsilateral hemispheric ischemia; who later presents high risk pulmonary thromboembolism, handled through thromboaspiration and selective pharmacological thrombolysis guided by a catheter and the implementation of a filter in the inferior vena cava. The selective pharmacological thrombolysis guided by catheter makes up the strategy of reperfusion with the best risk/benefit rate in the context of acute cerebral ischemia and high risk pulmonary thromboembolism. Likewise, it is possible to use other treatments to lower the risk of recurrence, such as venous filters and intermittent pneumatic compression.
Keywords: thromboembolism, stroke, fibrinolysis, anticoagulants, hemorrhage.
Introducción
Se estima que una de cada 20 personas muere anualmente en Estados Unidos debido a isquemia cerebral [1], constituyéndose como la quinta causa de defunción y la principal entidad asociada a discapacidad a largo plazo, con una prevalencia de 3,29 casos por cada 1000 habitantes [2]. En Colombia, la prevalencia del evento cerebrovascular isquémico en los últimos 30 años ha fluctuado entre 1,4 a 1,9 casos por 1000 habitantes [3]. Así mismo, el tromboembolismo pulmonar afecta de 500 a 600 mil personas cada año en el mundo y, de no ser tratado, se asocia con una significativa tasa de mortalidad (de hasta el 30 %) [4]. La asociación entre isquemia cerebral y tromboembolismo pulmonar está escasamente documentada, de acuerdo con los resultados de un estudio realizado en Ontario, Canadá, se encontró que de un total de 11.287 pacientes con accidente cerebro vascular isquémico, 89 de ellos presentó embolia pulmonar asociada, con una incidencia del 0,78 % a los 30 días posteriores a la admisión en el hospital con una mortalidad hospitalaria del 31,5 % [5]. Así mismo, se considera que sin ninguna profilaxis, el 75 % de los pacientes con hemiplejia desarrollarán enfermedad tromboembólica venosa y un 20 % embolia pulmonar, que será mortal en el 1-2 % [6]. De acuerdo a la última actualización del American College of Chest Physicians [7], en casos de embolia pulmonar con inestabilidad hemodinámica, la trombolisis sistémica, junto a la anticoagulación, es la terapia de elección, la cual, según el ensayo PEITHO se asocia a una incidencia de hemorragia cerebral del 2% [8]. Sin embargo, la isquemia cerebral reciente, es una contraindicación absoluta para el empleo de la terapia fibrinolítica en el contexto de embolia pulmonar, dado el riesgo incrementado de eventos cerebrales hemorrágicos, por lo que la ocurrencia simultánea de estas dos entidades plantea un importante reto terapéutico. De acuerdo con lo anterior, el presente reporte de caso tiene como objetivo plantear la tromboaspiración y la trombólisis farmacológica selectiva guiada por catéter más implantación de filtro de vena cava inferior como alterativa terapéutica a la terapia fibrinolitica en caso de que esta última se encuentre contraindicada.
Presentación de caso clínico
Paciente femenina de 45 años de edad, sin antecedentes patológicos personales ni familiares de importancia, quien presenta cuadro clínico de seis meses de evolución caracterizado por: cefalea frontotemporal izquierda, intermitente, de intensidad 9/10 en escala subjetiva del dolor, exacerbada con maniobras de Valsalva. Valorada por neurología quienes indican RMN y angioresonancia donde se evidencia aneurisma a nivel del segmento cavernoso de la arteria carótida interna izquierda con cuello de 4 x 8 mm; por exacerbación de la clínica la paciente decide consultar al servicio de urgencias. Al ingreso a la institución, paciente refiere cefalea severa de características descritas previamente, estable hemodinámicamente, afebril, Glasgow 15/15, sin signos de focalización neurológica, sin evidencia de compromiso de pares craneales. Laboratorios dentro de límites normales. Teniendo en cuenta hallazgo en la RNM y con diagnóstico de aneurisma cerebral sintomático y alto riesgo de ruptura, se solicitó valoración por neurocirugía, quienes solicitan manejo por radiología intervencionista.
Radiología intervencionista decide realizar embolización, posicionándose stent en cuello de aneurisma, con colocación de 5 coils de 2x10 mm en su interior. Al realizar control angiográfico, se observó la presencia de múltiples elementos radiolúcidos en relación con trombos en posición proximal del stent, por lo que se administró bolo IV de alteplasa de 20 mg y se continuó con 50 mg en infusión continua por 24 horas, trasladándose a Unidad de Cuidados Intensivos (UCI), donde ingresa con choque de posible origen neurogénico (dado el evento presentado) y se inicia manejo de su choque y neuroprotección bajo ventilación mecánica invasiva y sedación profunda (con RASS meta de -5 puntos) con fentanil, midazolam, y soporte vasopresor con norepinefrina. En la TAC de cráneo simple, se observó hipodensidad cortico-subcortical con compromiso fronto-parieto-temporal izquierdo, de etiología vascular isquémica, asociada a edema perilesional con cierre ventricular completo (Figura 1), adicionándose al manejo manitol al 20 % y fenitoína. Desde el ingreso a UCI recibió tromboprofilaxis con medias antiembólicas. Evolución tórpida, persiste con inestabilidad hemodinamica, y adicionalmente presenta disminucion súbita y severa en índices de oxigenación (PaO2/FiO2 = PaFi de 101.2, con valores previos de PaFi mayores de 250) sin alteración en reactantes de fase aguda, ni fiebre, por lo anterior se sospecha embolia pulmonar de alto riesgo y se solicita TAC de torax con protocolo para TEP la cual reportó múltiples defectos de llenado bilaterales a nivel de las arterias pulmonares y sus ramas segmentarias, con evidencia de trombo a nivel de bifurcación del tronco de la arteria pulmonar (Figura 2), hallazgo que coincide con tromboembolismo pulmonar de alto riesgo, dada la repercusión hemodinámica. (PESI score de 155 puntos).
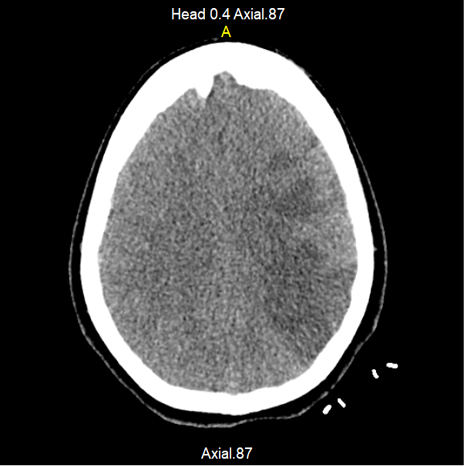
Figura 1. Isquemia cerebral con gran compromiso hemisférico izquierdo y edema perilesional. Fuente: Departamento de radiología, Hospital Universitario de Santander.
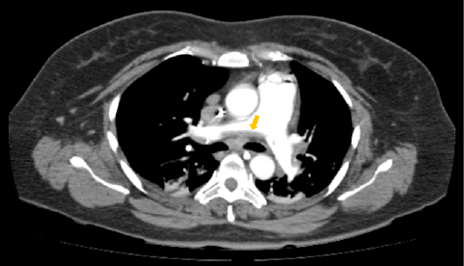
Figura 2. Trombo en bifurcación de arteria pulmonar (flecha). Fuente: Departamento de radiología, Hospital Universitario de Santander.
Adicionalmente se realizó ecocardiograma transtorácico, con fracción de eyección preservada (62%), insuficiencia tricuspídea moderada, hipertensión pulmonar moderada, sin presencia de hipocinesia miocárdica, septum paradójico, sin más signos de insuficiencia ventricular derecha, hallazgos que soportan el diagnostico de embolia pulmonar. Ante la indicación y a su vez imposibilidad de emplear trombolisis sistémica y anticoagulación por riesgo significativo de sangrado en gran área cerebral isquémica, la paciente fue sometida a tromboaspiración y trombólisis farmacológica selectiva guiada por catéter, adicionalmente se implantó filtro de vena cava inferior. Presentó evolución favorable desde punto de vista hemodinámico y de índices de oxigenación, con valores de Pa/FiO2 de 146 a las 12 hrs y 275,2 a las 24 hrs. Evolución favorable, sin choque, neurológicamente con respuesta parcial a órdenes verbales, afasia motora, hemiplejía derecha y parálisis facial central derecha. Posteriormente se logra retiro de ventilador, durante su estancia en UCI no presentó otras complicaciones y se dio egreso a los 14 dias. En hospitalización presenta evolución lenta pero favorable y egresa a los 10 dias, con un puntaje en el índice de Barthel al alta de menos de 20 puntos, indicativo de dependencia total. Se indica continuar neurorehabilitación integral ambulatoria.
Discusión
El embolismo pulmonar puede presentarse concomitantemente con un evento cerebro-vascular isquémico, constituyéndose esta asociación en un reto terapéutico dada la complejidad del tratamiento y las complicaciones implicadas. En un estudio realizado en Ontario, Canadá, se encontró que de un total de 11.287 pacientes con accidente cerebro vascular isquémico, 89 de ellos presentó embolia pulmonar asociada, con una incidencia del 0,78 % a los 30 días posteriores a la admisión en el hospital con una mortalidad hospitalaria del 31,5 % [5]. Si bien es cierto que este caso describe la asociación en mención, la mortalidad no constituyó un desenlace a los 30 días; sin embargo, es evidente que la ocurrencia de TEP de alto riesgo en la fase aguda de un evento cerebro-vascular isquémico implicó alta morbilidad, expresada por las importantes secuelas de tipo neurológico. Por otra parte, es importante destacar la repercusión de la falta de tromboprofilaxis farmacológica en el desarrollo de embolismo pulmonar. Se considera que, sin ninguna profilaxis, el 75 % de los pacientes con hemiplejía desarrollarán enfermedad tromboembólica venosa (ETV) y un 20 % embolia pulmonar, que será mortal en el 1-2% [6]. En este caso, es evidente la presencia de factores de riesgo vinculados, tales como la parálisis de extremidades y estancia prolongada en cama, lo cual agregado a un incremento de la actividad protrombótica descrita ante la ocurrencia de trombosis vascular, propicia el desarrollo de enfermedad tromboembólica venosa (ETV), con riesgo alto en las diferentes escalas de embolia pulmonar [8,9].
A pesar de ello, la embolia pulmonar también es considerada una condición potencialmente prevenible en este contexto, dada la importancia de una tromboprofilaxis efectiva como medida de calidad en las unidades de stroke [10]. En el estudio realizado por Kamphuisen y Agnelli (2007) [11], se evidenció que el empleo de bajas dosis (<15.000 UI/día, <150 mg/día) de heparinas de bajo peso molecular es la estrategia que ofrece la mejor relación riesgo/beneficio. Sin embargo, considerando el gran compromiso hemisférico y un puntaje en la escala NIHSS >15 presentes en el caso en cuestión, la anticoagulación no es una alternativa terapéutica viable como intervención antitrombótica, ya que ante dichos hallazgos (compatibles con un volumen del área isquémica > 55,8 cm3), el inicio temprano de anticoagulantes se asocia a peores desenlaces [12].
Ante la contraindicacion de profilaxis farmacológica para TEP en este caso, se recurrió al empleo de medias antiembólicas (no disponibilidad de compresor neumático), sin embargo, en la literatura es más robusta la evidencia sobre los beneficios ofrecidos por la compresión neumática intermitente, como lo demuestra el ensayo CLOTS 3, con el cual se observó una reducción absoluta del riesgo de embolia pulmonar del 3,6% (IC 95% 1.4-5.8) [13]. Al parecer, dicha reducción obedece a un aumento en la velocidad del flujo venoso en las extremidades inferiores y a una estimulación de la actividad fibrinolítica endógena secundaria a la regulación positiva en la expresión del activador tisular del plasminógeno (t-PA) y la sintetasa endotelial de óxido nítrico [14]. Si bien es cierto que son pocos los estudios controlados que evalúan la eficacia y seguridad de los filtros venosos para prevenir la recurrencia de la ETV, y aunque la escasa evidencia es indicativa de una reducción en el riesgo de embolia pulmonar, a expensas de un incremento en el riesgo de trombosis venosa profunda [14], en este caso decidió implantarse dicho dispositivo, pues parecería razonable considerar su empleo en limitados escenarios, tales como el caso de pacientes con embolia pulmonar aguda y contraindicaciones absolutas para fármacos anticoagulantes [15].
En pacientes con embolia pulmonar e hipotensión persistente (presión arterial sistólica < 90 mmHg durante más de 15 minutos), y con bajo riesgo de sangrado, la medida de primera elección es la trombolisis sistémica (recomendación con grado 2B de evidencia). Lo anterior no fue aplicable a la paciente del caso, pues la isquemia cerebral reciente constituye una contraindicación absoluta para la terapia fibrinolítica, por lo cual se realizó remoción del trombo asistida por catéter al ser esta la alternativa que ofrece la mayor eficiencia con mínimo riesgo de sangrado mayor (recomendación con grado 2C de evidencia) [7]. Los resultados del estudio PERFECT muestran tasas de éxito de 85,7% para embolia pulmonar de alto riesgo y de 97,3% para embolia pulmonar de vasos segmentarios cuando se emplea trombólisis guiada por catéter con una infusión de t-PA a dosis horarias bajas directamente en el trombo (0,5-1,0 mg/h), con una incidencia de hemorragia intracerebral a los 30 días de 0% [17]. Lo anterior, es corroborado por el ensayo SEATTLE 2, en el que utilizando un régimen similar de infusión intra-selectivo de alteplasa, se observó en un plazo de 48 horas una disminución en la relación entre el diámetro del ventrículo derecho / ventrículo izquierdo de 1,53 a 1,13, de la presión sistólica en la arteria pulmonar en un 30%, y de la obstrucción angiográfica del mismo vaso en un 30%, sin ocurrencia de sangrado intracraneal [18].
En este caso, en el cual existe contraindicación absoluta para la trombólisis sistémica, la trombólisis selectiva guiada por catéter con una dosis baja de agente fibrinolítico emerge como una prometedora alternativa, ofreciendo mayor seguridad que opciones terapéuticas más invasivas como la embolectomía quirúrgica. Sin embargo, en la era de la cirugía cardíaca moderna, esta última es una operación de relativa simplicidad técnica, reportándose tasas de mortalidad perioperatoria del 6% o inferiores; incluso, la Sociedad Europea de Cardiología recomienda con nivel de evidencia IC dicha intervención en caso de trombólisis contraindicada o fallida [8]. A pesar de ello, existen pacientes que pueden no tolerar el nivel de heparinización sistémico requerido para realizar el bypass cardiopulmonar. Por ello, es pertinente tener en cuenta las distintas técnicas endovasculares asistidas por catéter. Para este caso en particular se empleó la tromboaspiración, que tiene como objetivo fragmentar el trombo y mediante presión negativa eliminar las partes resultantes, evitando su migración hacia las arterias pulmonares segmentarias. Con esto, se logra una reducción casi instantánea de la sobrecarga ventricular derecha, con mínimo riesgo de sangrado mayor [19]. Lo anterior lo evidenciamos clínicamente mediante el incremento sostenido de los índices de oxigenación en un plazo menor a 24 horas. Apoyando lo anterior, dos meta-análisis recientes muestran una tasa de éxito clínico del 71% para dichas técnicas, la cual se incrementa al 90% si se emplea trombólisis local [20,21]. Aunque constituyen técnicas con un riesgo mínimo de hemorragia, también deben considerarse las posibles complicaciones asociadas que, si bien ocurren raramente, son potencialmente catastróficas. Se han reportado injuria y/o perforación de la arteria pulmonar y el ventrículo derecho, arritmias al paso del catéter por las cavidades derechas y hemólisis severa en el caso de técnicas reolíticas [22].
Conclusiones
La ocurrencia de tromboembolismo pulmonar de alto riesgo en pacientes con isquemia cerebral aguda constituye un reto terapéutico en el que deben plantearse alternativas a la trombólisis sistémica, dado el riesgo incrementado de sangrado intracraneano. Dentro de estas, la trombólisis selectiva guiada por catéter se convierte en la estrategia de reperfusión que proporciona la mejor relación riesgo/beneficio. En general, debe preferirse a técnicas mayormente invasivas y/o con menor nivel de evidencia, entre las que se incluyen la embolectomía quirúrgica y los métodos mecánicos asistidos con catéter. Por su parte, como alternativas al empleo de anticoagulantes para prevenir la ocurrencia de ETV se encuentran la compresión neumática intermitente y el implante de filtros venosos en la vena cava inferior. Adicionalmente, dada la alta morbimortalidad asociado a la embolia pulmonar de alto riesgo, es importante plantear la sospecha diagnóstica en todo paciente con isquemia cerebral en quien se identifiquen factores de riesgo y presente súbitamente descenso marcado en los parámetros de oxigenación, hipotensión persistente y signos clínicos de TVP.
Comité de ética
Se contó con consentimiento informado por parte de familiares de la paciente para la publicación de la información, incluyendo las imágenes diagnósticas presentadas.
Conflictos de interés: los autores declaran no tener ningún conflicto de interés.
Fuentes de financiación: no se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Literatura citada
1. Yang Q, Tong X, Schieb L, Vaughan A, Gillespie CL, Wiltz J, et al. Vital Signs: Recent Trends in Stroke Death Rates. MMWR 2017; 66:933–939. DOI: http:// dx.doi.org/10.15585/mmwr.mm6635e1.
2. Koton S, Schneider AL, Rosamond WD, Shahar E, Sang Y, Gottesman RF, Coresh, J. Stroke in- cidence and mortality trends in US communi- ties, JAMA 2014; 312(3):259-268. DOI: 10.1001/ jama.2014.7692.
3. Pardo R, Grillo C, Vargas J, Torres G, Coral J, Payares K, et al. Clinical Practice Guideline for diagnosis, treatement and rehabiliatiton of Acute Ischemic Stroke in population over the age of 18. Bogotá DC: Ministerio de Salud y la Protección Social de la República de Colombia; 2015.
4. Nagamalesh UM, Prakash VS, Naidu KK, Sarthak S, Hegde AV, Abhinay T. Acute pulmonary throm- boembolism: Epidemiology, predictors, and long-term outcome–A single center experience. Indian Heart J 2017; 69(2):160-164. DOI: 10.1016/j. ihj.2016.08.010.
5. Pongmoragot J, Rabinstein A, Nilanont Y, Swartz R, Zhou L, Saposnik G, et al. Pulmonary Embolism in Ischemic Stroke: Clinical Presentation, Risk Factors, and Outcome. J Am Heart Assoc 2013;
2(6):e000372. DOI: 10.1161/jaha.113.000372.
6. Montes-Santiago J, Fernández-Méndez C, Guijarro- Merino R, San Román-Terán C, Monreal M. Ictus isquémico y enfermedad tromboembólica venosa sintomática en España. Análisis de las hospitali- zaciones, costes asociados y diferencia con los ensayos clínicos. Galicia Clin 2009; 70(4):15-20.
7. Kearon C, Akl EA, Ornelas J, Blaivas A. Jimenez D, Bounameaux H, et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. CHEST 2016;.149(2):315-352. DOI:
10.1016/j.chest.2015.11.026.
8. Konstantinides S, Torbicki A, Agnelli G, Danchin N, Fitzmaurice D, Galiè, e t a l . Guía de pr á c tic a clínica de la ESC 2014 sobre el diagnóstico y el tratamiento de la embolia pulmonar aguda. Rev Esp Cardiol 2015; 68(1):64-e1. DOI: 10.1016/j. recesp.2014.12.002.
9. Chen CC, Lee T H, Chung CY, Chang WH, Hong JP, Huang LT, et al. Symptomatic pulmonary embolism among stroke patients in Taiwan: a retrospective cohort study. Top Stroke Rehabil![]() 2012; 19(5):361-368. DOI: 10.1310/tsr1905-361.
2012; 19(5):361-368. DOI: 10.1310/tsr1905-361.
10. Lurato L, Randisi G, Torrisi J, Grimaldi R, Naso G, Verniccio S, et al. A temible complication of ischemic stroke: pulmonary embolism. CMI
2015. 9(4):101-108. DOI: https://doi.org/10.7175/cmi.v9i4.1196.
11. Kamphuisen PW, Agnelli G. What is the optimal pharmacological prophylaxis for the prevention of deep-vein thrombosis and pulmonary em- bolism in patients with acute ischemic stroke? Thromb Res 2007; 119(3): 265-274. DOI: 10.1016/j. thromres.2006.03.010.
12. Thijs VN, Lansberg MG, Beaulieu C, Marks MP, Moseley M, Albers GW. Is early ischemic lesion volume on diffusion-weighted imaging an inde- pendent predictor of stroke outcome? Stroke
2000; 31(11):2597-2602.
13. Dennis M, Sandercock P, Reid J, Graham C, Forbes J, Murray G. Effectiveness of intermittent pneumatic compression in reduction of risk of deep vein thrombosis in patients who have had a stroke (CLOTS 3): a multicentre randomised controlled trial. The Lancet 2013; 382(9891):516-
524. DOI: 10.1016/S0140-6736(13)61050-8.
14. Kohro S, Yamakage M, Sato K, Sato JI, Namiki A.Intermittent pneumatic foot compression can activate blood fibrinolysis without changes in blood coagulability and platelet activation. Acta Anaesthesiol Scand 2005; 49(5):660-664. DOI:
10.1111/j.1399-6576.2005.00661.x.
15. Bikdeli B, Chatterjee S, Desai NR, Kirtane AJ, Desai MM, Bracken MB, et al. Inferior Vena Cava Filters to Prevent Pulmonary Embolism: Systematic Review and Meta-Analysis. J Am Coll Cardio 2017;
70(13):1587-1597. DOI: 10.1016/j.jacc.2017.07.775.
16. Wassef A, Lim W, Wu C. Indications, complications and outcomes of inferior vena cava filters: A retrospective study. Thromb Res 2017; 153:123-128. DOI: 10.1016/j.thromres.2017.02.013.
17. Kuo WT, Banerjee A, Kim PS, DeMarco FJ, Levy JR, Facchini FR, et al. Pulmonary embolism response to fragmentation, embolectomy, and catheter thrombolysis (PERFECT): initial results from a prospective multicenter registry. CHEST 2015;
148(3):667-673. DOI: 10.1378/chest.15-0119.
18. Piazza G, Hohlfelder B, Jaff MR, Ouriel K, Engelhardt TC, Sterling KM, et al. A prospective, single-arm, multicenter trial of ultrasound-facilitated, cathe- ter-directed, low-dose fibrinolysis for acute mas- sive and submassive pulmonary embolism: the SEATTLE II study. JACC: Cardiovasc Interv 2015;
8(10):1382-1392. DOI: 10.1016/j.jcin.2015.04.020.
19. Bayiz H, Dumantepe M, Teymen B, Uyar I. Per- cutaneous aspiration thrombectomy in treat- ment of massive pulmonary embolism. Heart Lung and Circ 2015; 24(1):46-54. DOI: 10.1016/j. hlc.2014.06.014.
20. Goldhaber SZ, Kucher N. Catheter embolectomy for acute pulmonary embolism. CHEST 2007;
132(2): DOI: 10.1378/chest.07-0665.
21. Skaf E, Beemath A, Siddiqui T, Janjua M, Patel NR, Stein PD. Catheter-tip embolectomy in the man- agement of acute massive pulmonary embolism. Am J Cardiol 2007; 99(3):415-420. DOI: 10.1016/j. amjcard.2006.08.052.
22. Samoukovic G, Malas T, de Varennes B. The role of pulmonary embolectomy in the treatment of acute pulmonary embolism: a literature review from 1968 to 2008. Interact Cardiovasc Thorac Surg 2010; 11(3):265-270. DOI: 10.1510/ icvts.2009.228361.
![]()