Julián Bedoya Jaramillo*, Lina Paola Benítez Arias*, José Jaime Castaño Castrillón, M.Sc.**, Orlando Mejía Rico*, Valentina Moncada Obando*, Heyner Aldiver Ocampo Villada*.
Recibido para publicación: 20-02-2014 - Versión corregida: 14-04-2014 - Aprobado para publicación: 14-15-2014
* Estudiante internado, Programa de Medicina, Universidad de Manizales (Manizales, Colombia).
** Profesor Titular, Director Centro de Investigaciones, Facultad de Ciencias de la Salud, Universidad de Manizales, Carrera 9° 19-03, Tel. 8879680, ext. 1080, Manizales, Caldas, Colombia. Correo: jcast@umanizales.edu.co.
Objetivo: Determinar la presencia de enfermedades en niños menores de cinco años que fueron lactados durante 6 meses o más, en relación a los que recibieron lactancia materna durante menos de 6 meses. Materiales y métodos: El estudio se realizó en un jardín infantil de la ciudad de Manizales (Colombia), en 115 niños. Se evaluaron variables demográficas, de lactancia materna, y presencia anterior de algunas patologías. Resultados: La edad promedio de la población seleccionada fue de 31,35 meses, 54,8% de género femenino. El 7,8% recibieron lactancia materna exclusiva, el 51,8% fueron lactados durante 6 meses o más, tiempo promedio de lactancia materna 5,88 meses, inicio de alimentación complementaria 7,93 meses, suplementaria 4,91, duración alimentación suplementaria 10,22 meses. El 49,6% presentó diarrea, 20,9% bronquiolilitis, 9,6% asma, 23,5% dermatitis, 41,7% otitis media, 15,7% faringo-amigdalitis. Con relación a lactancia materna hasta los 6 meses, se encontró relación significativa (p<0,05) con haber padecido diarrea, faringitis, otitis y bronquiolitis. También se encontraron relaciones significativas entre la presencia de diarrea, bronquiolitis, dermatitis, otitis y faringitis, con tiempo de lactancia, edad de inicio y duración de la alimentación suplementaria y edad de inicio de la alimentación complementaria. Conclusiones: Se probó una vez más la importancia de la lactancia materna por lo menos hasta los 6 meses de edad. También se evidenció la importancia que tienen para la presentación de algunas patologías la edad de inicio, y tiempo de duración de la alimentación suplementaria, y la edad de inicio de la alimentación complementaria.
Palabras clave: Lactancia materna, alimentación suplementaria, prevención primaria, patologías de infantes.
Objective: To determine the disease prevalence in children under five years who were breastfed, compared to those who received the recommended breastfeeding in Santa Bernardita children garden at Manizales city, Colombia. Materials and methods: The study was conducted in a children garden at Manizales city. The population was selected through a sampling of 115 surveys assessing demographic variables and aspects such as exclusive breastfeeding, complementary and supplementary feeding, diarrhea , bronchiolitis , otitis media, dermatitis among others. Results: The mean age of the selected population is 26.54 years, belonging to all walks with children of both genders. In proportion to the breastfeeding time was reflected in average 5.89 months, begin supplemental feeding with 4.92 months and complementary feeding starting with 7.93 months respectively. Regarding the most significant diseases showed that in children not breastfed in the estimated time of diarrhea cases correspond to 74.1%, bronchiolitis 66.7%, otitis media 64.4% and pharyngitis 87.5% . Conclusion: The importance of time of exclusive breastfeeding until 6 months is relevant as a protective factor for diseases such as diarrhea, pharyngitis, bronchiolitis, and other prevalent diseases in children under 5 years as atopic dermatitis. An early start in the complementary and supplementary feeding was associated with a greater diseases presence such as bronchiolitis, diarrhea and otitis media.
Keywords: Breastfeeding, complementary feeding, supplementary feeding, primary prevention, infant diseases.
Según datos proporcionados por la UNICEF (1), con una lactancia materna óptima se pueden evitar 1,4 millones de muertes en niños menores de 5 años en los países en desarrollo. Según la misma fuente, los resultados de un estudio realizado en Ghana concluyen que amamantar a los bebés durante la primera hora de nacimiento puede prevenir el 22% de las muertes neonatales. Los niños amamantados tienen, al menos, seis veces más posibilidades de supervivencia en los primeros meses que los niños no amamantados. El fomento de la lactancia materna se convirtió en una tarea internacional y de toda la sociedad, que halló su preámbulo en la Convención de los Derechos del Niño, la cual fue ratificada por consenso en el año 1989 por la Asamblea General de la Organización de Naciones Unidas (ONU).(1)
La lactancia materna durante la infancia está entre los factores más importantes que afectan a corto y a largo plazo el crecimiento, la composición corporal y el desarrollo de las funciones psicomotoras en los primeros años de vida; también otorga beneficios a largo plazo sobre diferentes procesos fisiológicos y metabólicos, jugando un papel clave en la disminución de la incidencia de varias enfermedades.(2)
La leche materna es el alimento recomendado para niños sanos. La Organización Mundial de la Salud (OMS), Ginebra, Suiza y la Universidad de Pelotas en Brasil (3), indican que la lactancia materna protege contra enfermedades gastrointestinales e infecciosas y proporciona una variedad de beneficios para la salud, que incluyen un menor riesgo de obesidad y síndrome metabólico en la vida adulta (4). Se acepta que la leche materna, gracias a sus propiedades inmunomoduladoras y anti-infecciosas, tiene efecto protector sobre la morbilidad y mortalidad infecciosa infantil.(5)
La lactancia materna es la acción más efectiva y menos costosa para evitar la desnutrición de los niños, también reduce el riesgo de diabetes mellitus insulino-dependiente, de alergias, diarreas e infección respiratoria (6), además es fundamental para el desarrollo de la primera infancia, para el fortalecimiento de las relaciones familiares, y para mayores posibilidades de mantener una buena salud (7).
Marchbank (8) et al encontraron que ingredientes de la leche materna humana protegen y reparan el delicado intestino del recién nacido, por lo que cada mes de lactancia materna exclusiva previene hospitalizaciones por gastroenteritis en un 53% de hospitalizaciones por gastroenteritis y un 27% y en un 27% por infección respiratoria inferior. (9) Según afirman Aguilar (10) et al en un estudio retrospectivo realizado en el Hospital Universitario San Cecilio de Granada (España), el riesgo de cáncer de mama se incrementa 4,3 veces por cada 12 meses de no lactancia, por tanto la incidencia acumulada de cáncer de mama podría reducirse a la mitad si la mayoría de las mujeres amamantaran a sus hijos. (10) }
Tanto la OMS como la Unicef ( 11) recomiendan que el ideal de la alimentación infantil es la lactancia materna exclusiva hasta los seis meses y seguirlos amamantado mientras inician el con sumo de otros alimentos, hasta un mínimo de 2 años y durante tanto tiempo como la madre y el niño deseen. Antes de los seis meses no se debería dar otro alimento que no sea la leche materna (11)
Chanty (12) et al, al evaluar las comorbilidades en un estudio realizado en Estados Unidos demostraron un mayor riesgo de infección del tracto respiratorio alto y bajo, como neumonía, otitis media recurrente en niños alimentados con lactancia materna en un periodo menor de 4 meses. La prolongación del período de lactancia materna podría salvar la vida a 1 millón de niños menores de 1 año en los países en desarrollo, cada año. (13)
La lactancia materna se ha asociado con un menor número de eventos cardiovasculares en la edad adulta (incluyendo la enfermedad isquémica del corazón y la diabetes tipo 2) en comparación con la alimentación con fórmula (14) ; también se encuentra evidencia en la reducción de incidencia de enfermedades respiratorias, gastrointestinales otorrinolaringológicas y otras, sin embargo a pesar de estas ventajas las madres lactantes poseen poco conocimiento sobre los resultados favorecedores y las ventajas de la lactancia materna exclusiva hasta el sexto mes de vida. (15)
Reconociendo estos beneficios, Colombia ha implementado políticas nacionales sobre la lactancia. Es el caso del Plan Decenal de Lactancia Materna 2010-2020 realizado en Bogotá, como pionero en la implementación de la lactancia materna. (16)
En Colombia, el síndrome diarreico agudo de carácter infeccioso ocupa el séptimo lugar de entre las diez principales causas de mortalidad infantil (17), se estima que el síndrome diarreico es causa de unas 560 defunciones que pueden ser prevenibles y que se vuelven un problema de salud pública (18), afectando principalmente a los niños menores de 5 años, al punto de tomar la palabra diarrea como una condición trágica que acaba con la vida de 1,5 millones de niños anualmente (19,20).
Entre las causas importantes de la diarrea se encuentra la infección por diversos organismos siendo las dos causas más frecuentes el rotavirus y la Echerichia coli, (21) teniendo presente que los niños que reciben lactancia materna son portadores de anticuerpos de la madre que los pueden cubrir contra estos tipos de patógenos, resulta lógico deducir su relación favorable.(22)
Según Profamilia en el contexto Colombiano se encontró que el 70,3% de los niños menores de 2 meses toma exclusivamente leche materna frente a un 11,1% en los niños de 6 meses y un 0,3% en los niños de 1 año. El 17.9% de los niños de menos de 2 meses toma leche artificial y el 42,7% de los niños de 1 año no está lactando. El 80,5%, según las estadísticas, de los niños entre 24 y 27 meses de edad no está lactando. Según la Encuesta Nacional de Demografía y Salud (ENDS) (23) del año 2000, la mediana de duración de la lactancia materna exclusiva fue de 2,3 meses y en la ENDS (23) del 2005 fue de 2,2. En la actualidad la salud de la primera infancia es uno de los temas que viene despertando un compromiso y una responsabilidad muy grande para buscar soluciones efectivas y concretas a esta realidad. (23)
En un estudio realizado por Alzate-Meza (6) et al en el año 2009 en Ibagué, palestina y Pereira (Colombia) en el cual participaron 311 niños, se encontró una frecuencia de lactancia materna del 92% (aunque se debe tener en cuenta que esta cigfra no es representativa de la población de esas regiones) y una asociación significativa entre la lactancia materna y bronquiolitis, reflujo gastroesofágico, síndrome bronco obstructivo, desnutrición y afección cardiorrespiratoria.
Debido a la gran relevancia que tiene la adecuada lactancia materna en el desarrollo de la primera infancia, existen instituciones, asociaciones y organizaciones que resaltan la importancia de esta práctica y que buscan aportar criterios que permitan mejorarla aún más y hacerla más efectiva. Estudios como el actual permiten colaborar con esta causa. (24)
La presente investigación pretende estudiar las características de la lactancia materna (duración lactancia materna, frecuencia lactancia materna exclusiva, iniciación alimentación complementaria, inicio y duración alimentación suplementaria) en un grupo de niños menores de 5 años pertenecientes a un Jardín infantil de la ciudad de Manizales (Colombia) y su relación con algunas patologías diagnosticadas.
Se realizó un estudio de corte transversal analítico. La población estuvo conformada por menores entre 1 y 5 años de edad, de una institución educativa a nivel de Jardín Infantil, en la ciudad de Manizales (Caldas, Colombia).
De 170 niños en total se tomaron 115. Para el cálculo de la muestra se tuvo en cuenta una frecuencia esperada de presencia de patologías del 37%5 en población general, un error máximo del 5%, y un nivel de significancia del 95%.
Se elaboró un instrumento de 29 preguntas, para ser diligenciado por las madres de los niños participantes. Previo a la aplicación del instrumento, se explicó a cada una de las madres en qué consistía el trabajo y se aclararon dudas al respecto. Como criterios de exclusión se tomaron aquellos infantes con cardiopatías congénitas, síndrome de Down o cualquier déficit neurológico que pueda afectar la veracidad de dicho estudio.
Se tuvieron en cuenta las siguientes variables: género (masculino, femenino), edad materna, edad del niño, estrato socio económico( del 1 al 4), tipo de familia (Familia conformada por: padre y madre, solo por la madre, solo por el padre, vive con los abuelos) , peso al nacer, ocupación de la madre, número de hermanos, duración lactancia materna (meses), edad de inicio de la alimentación complementaria (meses), edad de inicio de la alimentación suplementaria (meses), duración alimentación suplementaria (meses), nivel educativo de la madre, nivel de conocimiento de lactancia materna de la madre, residencia (urbana y rural), tiempo de gestación. El niño presentó presentó: enfermedad diarreica aguda, bronquiolitis, asma, dermatitis, otitis media y apendicitis, a qué edad, y en cuantas oportunidades. Previamente a la recolección total de datos se efectuó una prueba piloto sobre el 5% de la población de estudio, como consecuencia de esta se realizaron cambios al instrumento. La recolección final de datos se efectuó en mayo del año 2013, y durante una semana.
Para el análisis de los datos, las variables medidas en escala nominal se describieron mediante tablas de frecuencia y las variables medidas en escala numérica, por una medida de tendencia central (promedio) y una medida de dispersión (desviación estándar). La relación entre variables nominales se probó mediante la prueba de c2. Las variables numéricas y nominales se relacionaron mediante prueba t, o análisis de varianza según el caso. Para el análisis se empleó un nivel de significancia α=0,05.
En el desarrollo de la investigación se respetaron todas las normas éticas vigentes en Colombia para proyectos de investigación en temáticas de salud; no se recolectó ninguna información que permitiera la identificación de los participantes. Previamente el proyecto fue enviado al Jardín Infantil para aprobación y comentarios.
Como se mencionó en materiales y métodos finalmente se incluyeron 115 niños, edad materna promedio fue de de 26,54 años, tipo de familia constituida por padre y madre en un 64,3% (lc95%:54,9%-73,1%) como mayoría, 52,6% (lc95:43,1%-62,1%) de estrato social 3, de residencia urbana en un 96,5% (lc95%:91,3%-99%). El 64% (lc95%:54.5%-72,8%) de las madres encuestadas trabaja; con un nivel de escolaridad de estudios superiores en un 57% (lc5%:47,4%-66,3%).
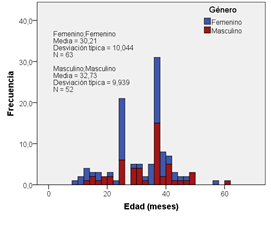
Referente a los niños participantes en un 54,8% (lc95%:45,2%-64,1%) eran de género femenino, con edad promedio de 31,35 meses (Figura 1), en un 78,3% (lc95%:69.6%-85.4%) con peso al nacimiento entre 2500 y 3500 gr y promedio de 3075 gr (N=88), Tiempo de gestación a término de 89,5% (lc95%: 82,3%-94,4%).
| Tabla 1. Variables demográficas de la población de estudio sobre lactancia materna y patologías prevalentes en la infancia (2013) |
|||
|---|---|---|---|
| Variable |
Niveles |
N |
% |
Edad materna (años)
|
Válidos |
112 |
97,4 |
Promedio |
26,54 |
|
|
LC95% LI |
25,39 |
|
|
LC95% LS |
27,68 |
|
|
DE |
6,11 |
|
|
Tipo de familia
|
padre y madre |
74 |
64,3 |
solo madre |
32 |
27,8 |
|
abuelos |
8 |
7 |
|
solo padre |
1 |
0,9 |
|
Estrato Social
|
3 |
60 |
52,6 |
4 |
22 |
19,3 |
|
2 |
17 |
14,9 |
|
1 |
15 |
13,2 |
|
Faltantes |
1 |
|
|
Residencia |
urbana |
111 |
96.5 |
Rural |
4 |
3.5 |
|
Número de hermanos |
Válidos |
58 |
48,7 |
Promedio |
1,48 |
|
|
LC 95% LI |
1,31 |
|
|
LC 95% LS |
1,65 |
|
|
DE |
0,63 |
|
|
Ocupación de la madre |
trabaja |
73 |
63,5 |
trabaja y estudia |
20 |
17,4 |
|
estudia |
12 |
10,4 |
|
se dedica al hogar |
8 |
7 |
|
faltantes |
1 |
||
Educación materna
|
Estudios superiores |
65 |
57 |
Básica secundaria |
32 |
28,1 |
|
Básica primaria |
16 |
14 |
|
Ninguno |
1 |
0,9 |
|
faltantes |
1 |
||
Características de los niños participantes en el estudio |
|||
Género |
femenino |
63 |
54,8 |
masculino |
52 |
45,2 |
|
Edad de los niños (meses)
|
Promedio |
31,35 |
100 |
LC95% LI |
29,49 |
|
|
LC95% LS |
33,2 |
|
|
DE |
10,03 |
|
|
Peso al nacer (gramos)
|
válidos |
88 |
76,5 |
Promedio |
3075 |
|
|
LC95% LI |
2975 |
|
|
LC95% LS |
3175 |
|
|
DE |
474 |
|
|
Peso (rango) |
2500-3500 |
90 |
78,3 |
>3500 |
14 |
12,2 |
|
1500-2500 |
11 |
9,6 |
|
Tiempo de gestación |
término |
102 |
89,5 |
pretérmino |
12 |
10,5 |
|
faltantes |
1 |
||
DE: Desviación estándar, LC: Límite de confianza, LI: Límite inferior, LS: Límite superior |
|||

Figura 1. Histograma de edad, discriminado por género, de la población de niños participantes en el estudio sobre beneficios de la lactancia materna.
En cuanto a las características de la lactancia materna (Tabla 2) se tiene que el tiempo de lactancia materna promedio fue de 5,88 meses, la alimentación suplementaria se inició a los 4,91 meses (promedio), la cual duró 10,22 meses (promedio), la alimentación complementaria se inició a los 7,93 meses (promedio). El 7,8% (lc95%:3,6%-14,3%) de las madres dieron lactancia materna exclusiva a sus bebés (LME), y el 50,4% (lc95%:41%-59,9%) lactó hasta los 6 meses o más (LM6).
Tabla 2. Características de la lactancia materna en la población estudiada. |
|||
Conocimiento de LM
|
con información |
93 |
82,3 |
sin información |
20 |
100 |
|
faltantes |
2 |
|
|
Tiempo de Lactancia materna |
Válidos |
112 |
97,4 |
Promedio |
5,88 |
||
LC 95% LI |
4,92 |
||
LC 95% LS |
6,84 |
||
DE |
5,12 |
||
Inicio de alimentación suplementaria (meses) |
Válidos |
113 |
98,3 |
Promedio |
4,91 |
||
LC 95% LI |
4,35 |
||
LC 95% LS |
5,48 |
||
DE |
3,05 |
||
Duración de alimentación suplementaria (meses) |
Válidos |
113 |
98,3 |
Promedio |
10,22 |
||
LC 95% LI |
8,66 |
||
LC 95% LS |
11,78 |
||
DE |
8,35 |
||
Inicio de alimentación complementaria (meses) |
Válidos |
115 |
100 |
Promedio |
7,93 |
||
LC 95% LI |
7,38 |
||
LC 95% LS |
8,48 |
||
DE |
2,97 |
||
Lactancia materna exclusiva |
no |
106 |
92,2 |
si |
9 |
7,8 |
|
Lactancia materna hasta los 6 meses o más.
|
si |
58 |
50,4 |
No |
57 |
49,6 |
|
DE: Desviación estándar, LC: Límite de confianza, LI: Límite inferior, LS: Límite superior |
|||
Referente a patologías (Tabla 3) los niños experimentaron diarrea en un 49,6% (lc95%:40,1%-59%), presencia de bronquiolitis en un 20,9% (lc95%:13,9%-29,4%), presencia de asma 9,6% (lc95%:4,9%-16,5%), presencia de dermatitis 23,5% (lc95%:16,1%-32,3%), presencia de otitis media 41,7% (lc95%:32,6%-51.3%), presencia de faringitis 15,7% (9,5%-23,6%), ninguno presentó apendicitis.
Tabla 3. Patologías presentes en la población estudiada |
|||
Presentó diarrea |
no |
58 |
50,4 |
si |
57 |
49,6 |
|
Edad en que presentó diarrea (meses)
|
Válidos |
57 |
49.6 |
Promedio |
9,12 |
||
LC 95% LI |
7,37 |
||
LC 95% LS |
10,88 |
||
DE |
6,61 |
||
Cuántos episodios de diarrea |
Válidos |
57 |
49,6 |
Promedio |
1,96 |
||
LC 95% LI |
1,72 |
||
LC 95% LS |
2,21 |
||
DE |
0,92 |
||
Presentó bronquiolitis |
No |
91 |
79,1 |
Si |
24 |
20,9 |
|
Edad en que presentó bronquiolitis (meses)
|
Válidos |
24 |
20,9 |
Promedio |
7,25 |
||
LC 95% LI |
5,05 |
||
LC 95% LS |
9,45 |
||
DE |
5,2 |
||
Cuántos episodios de bronquiolitis |
Válidos |
24 |
20,9 |
Promedio |
1,17 |
||
LC 95% LI |
1,01 |
||
LC 95% LS |
1,33 |
||
DE |
0,38 |
||
Presentó asma |
No |
104 |
90,4 |
Si |
11 |
9,6 |
|
Edad en la que presentó asma (meses)
|
Válidos |
10 |
8,7 |
Promedio |
21,1 |
||
LC 95% LI |
12,8 |
||
LC 95% LS |
29,4 |
||
DE |
11,6 |
||
Presentó dermatitis |
No |
88 |
76,5 |
Si |
27 |
23,5 |
|
Edad a la que presentó dermatitis (meses)
|
Válidos |
26 |
22,6 |
Promedio |
8,38 |
||
LC 95% LI |
5,14 |
||
LC 95% LS |
11,63 |
||
DE |
8,04 |
||
Cuántos episodios de dermatitis |
Válidos |
24 |
20,9 |
Promedio |
1,38 |
||
LC 95% LI |
1,1 |
||
LC 95% LS |
1,65 |
||
DE |
0,64 |
||
Presentó otitis media
|
no |
67 |
58,3 |
si |
48 |
41,7 |
|
Edad a la que presentó otitis media (meses)
|
Válidos |
48 |
41,7 |
Promedio |
11,86 |
||
LC 95% LI |
9,31 |
||
LC 95% LS |
14,41 |
||
DE |
8,79 |
||
Cuántos episodios de otitis media |
Válidos |
47 |
40,9 |
Promedio |
1,47 |
||
LC 95% LI |
1,22 |
||
LC 95% LS |
1,72 |
||
DE |
0,85 |
||
Presentó faringoamigdalitis |
no |
97 |
84,3 |
si |
18 |
15,7 |
|
Edad en la que presentó faringoamigdalitis (meses)
|
Válidos |
18 |
15,7 |
Promedio |
17,56 |
||
LC 95% LI |
14,11 |
||
LC 95% LS |
21,01 |
||
DE |
6,93 |
||
Cuántos episodios de faringoamigdalitis
|
Válidos |
18 |
15,7 |
Promedio |
1,28 |
||
LC 95% LI |
0,99 |
||
LC 95% LS |
1,56 |
||
DE |
0,57 |
||
Presentó apendicitis |
no |
115 |
100 |
DE: Desviación estándar, LC: Límite de confianza, LI: Límite inferior, LS: Límite superior |
|||
Empleando el procedimiento estadístico de c2 se probó la relación entre lactancia materna hasta los 6 meses y la presencia de las patologías indagadas. La Tabla 4 muestra los resultados significativos encontrados
Tabla 4. Relaciones significativas entre lactancia materna hasta los 6 meses de edad, y la presencia de patologías, en la población de niños participante en el estudio. |
|||||
|
Lactancia materna hasta los 6 meses |
|
|||
Patología |
|
No |
Si |
RP |
P |
Presentó diarrea |
no |
14 24,1% |
44 75,9% |
9 |
0,000 Lc95% 3,82-21,13
|
si |
43 75,4% |
14 24,6% |
1 |
||
Presentó bronquiolitis |
no |
40 44,0% |
51 56,0% |
2,6 |
0,019 Lc95% 0,94-6,91 |
si |
17 66,7% |
7 33,3% |
1 |
||
Presentó otitis |
no |
25 37,3% |
42 62,7% |
3 |
0,002 Lc95% 1,4-6,68 |
si |
32 64,4% |
16 35,6% |
1 |
||
Presentó faringitis |
no |
41 41,7% |
56 58,3% |
9,8 |
0,000 Lc95% 2,11-45,54 |
Si |
16 87,5% |
2 12,5% |
1 |
||
RP: razón de prevalencia, p: probabilidad |
|||||
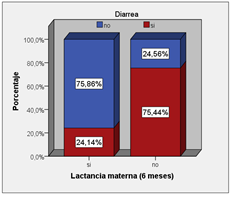
Figura 2. Relación entre tener lactancia materna hasta los 6 meses, y presencia de diarrea, en población de niños participantes en el estudio sobre beneficios de la lactancia materna.
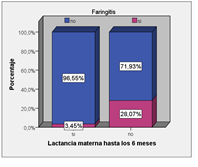
Figura 3. Relación entre la lactancia materna exclusiva hasta los 6 meses y la presencia de faringitis
La Figura 2 muestra la relación entre LM6 y presencia de episodios diarreicos. Allí se observa que entre los niños que sí tuvieron LM6 la prevalencia de episodios de diarrea fue del 25,9%. Esta proporción aumenta a 74,1% entre los que no tuvieron LM6, la razón de prevalencia fue de 9 a 1.
La Figura 3 muestra la relación entre LM6 y presencia de faringitis en los infantes menores de 5 años. Allí se observa que entre los niños que no tuvieron LM6 la prevalencia de faringitis fue de 3,45% esta proporción aumenta a un 28,07% entre los que sí tuvieron LM6, razón de prevalencia 9,8 a 1.
Se probó la relación entre duración de lactancia materna, edad de inicio de alimentación suplementaria, duración de alimentación suplementaria y edad de inicio de alimentación complementaria con la presencia o no de las diversas patologías, mediante prueba t. La Tabla 5 muestra los resultados.
| Tabla 5. Relación entre duración de lactancia materna, edad de inicio de alimentación suplementaria, duración de alimentación suplementaria y edad de inicio de alimentación complementaria con la presencia o no de las diversas patologías en la población de niños de jardines infantiles estudiada. |
||||
|---|---|---|---|---|
|
|
|
N |
Promedio |
P |
Presentó diarrea |
||||
Tiempo de lactancia |
Si |
54 |
4,18 |
,001 |
No |
58 |
7,48 |
||
Iniciación alimentación Suplementaria |
Si |
56 |
3,87 |
,000 |
No |
57 |
5,95 |
||
Duración alimentación Suplementaria |
Si |
56 |
13,18 |
,000 |
No |
57 |
7,32 |
||
Iniciación alimentación complementaria |
Si |
57 |
6,74 |
,000 |
No |
58 |
9,1 |
||
Presentó bronquiolitis |
||||
Tiempo de lactancia |
Si |
21 |
4,19 |
,092 |
No |
91 |
6,28 |
||
Iniciación alimentación suplementaria |
Si |
24 |
3,38 |
,005 |
No |
89 |
5,33 |
||
Duración alimentación suplementaria |
Si |
24 |
15,29 |
,001 |
No |
89 |
8,85 |
||
Iniciación alimentación complementaria |
Si |
24 |
6,67 |
,019 |
No |
91 |
8,26 |
||
Presentó asma |
||||
Tiempo de lactancia |
Si |
11 |
6,27 |
,795 |
No |
101 |
5,85 |
||
Iniciación alimentación suplementaria |
Si |
11 |
5,64 |
,414 |
No |
102 |
4,84 |
||
Duración alimentación suplementaria |
Si |
11 |
5,73 |
,060 |
No |
102 |
10,71 |
||
Iniciación alimentación complementaria |
Si |
11 |
9,00 |
,211 |
No |
104 |
7,82 |
||
Presentó dermatitis |
||||
Tiempo de lactancia |
Si |
25 |
5,43 |
,616 |
No |
87 |
6,02 |
||
Iniciación alimentación suplementaria |
Si |
27 |
4,04 |
,085 |
No |
86 |
5,2 |
||
Duración alimentación suplementaria |
Si |
27 |
13,59 |
,016 |
no |
86 |
9,16 |
||
Iniciación alimentación complementaria |
Si |
27 |
7,11 |
,102 |
no |
88 |
8,18 |
||
Presento otitis |
||||
Tiempo de lactancia |
Si |
45 |
5,42 |
,428 |
no |
67 |
6,21 |
||
Iniciación alimentación suplementaria |
si |
47 |
4,02 |
,008 |
no |
66 |
5,56 |
||
Duración alimentación suplementaria |
Si |
47 |
12,83 |
,005 |
no |
66 |
8,36 |
|
|
Iniciación alimentación complementaria |
Si |
48 |
6,83 |
,001 |
no |
67 |
8,72 |
||
Presentó faringitis |
||||
Tiempo de lactancia |
Si |
16 |
3,63 |
,056 |
no |
96 |
6,27 |
||
Iniciación alimentación suplementaria |
si |
18 |
3,34 |
,016 |
no |
95 |
5,22 |
||
Duración alimentación Suplementaria |
si |
18 |
18,22 |
,000 |
no |
95 |
8,71 |
||
Iniciación alimentación complementaria |
si |
18 |
6,28 |
,010 |
no |
97 |
8,24 |
||
Empleando el procedimiento estadístico de correlaciones de Pearson se encontró correlación significativa (p=0,022) entre tiempo de lactancia y edad de presentación de la bronquiolitis. La Figura 4 es un diagrama de dispersión de tiempo de edad de presentación de la bronquiolitis contra tiempo de lactancia, se observa que entre mayor tiempo de lactancia, la edad de presentación de la bronquiolitis es mayor.
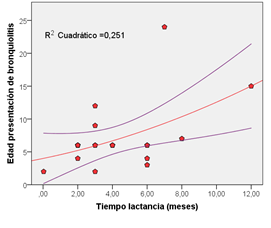
Figura 4. Gráfico de dispersión de edad de presentación de la bronquiolitis contra tiempo de lactancia, en la población de niños menores de 5 años que participó en el estudio.
Otras correlaciones significativas encontradas se refieren al número de episodios de Bronquiolitis en relación a la edad de inicio de la alimentación complementaria (Figura 5), la cual claramente indica que habría un período óptimo de inicio de la alimentación complementaria entre 6 y 7 meses de edad. También al número de episodios de faringitis en relación a la duración de la alimentación suplementaria (Figura 6), que indicaría que la mayor duración de la alimentación suplementaria se reflejaría en menos episodios de faringitis.
Número de episodios de bronquioltis en función de la edad de inicio de la alimentación complementarios en la población que participó en el estudio.
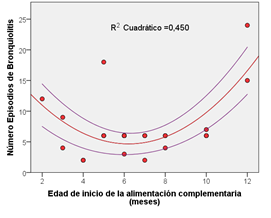
Figura 5. Número de episodios de bronquioltis en función de la edad de inicio de la alimentación complementarios en la población que participó en el estudio.
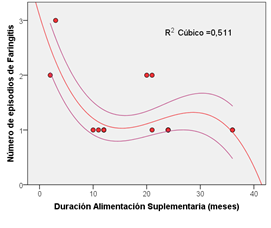
Figura 6. Número de episodios de Faringitis en función de la duración de la alimentación suplementaria, en la población de niños menores de 5 años que participó en el estudio
En el presente estudio, participaron 115 niños inscritos en un Jardín Infantil de la ciudad de Manizales (Colombia), 54,8% pertenecientes al género femenino, con edad promedio de 31,35 meses. El 7,8% tuvieron lactancia materna exclusiva, el 51,8% tuvieron lactancia materna durante 6 meses o más. El tiempo de lactancia materna promedio fue de 5,88 meses, la alimentación complementaria inició a los 7,3 meses en promedio, la alimentación suplementaria inició a los 4,1 meses en promedio, y duró en promedio 10,22 meses. Se encontró relación significativa entre presencia de lactancia materna por lo menos de 6 meses de duración y la presencia de Diarrea (Razón de Prevalencia: 9), Bronquiolitis (RP:2,6), Otitis (RP:3) y Faringitis (RP:9,8). Además se demostraron claros efectos de la edad de inicio de alimentación complementaria, la edad de inicio y duración de la alimentación suplementaria y la edad de presentación y número de episodios de todas las patologías estudiadas.
La alimentación complementaria es el término que se utiliza para referirse a todos los alimentos que no sean la leche humana ni la procedente de fórmula adaptada, utilizados en la alimentación del lactante y esenciales.(25)
Varios estudios reportados en la literatura, entre ellos el estudio realizado en Nepal en el 2012 (26,28) encontraron que algunos factores de riesgo para la diarrea prolongada son: el no ser amamantado, la edad menor de 3 años y la presencia de ciertos factores ambientales. Salazar (27.29) et al afirman que promover la lactancia materna reduce el riesgo de que la diarrea se agrave o se prolongue, al mismo tiempo que puede prevenirla. La evidencia epidemiológica es ahora abrumadora de que la lactancia materna protege contra la infección respiratoria gastrointestinal, y que el efecto protector se ha mejorado con una mayor duración y la exclusividad de la lactancia materna (28) y según Manthey (29) et al, en un estudio realizado por el departamento de medicina y la división de neonatología, gastroenterología, hepatología y nutrición del departamento de pediatría de la universidad de San Diego (California), afirman que la lactancia materna exclusiva reduce el riesgo de infecciones bacterianas entéricas principalmente por Escherichia coli, que es causa diarrea grave con aumento alto de mortalidad en recién nacido. En el presente estudio se encontró una razón se prevalencia de 9, referente a los niños que fueron lactados hasta los 6 meses o más, en comparación con los que no. Además se encontró que entre los que presentaron la patología el tiempo de lactancia fue de 4,18 meses, el inicio de la alimentación suplementaria fue en promedio a los 3,87 meses, duró 13,18 meses, y la alimentación complementaria comenzó a los 6,74 meses. Estos tiempos entre los que no sufrieron la patología fue de duración de la lactancia materna de 7,48 meses, inicio de alimentación suplementaria a los 5,95 meses, con una duración de 7,32 meses, e inicio de alimentación complementaria a los 9,1 meses en promedio.
Alrededor de los 4-6 meses de edad, el intestino adquiere un desarrollo suficiente para oficiar como “barrera”. A su vez, la cantidad y calidad de enzimas resultan suficientes. Este aspecto, sumado al anterior, facilita la digestión y la absorción, protegiendo de intolerancias alimentarias (manifestadas, por ejemplo, con vómitos y diarreas).30 Lo anterior concuerda con los resultados obtenidos, en la presente investigación, los cuales muestran que los casos de diarrea se presentaron en aquellos menores que iniciaron la alimentación suplementaria a los 3,87 meses.
Sabirov (31) et al trataron de determinar el mecanismo de protección que ejerce la lactancia materna sobre la reducción de la frecuencia de otitis media aguda, comparando además la lactancia materna exclusiva y la alimentación sumplementaria. Según Gonzélez-León (32) et al, la leche materna contiene gran cantidad de componentes inmunológicos tanto humorales como celulares que conforman su función protectora contra virus y bacterias que pueden producir otitis media aguda, los resultados obtenidos, en el presente estudio, demuestran que en los menores que presentaron otitis media aguda el tiempo de lactancia fue de 5,42 meses, de 6,21 meses en los que no la presentaron. Además entre los niños que no la presentaron la alimentación suplementaria se inició a los 4,56 meses en comparación con los que sí presentaron la patología que tenían un tiempo de inicio de alimentación suplementaria de 4,02 meses.
Por otra parte los casos de dermatitis presentan en promedio un tiempo de inicio de alimentación complementaria de 6,83 meses, los que no de 8,72 meses.
En el presente estudio se encontró una asociación entre los casos de faringitis y el tiempo de lactancia materna, con una razón de prevalencia de 9,8 entre los que no tuvieron lactancia materna, por lo menos, hasta los 6 meses, y los que sí. Estos resultados que son similares a los encontrados en un estudio realizado por Henkle (33) et al en el año 2013, en Bangladesh donde se observaron reducciones significativas de faringitis en lo niños que fueron amamantados con lactancia materna exclusiva, mostrando reducciones hasta del 40% en comparación con lo que no tuvieron lactancia materna exclusiva. También se encontró en la presente investigación que los niños que fueron afectados con esta patología fueron lactados en promedio durante 3,63 meses, la alimentación suplementaria comenzó a los 3,34 meses, y duró 18,22 meses, y la alimentación complementaria empezó a los 6,28 meses. Los que no fueron afectados presentan una duración de la lactancia materna de 6,27 meses, inicio de alimentación suplementaria a los 5,22 meses con una duración de 8,71 meses en promedio, e inicio de alimentación complementaria a los 8,24 meses.
La bronquiolitis es una de las principales causas de hospitalización en la infancia. Lanari (34) et al evaluaron el efecto de la lactancia sobre la incidencia de hospitalización por bronquiolitis en el primer año de vida y encontraron que la lactancia materna, incluso en asociación con leche de fórmula, reduce el riesgo de hospitalización por bronquiolitis durante el primer año de vida, en el presente estudio se encontró que los niños que no fueron lactados hasta los 6 meses, por lo menos, presentaron una razón de prevalencia de esta patología de 2,6 en relación con los que fueron lactados 6 meses o más. En aquellos menores que no presentaron bronquiolitis el tiempo de lactancia materna fue de 6,28 meses en promedio, el inicio de la alimentación suplementaria fue a los 5,33 meses, y el inicio de la alimentación complementaria fue a los 8,26 meses. En los que presentaron bronquiolitis el tiempo de lactancia promedio fue de 4,18 meses, la alimentación suplementaria comenzó a los 3,87 meses en promedio, la duración fue de 13,18 meses, y la alimentación complementaria comenzó a los 6,74 meses.
Los resultados del estudio PROBIT (35) sugieren un fuerte efecto protector de la lactancia materna prolongada y exclusiva para disminuir el riesgo de dermatitis atópica, por lo menos en la infancia. Sin embargo Szajewska (36) et al, en una revisión de tema sobre este aspecto, desafían otros estudios indicando que la lactancia materna exclusiva no confiere protección ni reduce el riesgo de eccema, sin embargo los resultados obtenidos, en la presente investigación concuerdan con esta afirmación. Referente a esta patología la única diferencia significativa encontrada fue en relación a la duración de la alimentación suplementaria, que fue de 13,6 meses entre los que presentaron la patología, y de 9,16 entre los que no.
En un estudio de cohorte realizado en el Reino Unido por Fernandez (37) et al afirman que la lactancia materna tiene un papel protector en el desarrollo de la función pulmonar, aunque existen discordancias en cuanto a esta variable y en el presente estudio no se obtuvieron relaciones significativas. Por otro lado en un estudio de tipo analítico de casos (asmáticos) y controles (no asmáticos) llevado a cabo en Caracas, Venezuela por Gavidia de Pascuzzo (38) et al, se demostró que la introducción de diversas fórmulas lácteas en los primeros seis meses, aún recibiendo leche materna, es un factor significativo de riesgo para presentar asma.
La AAP (academia americana de pediatría) también ha recomendado que los alimentos sólidos deben retrasarse hasta 4 a 6 meses de edad y que la leche entera de vaca puede retrasarse hasta los 12 meses de edad. (39)
Los resultados de la presente investigación muestran una vez más los beneficios de la lactancia materna por lo menos hasta los 6 meses. También demuestran que la lactancia materna debería extenderse el mayor tiempo posible. El inicio de la alimentación suplementaria debería retardarse todo lo posible, y ser de corta duración. Igualmente el inicio de la alimentación complementaria debería retardarse más allá de los 6 meses recomendados. La Figura 4 muestra que entre mayor sea el tiempo de lactancia materna, la diarrea tiende a presentarse por primer vez a una edad mayor. La Figura 5 que hay un óptimo en relación al inicio de la alimentación complementaria entre 6 y 8 meses, y que la duración de la alimentación suplementaria de más de 10 meses podría presentar algunos beneficios (Figura 6).
En cuanto a las limitaciones del estudio, se encuentra el tipo de muestreo que limita la generalización de los resultados así como que el instrumento haya sido auto-respondido por los padres de familia y abuelos, por lo tanto, no fue posible validar los datos por otro método (historia clínica) lo que podría llevar a un riesgo de mala clasificación. Dada la metodología utilizada, no fue posible volver a acceder a cada padre de familia y/o abuelo, para verificar los datos obtenidos en la encuesta inicial.
1. UNICEF. Lactancia materna. Consecuencias sobre la supervivencia infantil y la situación mundial. New York: UNICEF; (acceso 11,II,2014) (url disponible http://www.unicef.org/spanish/nutrition/index_24824.html).
2. Gómez-Gallego C, Pérez-Conesa D, Bernal- Cava MJ, Periago-Castón MJ. Ros-Berruezo G. Compuestos funcionales de la leche materna. Enfermería Global (en línea) 2009 (acceso: 9,I,2014); 16(4) (url disponible en:http://revistas.um.es/eglobal/article/view/66341/63961
3. Horta BL, Bahl R, Martine JC, Victora CG. Evidence on the long-term effects of breastfeeding: Systematic reviews and meta-analyses (Report). Geneva: World Health Organization; 2007.
4. Kohlhuber M, Rebhan B, Schwegler U, Koletzko B, Fromme H. Breastfeeding rates and duration in Germany. A Bavarian cohort study. Br J Nutr 2008; 99: 1127-3.
5. Olivares GM, Álvarez J. La lactancia materna reduce el riesgo de ingreso hospitalario por gastroenteritis e infección respiratoria de vías bajas en países desarrollados. Evid Pediatr 2007; 119: e837-42.
6. Alzáte-Meza MC, Arango C, Castaño-Castrillón J. Lactancia materna como factor protector para enfermedades prevalentes en niños hasta de 5 años de edad en algunas instituciones educativas de Colombia 2009: estudio de corte transversal. Rev Colomb Obstet Ginecol 2011; 62: 57-63.
7. Gamboa EM, López N, Prada GE, Gallo KY. Conocimientos, actitudes y prácticas relacionados con lactancia materna en mujeres en edad fértil en una población vulnerable. Rev Chil Nutr 2008; 35:43-52.
8. Marchbank T, Weaver G, Nilsen-Hamilton M, Playford R. Pancreatic secretory trypsin inhibitor is a major motogenic and protective factor in human breast milk. Am J Physiol Gastrointest Liver Physiol 2009; 296(4):g697-703.
9. Talayero P. Papel protector de la lactancia materna en las infecciones de la infancia: análisis crítico de la metodología de estudio. Evid Pediatr 2007; 3: 61.
10. Aguilar M, González E, Álvarez J, Padilla C, García P, Valenza M. Lactancia materna: un método eficaz en la prevención del cáncer de mama. Nutr Hosp 2010; 25(6):954-958.
11. Lactaria A. Claves para compaginar lactancia materna y trabajo. Pamplona: grupo de apoyo lactancia y maternidad; 2000.
12. Chanty C, Howard C, Auinger P. Full Breastfeeding Duration and Associated Decrease in Respiratory Tract Infection in US Children. Pediatrics 2006; 117:425-32.
13. Díaz-Tabare O, Soler-Quintana L, Ramos-Rodríguez AO, González-Mason L. Aspectos epidemiológicos relacionados con el tipo de lactancia durante el primer año de vida. Rev Cubana Med Gen integr 2008; 17:336-43.
14. Rudnicka AR, Owen CG, Strachan DP. The effect of breastfeeding on cardiorespiratory risk factors in adult life. Pediatrics 2007; 119:1107-15.
15. Camargo F, Latorre J, Porras J. Factores asociados al abandono de la lactancia materna exclusiva. Hacia la Promoción de la Salud 2011; 16 (1):56-72.
16. Ministerio de la protección social de Colombia. Plan Decenal Lactancia Materna 2010-2020. Bogotá: Ministerio de la protección social de Colombia; 2010
17. Macias-Fernandez JP, Delgado-Montuano YA. Incidencia de síndrome diarreico agudo por rotavirus en menores de 3 años ingresados en el hospital Verdi Cevallos Balda. Enero-junio 2005. Tesis de grado. Portoviejo: Facultad de ciencias de la salud, Escuela de medicina, Universidad Ténica de Manabi; 2005.
18. Instituto Nacional de Salud, Subdirección de Vigilancia y Control en Salud Pública, Ministerio de la Protección Social de la República de Colombia. Características epidemiológicas de casos de gastroenteritis por rotavirus en menores de 5 años. Medellín, Barranquilla, Neiva y Bogotá, 2009. Resultados de la vigilancia centinela. Bogotá D.C.: Instituto Nacional de Salud; 2009.
19. World Health Organization. Identifying priorities for child health research to achieve millennium development goal 4: consultation proceedings. Geneva: World Health Organization; 2009.
20. González R, Salas-Maronsky H, Balebona E, Martínez JR, Serrano N, Pérez-Schael I. Estudio epidemiológico y clínico de las diarreas por rotavirus en niños menores de 5 años atendidos en centros asistenciales del estado Miranda-Venezuela. Invest Clin 2008; 49(4):499-510.
21. Pérez W, Melogno A, Píriz M, Pastorino H, Pereira ML, Pinchak C, et al. Diarrea aguda infantil. Admisión hospitalaria en menores de tres años. Arch Pediatr Urug 2007; 78(2): 94-98.
22 Ruiz-Álvarez V; Marín J, Hernández T. Helicobacter pylori y diarrea en niños. Rev Cubana Hig Epidemiol 2005; 43(2):
22. Ruiz-Álvarez V, Marín-Juliá SM, Hernández- Triana M. Helicobacter pylori y diarrea en niños. Rev Cubana Hig Epidemiol [revista en la Internet] 2005 [acceso 10,I.2014]; 43(2): Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-30032005000200002&lng=es.
23. Izzedin-Bouquet de Durán R, Pachajoa-Londoño A. Lactancia materna versus lactancia artificial en el contexto colombiano. Población y Salud en Mesoamerica [revista en INTERNET] 2011 (acceso 10,I,2014); 9(1): url disponible enhttp://ccp.ucr.ac.cr/revista/volumenes/9/9-1/9-1-1en/9-1-1en.pdf.
24. U.S. preventive services task force: recommendations and rationale. Behavioral Interventions to Promote Breastfeeding. Ann Intern Med 2008; 149(8):560-4.
25. Marugán de Miguelsanz J. Mesa Redonda. Aspectos actuales en nutrición infantil. Novedades en alimentación complementaria. Bol Pediatr 2010; 50:193-196.
26. Tor S, Pushpa S, Håkon G, Manjeswori U, Ram C, Ramesh A, Halvor S. Risk Factors for Extended Duration of Acute Diarrhea in Young Children. PLoS One 2012; 7(5): e36436.
27. Salazar S, Chávez M, Delgado X, Pacheco T, Rubio E. Segundo consenso sobre enfermedad diarreica aguda en pediatría. Arch Venez Pueri Pediatr 2009; 7(sup4):163–166.
28. Kramer MS, KaKuma R. Optimal duration of exclusive breast feeding, a systematic review. Geneva: Department of nutrition for health and development. Department of child and adolescent health and development. World health organization; 2002.
29. Manthey CF, Autran CA, Eckmann L, Bode L. Human milk oligosaccharides protect against enteropathogenic E. coli (EPEC) attachment in vitro and EPEC colonization in suckling mice. J Pediatr Gastroenterol Nutr 2014; 58(2):167-70.
30. Daza W, Dadán S. Alimentación complementaria en el primer año de vida. CCAP 2009; 8(4):18-27.
31. Sabirov A, Casey JR, Murphy TF, Pichichero ME. Breastfeeding is associated with a reduced frequency of acute otitis media and high serum antibody levels against NTHi and outer membrane protein vaccine antigen candidate P6. Pediatr Res 2009; 66(5): 565–570.
32. González-León V, Vidal-Valdés M, Barrios-Rodríguez JC. Comportamiento de la otitis media en el municipio de Jaruco. Revista de Ciencias Médicas de La Habana [Internet]. 2012; 18(1): Disponible en: http://www.cpicmha.sld.cu/hab/vol18_1_12/hab05112.html.
33. Henkle Emily, Mark C. Steinhoff, Saad B. Omer. The Effect of Exclusive Breast-feeding on Respiratory Illness in Young Infants in a Maternal Immunization Trial in Bangladesh. Pediatr Infect Dis J 2013; 32(5):431-5.
34. Lanari M, Prinelli F, Adorni F, Di Santo S, Faldella G, Silvestri M, Musicco M. Maternal milk protects infants against bronchiolitis during the first year of life. Results from an Italian cohort of newborns. Early Hum Dev 2013; 89(Supp l):S51-7.
35. Kramer M. Lactancia materna y alergia: la evidencia. Ann Nutr Metab 2011; 59(sup 1):20-26.
36. Szajewska H. The prevention of food allergy in children. Curr Opin Clin Nutr Metab Care 2013; 16(3):346-50.
37. Fernández-Rodríguez M, Perdikidis-Olivieri L. La lactancia materna puede ser un factor implicado en una mejor función pulmonar en la infancia. Evid Pediatr 2009; 5:48.
38. Gavidia de Pascuzzo RV, Pascuzzo-Lima C, Parra-Sánchez HJ, Carmona M, Castellanos A, Renaud A, et al. Relación del tipo de lactancia materna con el riesgo de asma bronquial. Med Fam (Caracas) 2001; 9(1):9-12.
39. Greer F, Sicherer H, Burks W. Effects of Early Nutritional Interventions on the Development of Atopic Disease in Infants and Children: The Role of Maternal Dietary Restriction, Breastfeeding, Timing of Introduction of Complementary Foods, and Hydrolyzed Formulas. Pediatrics 2000; 116 (2):346-349.
![]()