Tratamiento quirúrgico de la luxación recidivante de rótula en el niño asociada a displasia patelo-femoral
Enrique Vergara- Amador,Espec.*, Ricardo Castro Gaona, M.D.**
* Profesor de ortopedia y traumatología, Ortopedia Pediátrica, Cirugía de mano y microcirugía, Universidad Nacional de Colombia. Bogotá. Colombia. Correo electrónico: enriquevergaramd@gmail.com
** Residente de Ortopedia. Universidad Nacional de Colombia. Bogotá. Colombia. Correo electrónico: racastroga@gmail.com.
Vergara-Amador E, Castro-Gaona R. Tratamiento quirúrgico de la luxación recidivante de rótula en el niño asociada a displasia patelo-femoral. Arch Med Manizales 2014; 14(1):117-28.
Archivos de Medicina (Manizales), Volumen 14 N° 1, Enero-Junio 2014, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Vergara-Amador E.; Castro-Gaona, R.
Resumen
Objetivo: El objetivo del presente trabajo es mostrar los resultados en una serie corta de pacientes con inestabilidad patelo-femoral o luxación recurrente de rótula en niños operados con la técnica de realineamiento proximal. La inestabilidad patelo-femoral se define como una enfermedad en la cual no hay suficiente acople de la rótula con la tróclea femoral durante el rango de movimiento de la rodilla. En niños esta inestabilidad puede deberse a diversos factores anatómicos conduciendo a luxación recurrente de la rótula. Hay cirugías sobre la parte proximal o distal de la rótula. Materiales y métodos: tratamos una serie de 10 rodillas en 7 niños, con un realineamiento proximal de la rótula según la técnica de Insall. Resultados: se obtuvieron buenos resultados en 8 rodillas, sin dolor, sin luxación ni inestabilidad residual, presentando buena estabilidad y seguridad durante la marcha. Un paciente presento reluxación y otro con Síndrome de Down, presento con el tiempo una subluxación. Discusión: El realineamiento proximal en esta serie muestra buenos resultados en pacientes que tenían poca displasia troclear y sin mucha alteración del ángulo Q. Es una técnica no muy usada, que tiene indicación en casos escogidos. Hoy en día con el concepto de la reconstrucción del ligamento patelo- femoral medial, este puede ser usado en combinación con las técnicas de realineamiento proximal. Conclusiones: Hay que estar alerta con los pacientes con síndromes que se acompañan de hiperlaxitud como el S. de Down.
Palabras claves: rótula, luxación de la rótula, músculo cuádriceps.
Surgical treatment of recurrent patellar dislocation in children associated with patello-femoral dysplasia
Summary
Objective: The aim of this paper is to show the results in a small series of patients with patellofemoral instability or recurrent patellar dislocation in children operated with the proximal realignment technique. Materials and methods: It is a series of 10 knees in 7 children, with proximal patela realignment patela using the Insall technique. The most important role of the patela is to increase the quadriceps efficiency. The patelo -femoral instability is defined as a condition in which there is insufficient coupling of the patela with the femoral trochlea during the knee range of motion. In children this instability may be due to various anatomical factors leading to recurrent dislocation of the patela. There are surgeries proximal o distal to the patela level. Results: Good results were obtained on 8 knees, without pain, neither dislocation nor residual instability and having good stability and safety during the gait. One patient showed redislocation and another patient with Down syndrome had a subluxation. Discussion: proximal realignment in this series shows good results in patients who had little trochlear dysplasia with mild alteration of the Q angle. It is a technique not widely used but has indicated in selected cases. Today, the patelo - femoral medial ligament reconstruction, can be used in combination with proximal realignment techniques. Conclusions: Patients with collagen problems like Marfan and Down syndrome usually have redislocation and require some other procedures for patelar stabilization.
Key words: patela; patelar dislocation; quadriceps muscle.
Introducción
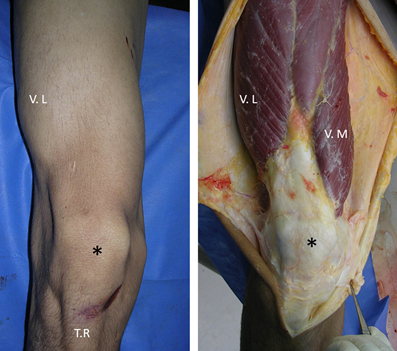
El mecanismo extensor de la rodilla está conformado por el musculo cuádriceps (vasto lateral, vasto medial, vasto intermedio y el recto anterior). Estos se unen antes de llegar a la rótula o patela formando el tendón cuadricipital. El vasto lateral y medial llegan independiente a la rótula por intermedio de una aponeurosis llamada retinaculo lateral y medial respectivamente, reforzando la y juegan un papel importante en la alineación de la rótula sobre el fémur. Finalmente desde el polo inferior de la rótula se origina el tendón rotuliano que va a insertar distalmente en la tuberosidad anterior de la tibia. Figura 1.

Figura 1. Se muestra el mecanismo extensor de la rodilla. VL: vasto lateral, VM: vasto medial; TR: tendón rotuliano; con asterisco: la rótula. Fuente: Fotos propias del autor
Dejour1,2 et al describieron cuatro factores anatómicos mayores y cuatro factores menores de inestabilidad patelo-femoral Los factores mayores de inestabilidad son los siguientes: 1. Displasia troclear; 2. Rótula o patela alta; 3. Distancia del tuberosidad tibial al surco troclear aumentada; 4. Inclinación de la rótula. Basado en estos factores anatómicos, clasificaron la patología patelo-femoral en dos grupos: Inestabilidad Patelar Objetiva (IPO) e Inestabilidad Patelar Potencial (IPP). Los pacientes con (IPO) tienen historia de al menos una luxación de rótula verdadera y además una anormalidad anatómica. Los pacientes con (IPP) no tienen historia de una luxación verdadera pero tienen al menos una anormalidad anatómica y dolor.
Aunque algunos pacientes con inestabilidad patelo-femoral pueden mejorar con manejo conservador, la mayoría de estos pueden requerir cirugía. Sin embargo, en el caso de inestabilidad de rótula en pacientes con esqueleto inmaduro, en general las cirugías no deben ser realizadas sobre el hueso. Existen algunas cirugías que se realizan en los tejidos blandos distales como la técnica de Roux3 luego modificada por Goldthwait4 que consiste en transferir una porción longitudinal lateral del tendón rotuliano bajo la parte medial del tendón rotuliano y suturarla a la fascia del sartorio, aunque los resultados han mostrado perder efecto con el tiempo. Merchant y Mercer5 describieron la liberación del retináculo lateral, sugiriendo que además de mejorar la alineación de la rótula, la división del retináculo lateral desnerva parcialmente la rótula y alivia la congestión venosa6. Madigan7 fue uno de los primeros en proponer desmontar el vasto medial oblicuo y avanzarlo sobre la rótula.
Sin embargo si la inestabilidad rotuliana es debida a una anomalía en la distancia entre la tuberosidad tibial y el surco troclear una realineación distal puede ser necesaria.3,4,8 .
El conocimiento de los detalles anatómicos, la biomecánica, la historia clínica, el examen físico y la interpretación radiográfica pueden arrojar criterios sobre las opciones de tratamiento.
La rotula es el hueso sesamoideo más grande en el cuerpo y se encuentra dentro del complejo del cuádriceps y el tendón rotuliano. Las funciones de la rótula son tanto de palanca como de polea. Como palanca la rótula magnifica la fuerza ejercida por el cuádriceps en la extensión de la rodilla; y como polea, la rótula redirecciona la fuerza del cuádriceps en tanto este sufre un desplazamiento lateral normal durante la flexión.
La faceta lateral de la tróclea, que es 1 cm más alta que la medial, proporciona un contrafuerte para la subluxación rotuliana lateral y ayuda a mantener la rótula en una posición centrada en el surco troclear9.
Hay también estabilizadores pasivos, entre estos está el complejo retinacular, que incluye los ligamentos patelo-femorales y patelo-tibiales. Warren y Marshall 10 publicaron una descripción detallada del aspecto medial de la rodilla y consideran que el ligamento patelo-femoral medial (LPFM) junto con el ligamento colateral medial superficial (LCM) hacen parte de una estructura extra capsular.
El LPFM es una continuación de la superficie retinacular profunda de las fibras musculares del vasto medial oblicuo VMO. El ligamento patelo-femoral se extiende desde el borde superomedial de la rótula y se inserta firmemente al hueso justo anterior y superior al LCM, en el cóndilo medial. Figura 2
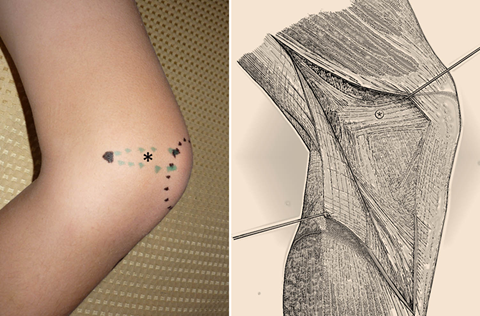
Figura 2. Se muestra el ligamento patelo – femoral medial con asterisco. Fuente: Foto y figura editada propias del autor.
La función del cuádriceps da una estabilización dinámica de la rótula, mientras que el LPFM actúa como un freno para resistir la traslación lateral de la rótula. Conlan et al11 reportaron que el LPFM contribuye en promedio en un 53% evitando la traslación lateral de rótula. Desio et al12 reportaron que el LPFM contribuye en un 60% de la restricción total contra el desplazamiento lateral de la rótula. Hoy es considerado el principal estabilizador en la parte medial del retinaculo medial de la rótula.
La localización del contacto entre el fémur y la rótula varía con diferentes grados de flexión y carga articular. A 0° no se produce contacto. Con la flexión temprana la parte distal de la rótula entra en contacto con la tróclea proximal. A 90° el aspecto superior de la rótula entra en contacto con el fémur a medida que la rótula se desliza más inferiormente. Cuando la flexión es mayor de 90°, el área de contacto regresa al centro de la rótula, y cuando la rodilla se flexiona al máximo el borde interno del cóndilo femoral medial está en contacto con el surco vertical pequeño de la faceta medial13 .
Una subluxación lateral de la rótula de tan solo unos pocos milímetros conduce a una disminución en el área de superficie de contacto entre la rótula y la tróclea. El desplazamiento lateral empuja la carilla lateral cerca del lado lateral del surco troclear y por lo tanto crea una distancia mayor entre la carilla medial y el lado medial del surco troclear. El total de la fuerza de reacción articular, distribuida normalmente sobre las dos carillas de la rótula, es completamente transmitida a través de la carilla lateral, aumentando el estrés de la misma. El resultado terminará en condromalacia o degeneración del cartílago y dolor. Una elevación de 2 cm del tubérculo tibial ha demostrado un 50% de reducción en la fuerza de reacción articular cuando la rodilla es flexionada a 45°14.
Brattström15 describió por primera vez el “ángulo Q”, como un ángulo formado por la línea de acción del cuádriceps (línea dibujada desde la espina iliaca anterosuperior al centro de la rótula) y la del tendón rotuliano (línea dibujada desde el centro de la rótula a la tuberosidad anterior de la tibia), las cuales se intersectan en el centro de la rótula. Figura 3.
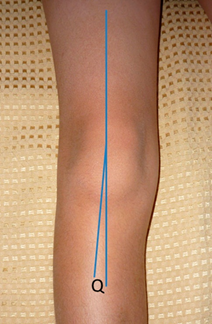
Figura 3. El ángulo Q. Es el ángulo formado por la línea de acción del cuádriceps (línea dibujada desde la espina iliaca anterosuperior al centro de la rótula) y la del tendón rotuliano (línea dibujada desde el centro de la rótula a la tuberosidad anterior de la tibia). Fuente: Foto propia del autor.
Para que esta medida sea precisa, la rótula debe estar centrada en la tróclea, para lo cual se debe medir con algo de flexión, 20º aproximadamente. . En los hombres el ángulo Q normalmente mide de 8° a 10° y en mujeres es de 15°. Este ángulo valgo propicia un vector de fuerza lateral a la articulación patelo-femoral mientras la rodilla se extiende. Los factores que pueden incrementar este ángulo Q son el genu valgo, aumento de la anteversión femoral (AVF), torsión tibial externa o una posición lateral de la tuberosidad anterior de la tibia. El ángulo Q también puede aumentar en una forma dinámica cuando se rota internamente el fémur con la tibia fija. Cualquiera de estos factores que incrementan el ángulo Q pueden ser factores que contribuyen a la luxación habitual de la rótula.
La luxación patelo-femoral recurrente o habitual puede ser secuela de una luxación aguda en un adolescente, u observarse en un niño con laxitud ligamentaria y múltiples anomalías del desarrollo, incluyendo displasia troclear, rótula alta y algunas alteraciones como la anteversión femoral aumentada y el genu valgo 16,17,18. Figura 4,5.
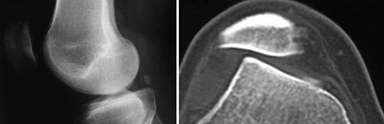
Figura 4. Se observa displasia troclear y aplanamiento del cóndilo lateral con subluxación de la rótula Fuente: Fotos propias del autor.
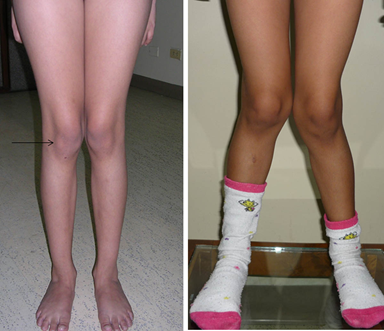
Figura 5. A la izquierda una anteversión femoral aumentada, y a la derecha genu valgo exagerado, entidades que aumentan el ángulo Q y predisponen a una inestabilidad patelo- femoral con subluxación. Fuente: Fotos propias del autor
La displasia troclear y la rótula alta reducen la contención de la rótula e la tróclea femoral en cualquier ángulo. Esto conduce a un riesgo de presentar luxación de rótula recurrente. La displasia del cóndilo femoral lateral puede ser un factor adicional.
Usualmente se quejan de dolor difuso en la rodilla que se agrava por subir y bajar escaleras o escalar montañas, que se localiza en la parte anterior de la rodilla. Una sensación de inestabilidad puede estar presente y el paciente puede manifestar que la rodilla “se sale”.
Entre los signos de inestabilidad tenemos el de desplazamiento de la rótula hacia medial, lateral, superior e inferior en el surco troclear. Esta prueba evalúa las estructures que constriñen, la posición de la rótula (alta, baja, lateralizada o medializada), al mismo tiempo produciendo presión contra el surco troclear, puede determinarse dolor cuando existe una alteración del cartílago de la articulación patelo-femoral17-20.
El test de deslizamiento lateral o medial indica que constreñido o tirante están las estructuras mediales o laterales. Figura 6. Para esto se divide la rótula en 4 cuadrantes longitudinales. Al hacer desplazamiento medial o lateral con la rodilla en flexión de 30º, si se desplaza 3 cuadrantes o más sugiere incompetencia de las estructuras examinadas. Un desplazamiento medial de 3 a 4 cuadrantes sugiere una rotula hipermóvil. Un desplazamiento de un cuadrante o menos indica una retracción de las estructuras.
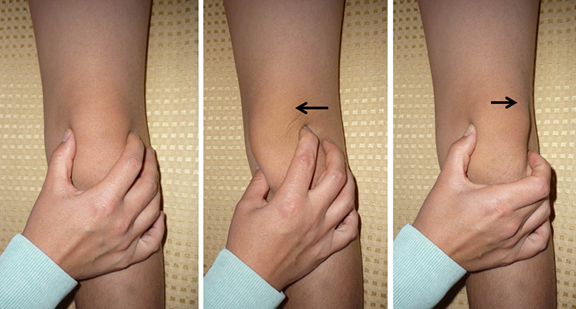
Figura 6. El test de deslizamiento lateral o medial indica que constreñido o tirante están las estructuras mediales o laterales. Fuente: Fotos propias del autor.
En la prueba de aprehensión el examinador mantiene la rodilla relajada en 20° a 30° de flexión y manualmente se subluxa la rótula lateralmente. El test es positivo cuando el paciente se queja de dolor y se resiste ante cualquier desplazamiento adicional de la rótula19,20.
La prueba de inclinación rotuliana se realiza con la rodilla en extensión. Los dedos del examinador se colocan en la cara medial de la rótula y el pulgar en la cara lateral. La incapacidad para elevar la carilla lateral del plano horizontal indica rigidez excesiva del retináculo lateral19,20 .
El recorrido de la rótula se evalúa dinámicamente con el examinador en frente del paciente mientras extiende lentamente la rodilla. El movimiento activo de la rótula también puede ser valorado con la rodilla en posición extendida. Aquí se realiza una contracción del cuádriceps y el movimiento de la rótula es examinado. Normalmente, debe moverse más hacia superior que lateral.
A menudo se puede encontrar atrofia del cuádriceps en la porción involucrada. Después de un cuidadoso examen físico se puede encontrar hiperlaxitud de otras articulaciones. La hiperextensión de rodillas o codo, la capacidad de tocar con el pulgar pasivamente el antebrazo, la hiperlaxitud de la articulación metacarpofalángica del dedo índice y la laxitud multidireccional del hombro, todos son indicativos de laxitud ligamentaria generalizada. Imaginologia:
La radiografía AP es de uso limitado para los problemas patelo-femorales. La proyección descrita por Merchant et al21 es de utilidad. En esta técnica, la rodilla se flexiona a 45°, el rayo se coloca por encima de la rodilla con la placa en posición distal a la rodilla. Se trazan líneas por el ángulo troclear y se saca la bisectriz del ángulo, luego se traza otra línea que pase por la parte más baja de la rótula. Si esta línea es lateral a la línea de la bisectriz, indica una subluxación lateral21,22 . Figura 7.
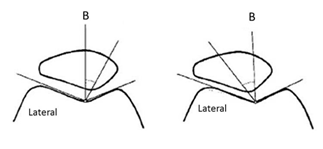
Figura 7. En la proyección de Merchant la rodilla se flexiona a 45°, el rayo se coloca por encima de la rodilla con la placa en posición distal a la rodilla. Si la línea del punto patelar esta lateral a la línea de la bisectriz, indica una subluxación lateral. Fuente: figuras propia del autor.
La tomografía es una herramienta importante en la determinación de la congruencia y/o subluxación patelo-femoral, para determinar hipoplasia de la tróclea y para identificar el grado de lateralización de la tuberosidad anterior de la tibia 17,18,23 . Figura 8.
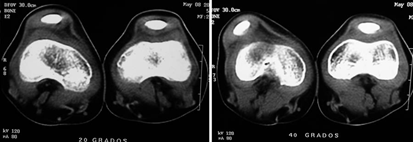
Figura 8. La tomografía muestra que la rodilla derecha, a la izquierda en la figura, a 40º de flexión se subluxa, además se observa la displasia del surco o la tróclea. Fuente: Fotos propias del autor.
Tratamiento quirúrgico:
Cuando el tratamiento conservador con rehabilitación no ofrece mejoría clínica, la cirugía es el siguiente paso.
Dependiendo de los factores de base que presente el niño, se emprende la cirugía.
Si hay un componente importante de anteversión femoral es preferible corregirla inicialmente.
Se puede hacer un realineamiento proximal combinado con la reconstrucción del LPFM, y corrigiendo los factores adicionales que tenga el niño. Por ejemplo si hay rotula alta hay que corregirla acortando el tendón rotuliano 17 . La displasia de tróclea puede corregirse en un momento dado en el adolescente con técnicas de osteotomía y/o de injertos óseos. Por último se recurre a diversas técnicas combinando el realineamiento proximal con el distal17,18,24,25
La reconstrucción del ligamento patelo-femoral medial (LPFM) tiene mejor indicación en las lesiones traumáticas17,18,26
La técnica de realineación proximal descrita por Insall 27,28 , es una reacomodación del cuádriceps a la rótula, con o sin liberación lateral. Se destaca que la operación no es un procedimiento capsular sino más bien una cuadriceplastia donde el vasto medial se libera y se lleva lateralmente suturándolo al borde libre del tendón del cuádriceps, formando un tubo aplanado proximal a la rótula y estabilizándola en el surco. Esta técnica está indicada para la inestabilidad patelo-femoral cuando el ángulo Q es normal. Otras indicaciones son una asimétrica traslación de la rótula a 30° y displasia troclear29 . Figura 9.
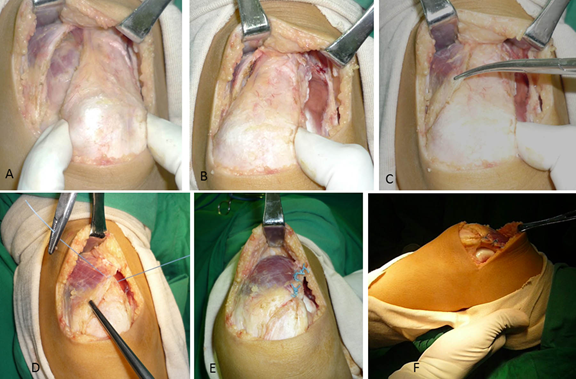
Figura 9. Algunos pasos en el realineamiento proximal. A. liberación de vasto medial y lateral de la rótula. B. Se observa bien la liberación lateral extendida debido a la banda tendinosa que proviene del vasto lateral C. Se toma el borde libre del vasto medial con la pinza y se traslapa sobre el tendón del cuádriceps D-E. Se sutura el borde del vasto medial sobre el borde lateral del tendón del cuádriceps, dándole la tensión necesaria para que la rótula quede estable sobre el surco permitiendo flexión de 90º F. Se observa la rótula estable en el surco. Fuente: Fotos propias del autor.
Debido a que la mayoría de los niños y adolescentes poseenla tuberosidad anterior de la tibia aún abierta, existe riesgo de lesionar el cartílago de crecimiento si se realizan osteotomías en este nivel. La técnica de Roux-Goldthwait es una buena alternativa en los pacientes con la fisis abierta3,4,24,25,30 .
El objetivo del presente trabajo es mostrar los resultados en una serie corta de pacientes con inestabilidad patelo-femoral o luxación recurrente de rótula en niños con la técnica de realineamiento proximal.
Materiales y métodos
Se trata de una serie de casos de pacientes con diagnóstico clínico de luxación habitual o recurrente de rótula, operados con la técnica de realineamiento proximal, entre los años 2006-2012, que fueron tratados por el autor principal en la consulta de ortopedia pediátrica.
Se definieron variables de edad, sexo, lado afectado, queja principal del paciente, la hiperlaxitud, el ángulo Q, la AVF, satisfacción de parte de los padres, cicatriz, dolor e inestabilidad o luxación residual. No todos tenían proyecciones radiológicas especiales de rodilla. No fueron tenidas en cuenta las imágenes, por el gran componente cartilaginoso del niño que podría dar valores inexactos para las medidas conocidas para evaluar inestabilidad de la rótula, además que para evaluar la luxación el parámetro más importante fue el clínico.
La hiperlaxitud se evaluó según la escala de Beighton.
Los datos fueron almacenados en tabla de Excel 2010.
El trabajo se aprobó por el comité de ética de la institución respectiva. No hubo conflicto de intereses.
Resultados
Se operaron y analizaron siete pacientes con 10 rodillas, ya que 3 fueron bilaterales, 6 derechas y 4 izquierdas. De los 7 pacientes, 6 eran del sexo femenino; Promedio de edad de 7 años (5-10 años). El ángulo Q promedio fue de 11.4º (8-14). La AVF fue en promedio de 21.5º (20-25) Tabla 1. Un solo paciente tenía síndrome de Down. Ningún paciente presentaba antecedente traumático y referían que la patología se instaló lentamente y agravándose con el tiempo.
Tabla 1. Se muestra la distribución de los 10 casos con el desenlace de las variables. |
|||||||||
caso |
edad |
sexo |
lado |
Hiper-laxitud |
Angulo Q |
Resultado |
Dolor |
Inestabilidad residual |
Cicatriz |
1 |
5 |
F |
D |
Si |
10 |
Bueno |
No |
No |
Bien |
2 D |
7 |
M |
D |
Si |
12 |
Bueno |
No |
No |
Bien |
2 I |
|
|
I |
|
10 |
Bueno |
No |
No |
Bien |
3 |
10 |
F |
D |
Si |
12 |
Bueno |
No |
No |
Bien |
4 D |
10 |
F |
D |
Si |
8 |
Bueno |
No |
No |
Bien |
4 I |
|
|
I |
|
14 |
Mal |
No |
Si |
Fea |
5 |
5 |
F |
I |
No |
12 |
Bueno |
No |
No |
Bien |
6 D |
6 |
F |
D |
Si |
12 |
Bueno |
No |
No |
Fea |
6 I |
|
|
I |
|
12 |
Bueno |
No |
No |
Fea |
7 |
7 |
F |
D |
Si |
12 |
Regular |
No |
Leve |
Bien |
El seguimiento mínimo posoperatorio fue de 12 meses.Todos los pacientes habían recibido tratamiento rehabilitador sin mejoría. Seis de los siete pacientes presentaban hiperlaxitud ligamentaria.
De las 10 rodillas, 8 tenían buen resultado, definiendo buen resultado cuando no había reluxación ni sensación de inestabilidad, no había dolor, y habían mejorado la seguridad durante la marcha. No se usó ninguna escala conocida para evaluar resultados de inestabilidad patelo femoral, escalas que fueron descritas para los pacientes adultos. Figura 10,11.
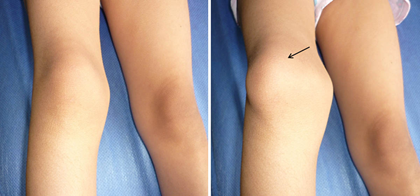
Figura 10. Niña de 5 años y medio que presenta luxación habitual de la rótula derecha que ocasionaba molestias e inseguridad durante la marcha y actividades físicas. Fuente: Fotos propias del autor.
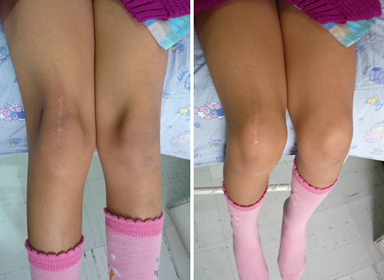
Figura 11. Posoperatorio a 3 años. No tiene dolor, no inestabilidad y sus actividades físicas son normales. Está muy satisfecha con la cirugía. Fuente: Fotos propias del autor.
Un paciente tenía recidiva completa de la luxación y otro paciente (con S. de Down) presentó a los 6 meses leve recidiva de inestabilidad sin luxación.
Todos los padres y niños estaban satisfechos con los resultados, satisfacción expresada por la mejoría de la parte funcional, excepto para la rodilla que se reluxo y requirió una segunda cirugía.
En 3 rodillas se encontró durante la cirugía una bandeleta tendinosa gruesa y tirante en el vasto lateral que impedía la reducción de la rótula. Figura 12. Dos pacientes desarrollaron cicatriz hipertrófica. El resto tenían cicatriz resultante buena.
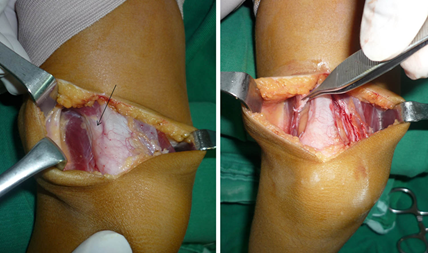
Figura 12. Se observa una banda tendinosa fuerte que proviene del vasto lateral y se ancla en el borde superior y lateral de la rótula (flecha). Luego de la liberación, permite que la rótula centre en el surco. Fuente: Fotos propias del autor.
Debido a que la mayoría de los niños y adolescentes poseenla tuberosidad anterior de la tibia aún abierta, existe riesgo de lesionar el cartílago de crecimiento si se realizan osteotomías en este nivel. La técnica de Roux-Goldthwait es una buena alternativa en los pacientes con la fisis abierta3,4,24,25,30 . El objetivo del presente trabajo es mostrar los resultados en una serie corta de pacientes con inestabilidad patelo-femoral o luxación recurrente de rótula en niños con la técnica de realineamiento proximal. Materiales y métodos Se trata de una serie de casos de pacientes con diagnóstico clínico de luxación habitual o recurrente de rótula, operados con la técnica de realineamiento proximal, entre los años 2006-2012, que fueron tratados por el autor principal en la consulta de ortopedia pediátrica. Se definieron variables de edad, sexo, lado afectado, queja principal del paciente, la hiperlaxitud, el ángulo Q, la AVF, satisfacción de parte de los padres, cicatriz, dolor e inestabilidad o luxación residual. No todos tenían proyecciones radiológicas especiales de rodilla. No fueron tenidas en cuenta las imágenes, por el gran componente cartilaginoso del niño que podría dar valores inexactos para las medidas conocidas para evaluar inestabilidad de la rótula, además que para evaluar la luxación el parámetro más importante fue el clínico. La hiperlaxitud se evaluó según la escala de Beighton. Los datos fueron almacenados en tabla de Excel 2010. El trabajo se aprobó por el comité de ética de la institución respectiva. No hubo conflicto de intereses.
Resultados Se operaron y analizaron siete pacientes con 10 rodillas, ya que 3 fueron bilaterales, 6 derechas y 4 izquierdas. De los 7 pacientes, 6 eran del sexo femenino; Promedio de edad de 7 años (5-10 años). El ángulo Q promedio fue de 11.4º (8-14). La AVF fue en promedio de 21.5º (20-25) Tabla 1. Un solo paciente tenía síndrome de Down. Ningún paciente presentaba antecedente traumático y referían que la patología se instaló lentamente y agravándose con el tiempo.
El seguimiento mínimo posoperatorio fue de 12 meses. Todos los pacientes habían recibido tratamiento rehabilitador sin mejoría. Seis de los siete pacientes presentaban hiperlaxitud ligamentaria. De las 10 rodillas, 8 tenían buen resultado, definiendo buen resultado cuando no había reluxación ni sensación de inestabilidad, no había dolor, y habían mejorado la seguridad durante la marcha. No se usó ninguna escala conocida para evaluar resultados de inestabilidad patelo femoral, escalas que fueron descritas para los pacientes adultos. Figura 10,11. Un paciente tenía recidiva completa de la luxación y otro paciente (con S. de Down) presentó a los 6 meses leve recidiva de inestabilidad sin luxación. Todos los padres y niños estaban satisfechos con los resultados, satisfacción expresada por la mejoría de la parte funcional, excepto para la rodilla que se reluxo y requirió una segunda cirugía. En 3 rodillas se encontró durante la cirugía una bandeleta tendinosa gruesa y tirante en el vasto lateral que impedía la reducción de la rótula. Figura 12 Dos pacientes desarrollaron cicatriz hipertrófica. El resto tenían cicatriz resultante buena. Discusión La displasia patelo-femoral es la alteración anatómica o funcional de los estabilizadores estáticos o dinámicos, que generan inestabilidad de esta articulación A su vez estos factores predisponentes que facilitan la inestabilidad patelo-femoral pueden ser únicos o múltiples. Entre estos factores se encuentran el aumento del ángulo Q, el genu valgo y la anteversión femoral presente, la hiperelasticidad y la displasia troclear del fémur. El estudio de los estabilizadores que son responsables de la inestabilidad de la rótula es una prioridad para las decisiones de tratamiento. La cirugía debe estar orientada a restablecer la anatomía normal de la rodilla más que a crear alteraciones secundarias como compensación de las alteraciones primarias. Es fundamental analizar todos los factores que influyen en la luxación para que estos sean corregidos. En el presente estudio, no se encontró alteraciones grandes del ángulo Q, que hubieran sugerido una intervención distal a la rótula, por lo que fueron sometidos a cirugía de realineamiento proximal. La técnica descrita por Insall 21,22 fue la considerada, y se lograron buenos resultados en 8 de las 10 rodillas21-24,. Llama la atención la hiperlaxitud ligamentaria encontrada en 6 de los siete pacientes. La escalas conocidas para evaluar una articulación patelo femoral, fueron diseñadas para adultos, que pueden extrapolarse algunas veces para adolescentes, así que los buenos resultados al cual nos referimos son subjetivos y se refieren a si hubo o no re luxación, la sensación de seguridad durante la marcha o actividades deportivas y la no presencia de dolor. Al día de hoy se encuentran más reportes con la reconstrucción de ligamento LPFM en la luxación recurrente de rotula postraumática de adolescente y del adulto. En niños donde la luxación recurrente está acompañada de algunos factores de base resumidos en lo que se llama displasia patelo-femoral (rotula alta, aumento del ángulo Q y displasia troclear entre otros), el tratamiento va dirigido a corregir estos factores y al realineamiento proximal o distal o combinándolos en el mismo tiempo. El realineamiento distal en niños tiene riesgos sabiendo que aún tiene placas de crecimiento abiertas y que cualquier procedimiento quirúrgico oseo acto quirúrgico dirigido a realinear la tuberosidad anterior de la tibia conlleva a una alteración en su crecimiento. Por esto existen ciertas modificaciones como la técnica de Roux- Goldthwait 3,4,8,20,24,25,, qie es una técnica realizada en los tejidos no oseos. La reconstrucción del LPFM es considerada en niños, con algunas modificaciones, teniendo cuidado con la placa de crecimiento distal del fémur. El presente estudio presenta ciertas limitaciones como el bajo número de pacientes , pero sugiere que la técnica de realineamiento proximal es efectiva en los casos de luxación habitual no traumática de la rótula, sin alteración del ángulo Q. Conflictos de Interés: no hay conflicto de intereses. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Fuentes de financiación: no se requirió de ninguna fuente de financiación.
Literatura Citada
1 .Dejour H, Walch G, Neyret P, Adeleine P. Dysplasia of the femoral trochlea. Rev Chir Orthop Reparatrice Appar Mot 1990; 76(1):45–54
2. Dejour H, Walch G, Nove-Josserand L, Guier C. Factors of patelar instability: an anatomic radiographic study. Knee Surg Sports Traumatol Arthrosc 1994; 2(1):19–26
3. Roux C. Luxation habituelle de la rotule: traitement operatoire. Rev Chir Orthop Reparatrice Appar Mot 1888; 8:682
4. Goldthwait JE. Dislocation of the patela. Trans Am Orthop Assoc 1895; 8:237
5. Merchant AC, Mercer RL. Lateral release of the patela. A preliminary report. Clin Orthop 1974; 103:40–45
6. Arnoldi CC. Patelar pain. Acta Orthop Scand Suppl 1991; 244:1–29
7. Madigan R, Wissinger HA, Donaldson WF. Preliminary experience with a method of quadricepsplasty in recurrent subluxation of the patela. J Bone Joint Surg Am 1975; 57 (5):600–607
8. Savarese E, Bisicchia S, Carotenuto F, Ippolito E. A technique for treating patelo-femoral instability in immature patients: the tibial tubercle periosteum transfer. Musculoskelet Surg 2011; 95 (2):89–94
9. Goutallier D, Bernageau J, Lecudonnec B. The measurement of the tibial tuberosity. Patela groove distanced technique and results. Rev Chir Orthop Reparatrice Appar Mot 1978; 64(5):423–428
10. Warren RF, Marshall JL. The supporting structures and layers on the medial side of the knee. J Bone Joint Surg Am 1979;61:56-62.
11. Conlan T, Garth WP, Lemons JE. Evaluation of the medial soft-tissue restraints of the extensor mechanism of the knee. J Bone Joint Surg Am 1993; 75:682-93.
12. Desio SM, Burks RT, Bachus KN. Soft tissue restraints to lateral patelar translation in the human knee. Am J Sports Med 1998; 26:59-65.
13. Grelsamer RP, Klein JR. The biomechanics of the patelofemoral joint. J Orthop Sports Phys Ther 1998; 28(5):86-98.
14. Taskiran E, Celebi G, Kalayci T, Pehlivan M, Aydoğdu S, Sur H. Effect of tibial tubercle elevation on patelofemoral compressive force in patelofemoral arthrosis. Knee Surg Sports Traumatol Arthros 1997; 5(1):31-5.
15. Brattström H. Shape of the intercondylar groove normally and in recurrent dislocation of the patela. Acta Orthop Scand Suppl 1964; 68:Suppl 68:1-148.
16. Boden BP, Pearsall AW, Garrett WE Jr, Feagin JA Jr. Patelofemoral instability: Evaluation and management. J Am Acad Orthop Surg 1997; 5(1):47-57.
17. Andrish J. Surgical options for patelar stabilization in the skeletally immature patient. Sports Med Arthrosc Rey 2007; 15:82-88.
18. Vavken P, Wimmer MD, Camathias C, Quidde J, Valderrabano V, Pagenstert G.
Treating patela instability in skeletally immature patients. Arthroscopy 2013; 29(8):1410-22.
19. Biedert R. Physical Examination. In Biedert R. Patelofemoral Disorders. Diagnosis and Treatment. Chichester: John Wiley & Sons Ltd; 2004.
20. Vallotton J, Echeverri S. Clinical Examination of the Patelofemoral Patient. In Zaffagnini S, Dejour D, Arendt E. Patelofemoral Pain, Instability, and Arthritis. Berlin: Springer-Verlag; 2010
21. Merchant AC, Mercer RL, Jacobsen RH, Cool CR. Roentgenographic analysis of patelofemoral congruence. J Bone Joint Surg Am 1974; 56 (7):1391-6.
22. Neyret P, E Servien E, Aît Si Selmi T,Biedert R. Radiographs. In Biedert R. Patelofemoral Disorders. Diagnosis and Treatment. Chichester: John Wiley & Sons Ltd, 2004.
23. Jones RB, Barlett EC, Vainright JR, Carroll RG. CT determination of tibial tubercle lateralization in patients presenting with anterior knee pain. Skeletal Radiol 1995 ; 24(7):505- 9.
24. Havlas V. Patelofemoral Disorders in the Skeletally Immature Patients. In Zaffagnini S, Dejour D, Arendt E. Patelofemoral Pain, Instability, and Arthritis. Berlín: Springer-Verlag; 2010.
25. Weeks KD 3rd, Fabricant PD, Ladenhauf HN, Green DW. Surgical options for patelar stabilization in the skeletally immature patient. Sports Med Arthrosc 2012; 20(3):194-202.
26. Nomura E. Horinchi Y, Kihara M. Medial patelo- femoral ligament restraint in lateral patelar translation and reconstruction. Knee 2000; 7:121- 127.
27. Insall J, Goldberg V, Salvati E. Recurrent dislocation and the high-riding patela. Clin Orthop Relat Res 1972; 88:67-9.
28. Insall J. Patela pain: Current Concepts Review. J Bone Joint Surg Am 1982; 64(1):147-52.
29. Fithian DC, Paxton EW, Cohen AB. Indications in the treatment of patelar instability. J Knee Surg 2004; 17(1):47- 56.
30. Masquijo JJ, Baroni E. tratamiento de la luxación rotuliana recurrente en niños y adolescentes. Artrosc (B. Aires) 2008; 15(2): 131-137.
![]()