Artíiculo de Investigación
Legionelosis asociada con viajes en España, serie 1997-2002
Enrique Gea Izquierdo1
1. PhD, MPH, MOH & S, MSc. Director de Investigación, Dirección de Investigación, Pontificia Universidad Católica del Ecuador; Profesor de la Facultad de Medicina, Pontificia Universidad Católica del Ecuador. Quito, Ecuador. Correo electrónico: enriquegea@yahoo.es
Archivos de Medicina (Manizales), Volumen 17 N° 2, Julio-Diciembre 2017, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Gea Izquierdo E.
Recibido para publicación: 29-07-2017 - Versión corregida: 09-10-2017 - Aprobado para publicación: 20-10-2017
Resumen
Objetivo: analizar el desarrollo de la legionelosis en España durante los años 1997-2002, mediante números crudos, y su relación con el European Surveillance Scheme for Travel Associated Legionnaires’ Disease. La legionelosis es una enfermedad respiratoria que puede resultar mortal. En España es considerada como de declaración obligatoria desde 1995. En 1986 se creó The European Working Group for Legionella Infections y al año siguiente el European Surveillance Scheme for Travel Associated Legionnaires’ Disease. Materiales y métodos: estudio de carácter descriptivo mediante la recopilación de los casos, brotes y defunciones por legionelosis, para la serie indicada, a través de las notificaciones efectuadas al Centro Nacional de Epidemiología. Resultados: se determina la implicación en el ámbito comunitario, nosocomial y el European Surveillance Scheme for Travel Associated Legionnaires’ Disease. Esta afecta al número total en todos los ámbitos y, en especial, en los brotes, casos y defunciones en los años 1997, 1998 y 2000; mientras que los mayores registros para estos eventos en la serie estudiada acontecieron en los años 2002 (62), 2001 (772) y 2000 (25), respectivamente. Conclusiones: la vigilancia epidemiológica constituye una herramienta muy valiosa para la prevención y control de la enfermedad. El análisis de las series temporales puede arrojar información relevante del comportamiento de la legionelosis y de las fuentes de desarrollo del agente inductor de la enfermedad.
Palabras clave: legionelosis, epidemiología, España.
Gea-Izquierdo E. Legionelosis asociada con viajes en España, serie 1997-2002. Arch Med (Manizales) 2017; 17(2):251-8.
Travel-associated legionellosis in Spain, 1997-2002
Summary
Objective: analyze the development of the disease in Spain during the years 1997-2002, by raw numbers, and their relationship with the European Surveillance Scheme for Travel Associated Legionnaires’ Disease. Legionellosis is a respiratory disease that can be fatal. In Spain it is considered notifiable since 1995. In 1986 The European Working Group for Legionella Infections was established and following year the European Surveillance Scheme for Travel Associated Legionnaires’ Disease. Materials and methods: descriptive study by cases, outbreaks and deaths collection (period 1997-2002) from the reports of the National Epidemiology Center. Results: community exposure, nosocomial infection and travel-acquired infection is determined. The last affects at total value in all scenes and especially outbreaks, cases and deaths in 1997, 1998 and 2000. Great records for the disease in the period occurred at 2002 (62 outbreaks), 2001 (772 cases) and 2000 (25 deaths). Conclusions: epidemiological surveillance is a valuable tool for the prevention and control of legionellosis. Time series analysis can display significant information about the evolution of disease and sources of development of biological agent.
Keywords: legionellosis, epidemiology, Spain.
Introducción
La legionelosis (Enfermedad del legionario y Fiebre de Pontiac) es una infección respiratoria aguda vinculada al medio ambiente. Su origen es la bacteria Legionella, de la que en la actualidad se han descrito 52 especies y 70 serogrupos, 25 conocidas como causantes de enfermedad [1]. Fundamentalmente es Legionella pneumophila la responsable de la mayoría de las infecciones humanas, con serogrupo 1 como el principal. La forma de transmisión más usual del microorganismo es mediante aerosolización del agua aunque se requieren más estudios en este sentido [2].
El agente fue inicialmente identificado en 1976 a raíz de un brote en Filadelfia (EEUU) [3]. Las fuentes de desarrollo de la bacteria comprenden una variedad de equipos e instalaciones relacionadas con la actividad humana, aunque tiene presencia de forma natural en medios no antrópicos [4]. La infección puede ser adquirida fundamentalmente en dos grandes ámbitos: el comunitario y hospitalario [5]. En ambos casos la enfermedad puede estar asociada a varios tipos de instalaciones y edificios, y puede presentarse en forma de brotes, casos agrupados, y casos aislados o esporádicos. Es de destacar los casos que están asociados a viajeros [6].
El sistema de vigilancia epidemiológica español se adapta a las exigencias de la Unión Europea, al garantizar la coordinación y el intercambio de la información epidemiológica en forma de diagnóstico clínico y microbiológico; la detección de situaciones epidémicas, incluso en enfermedades de baja incidencia; el uso de la información para la acción; el establecimiento de redes de médicos y laboratorios centinelas a partir de la red asistencial del Sistema Nacional de Salud y la aplicación de nuevas tecnologías de telecomunicación [7]. En particular, para la legionelosis, se realiza un control sobre los casos, brotes y defunciones, que son comunicados a la Red Nacional de Vigilancia Epidemiológica (RENAVE). El seguimiento epidemiológico de la enfermedad es fundamental para la prevención y control de la misma [8], así como para su estudio a través de la evolución temporal.
El fin de la publicación de la normativa relativa a la legionelosis en España no es otro que el de controlar la aparición de casos y brotes vinculados a instalaciones de riesgo. En los últimos años, la evolución y perfeccionamiento del Real Decreto 909/2001 [9] condujo al Real Decreto 865/2003 [10], por el que se establecieron los criterios higiénico-sanitarios para la prevención y control de la legionelosis. La implementación legislativa junto con el sistema de vigilancia epidemiológica son elementos sinérgicos que redundan en una mejor protección de la salud [11]; es por ello por lo que se presta especial interés a la confluencia del inicio de la legislación española con la serie estudiada.
El objetivo del presente trabajo es el estudio de los brotes, casos y defunciones por legionelosis acontecidos en España durante los años 1997-2002, mediante números crudos, y su relación con EWGLINET (European Surveillance Scheme for Travel Associated Legionnaires’ Disease).
Materiales y métodos
La legionelosis es una enfermedad de declaración obligatoria en España. Esta se refiere a los casos nuevos de la enfermedad aparecidos durante la semana en curso y bajo sospecha clínica, y corresponde realizarla a los médicos en ejercicio, tanto del sector público como privado. La semana es la unidad básica temporal para la declaración de los casos (terminando a las 24 horas del sábado), y para su agregación y análisis, en todos los niveles de la RENAVE. La información se remite al nivel superior el lunes de la semana siguiente, en forma de datos numéricos desagregados en sus niveles inferiores inmediatos y totalizados al nivel correspondiente. Por lo tanto, la legionelosis es una declaración numérica semanal que se acompaña de información epidemiológica en forma de datos epidemiológicos básicos.
El caso de legionelosis presenta una definición clínica específica. La notificación es de los casos confirmados que cumplan con criterios de infección reciente, realizándose mediante un conjunto mínimo de datos. Los casos se refieren, en el tiempo, a la fecha de confirmación del diagnóstico.
Un brote o situación epidémica es el incremento significativamente elevado de casos en relación a los valores esperados. Sin embargo, la simple agregación de casos de una enfermedad en un territorio y en un tiempo comprendido entre el mínimo y el máximo del período de incubación o de latencia es considerada indicativa. Igualmente se contempla como brote o situación epidémica: la aparición de la enfermedad, un problema o riesgo para la salud en una zona hasta entonces libre de ella, y la presentación de cualquier incidencia de tipo catastrófico que afecte, o pueda afectar, a la salud de una comunidad. Cuando se identifica un brote epidémico los casos diagnosticados en el brote serán, además, incluidos en la declaración de la semana de su identificación.
Los brotes, casos y defunciones que se presentan son supervisados por cada comunidad autónoma y notificados al Centro Nacional de Epidemiología (CNE; Gobierno de España, Ministerio de Economía y Competitividad) del Instituto de Salud Carlos III. La comunicación se realiza a través de la RENAVE, cuya información para los casos se presenta de forma desagregada desde 1996, mientras que en los brotes data de 1989. La RENAVE permite la recogida y el análisis de la información epidemiológica con el fin de poder identificar problemas, valorar los cambios en el tiempo y en el espacio, así como la contribución a la aplicación de medidas de control individual y colectivo de los problemas que supongan un riesgo para la salud de incidencia e interés nacional o internacional y difundir la información a sus niveles operativos competentes. Dicha red se encuentra al servicio del Sistema Nacional de Salud de España y está constituida por: el sistema básico de la vigilancia, sistemas específicos de vigilancia epidemiológica y otros sistemas de vigilancia que el Ministerio de Sanidad, Servicios Sociales e Igualdad y las Comunidades Autónomas, dentro de su ámbito competencial, de acuerdo con la normativa vigente y a través del Consejo Interterritorial del Sistema nacional de Salud, crean necesario desarrollar en función de problemas específicos o como complemento de las intervenciones sanitarias para el control de las enfermedades. El primero está integrado por la notificación obligatoria de enfermedades, la notificación de situaciones epidémicas y brotes y la información microbiológica. Los sistemas específicos se basan en sistemas de registros de casos, encuestas de seroprevalencia, sistemas centinelas y otros, que se aplican a la vigilancia epidemiológica de ciertas enfermedades. Las fuentes de información son los laboratorios de diagnóstico microbiológico, tanto clínicos como de salud pública, y los laboratorios de referencia. Los laboratorios se incorporan a la red de acuerdo con criterios operativos de representatividad poblacional y/o geográfica y capacitación técnica.
Se ha confeccionado este estudio descriptivo a través de los datos de legionelosis procedentes de la declaración individualizada de casos declarados (RENAVE), relacionado a la magnitud de la legionelosis en España. En particular, se refiere a la serie histórica 1997-2002 y su alcance en los distintos ámbitos. La descripción se complementa a las tendencias ya descritas [12] mediante frecuencias absolutas, su vinculación con EWGLINET (Red de Vigilancia para los casos de legionelosis asociada a viajes, actualmente denominada ELDSNet) [13] y de este con el ámbito comunitario y nosocomial.
La cobertura comprende a la población española, considerando como criterios de inclusión la detección de legionelosis en los años comprendidos entre 1997 y 2002 según su identificación específica y, por lo tanto, registrable como tal por el CNE. Las variables estudiadas fueron: ámbito, año, presencia de brote, caso y defunción. El estudio no presenta limitaciones relacionadas con los sesgos de selección, considerando además que la legionelosis no tiene una alta letalidad próxima al diagnóstico inicial.
España forma parte de EWGLINET. El objetivo del Grupo Europeo es la identificación precoz y notificación de los casos de legionelosis en turistas que han viajado a otros países, permitiendo una rápida investigación de las posibles fuentes de infección y la adopción de medidas de control oportunas. Igualmente, recoge información agregada de la incidencia de legionelosis en Europa.
En España es el CNE el que recibe la notificación de los casos de legionelosis en turistas y envía esta información a cada comunidad autónoma. El sistema funciona como un sistema de alerta que tiene como objetivo, a partir del intercambio rápido de información de los casos de legionelosis relacionados con viajes, la detección de casos agrupados y brotes cuyo estudio permita identificar la posible fuente común de infección y tomar las medidas de control adecuadas.
Desde 1996 algunos países comunican a los operadores turísticos, al mismo tiempo que al EWGLI (The European Working Group for Legionella Infections), los casos de legionelosis y los hoteles relacionados. Este hecho se justificó a partir de una Directiva de la Unión Europea (90/314/CEE) [14] relativa a la contratación de viajes combinados con operadores turísticos y su interpretación en el sentido de responsabilizar a estos de la salud de los turistas y, por tanto, con ser alojados en determinados establecimientos que pudieran suponer riesgo de enfermar.
Consideraciones éticas
Al tratarse de datos extraídos del Centro Nacional de Epidemiología de España, el estudio no precisa para su confección de la aprobación por parte de un comité de ética. No obstante, se garantiza el anonimato en los pacientes al tratarse únicamente de números crudos.
Resultados
En España, en el ámbito comunitario (Tabla 1), es notorio el incremento de brotes a lo largo de la serie estudiada, manteniendo prácticamente la misma dinámica en lo relativo a los casos, excepto para el año 2001. En el ámbito nosocomial (Tabla 2) no existen grandes cambios en las frecuencias absolutas de los brotes, sí en lo referente a los casos en los que se presenta un mayor valor en el año 2001. En el ámbito nosocomial las defunciones presentan valores más elevados que en el comunitario y son reflejadas en todos los años de la serie.
Tabla 1. Brotes, casos y defunciones por Legionelosis notificados a la RENAVE. (España, 1997-2002. Ámbito comunitario).
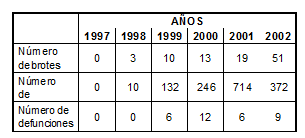
Tabla 2. Brotes, casos y defunciones por legionelosis notificados a la RENAVE. (España, 1997-2002. ámbito nosocomial).
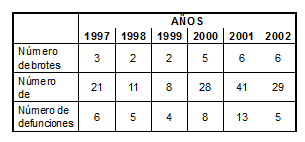
En el reporte global de brotes, casos y defunciones para la serie 1997-2002 (Tabla 3), las cifras son más altas para el ámbito comunitario, excepto en las últimas que en el nosocomial es susceptiblemente superior. Resaltar la gran cantidad de casos del ámbito comunitario, que tuvo gran parte de su fundamento en el brote ocurrido en Murcia en el año 2001. En la Tabla 4 se presenta el número de brotes, casos y defunciones por legionelosis en España para la serie estudiada y EWGLINET.
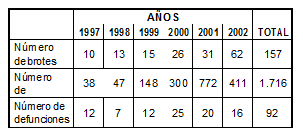
Para todos los ámbitos y EWGLINET (Tabla 5) se observa la aportación de la última sobre el número total. En especial, en los brotes, casos y defunciones en los años 1997, 1998 y 2000; mientras que los mayores registros para estos eventos en la serie estudiada acontecieron en los años 2002, 2001 y 2000, respectivamente.
Tabla 3. Brotes, casos y defunciones por legionelosis notificados a la RENAVE. (España, 1997-2002. Ámbito comunitario y nosocomial).
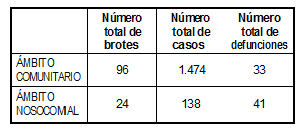
Tabla 4. Brotes, casos y defunciones por legionelosis notificados a la RENAVE. (por año y total) (España, 1997-2002. EWGLINET).
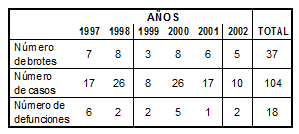
Tabla 5. Brotes, casos y defunciones por legionelosis notificados a la renave (por año y total) (España, 1997-2002. Ámbito comunitario + nosocomial + EWGLINET)
Discusión
En Europa la serie 1993-1999 presentó en el último año el mayor número de casos de legionelosis y tasa por millón de habitantes [15], con un aumento en el número de países con aportación de datos. De hecho, la incidencia de la enfermedad es muy variable en Europa. En un informe de EWGLINET las tasas correspondientes al año 1999 variaban desde 19,5 por millón de habitantes en Bélgica, 16,9 en Dinamarca o 16,7 en Holanda, a 2,2 en Noruega, 1,6 en Finlandia o 1 por millón de habitantes en Portugal. España figuraba en dicho informe con una tasa de 7,8 [12]. Si se tiene en cuenta que esta red se creó para vigilar la Legionella en relación al sector turístico, se puede suponer que los datos estaban infravalorados con respecto a la incidencia real [16,17].
En Europa el mayor número de casos es de categoría desconocida (importante objeto de estudio) con el ámbito comunitario aconteciendo en segundo lugar. Estas dos categorías son las más importantes aunque conviene resaltar que “los viajes al extranjero” [18] es igualmente muy relevante. Sin embargo, el ámbito intrahospitalario, al contrario de como se podría pensar, se encuentra a un nivel inferior.
La Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud de España, en su reunión del 29 de octubre de 1999, con el objetivo de evitar o reducir al mínimo la aparición de brotes, estimó necesario disponer de criterios técnico-sanitarios coordinados y aceptados por las autoridades sanitarias de la administración estatal, autonómica y local. Por ello se aprobó el Real Decreto 909/2001, por el que se establecieron los criterios higiénico-sanitarios para la prevención y control de la legionelosis [9].
El avance de los conocimientos científico-técnicos y la experiencia acumulada en la aplicación del citado real decreto obligó a su derogación y a aprobar una nueva norma que contemplase las innovaciones necesarias para un mayor control de la legionelosis. No obstante, se consideró necesario seguir profundizando en aquellos aspectos que dieron lugar a la proliferación de la Legionella, así como en los procedimientos posibles para su destrucción de forma fácil y eficaz, adaptando en consecuencia la normativa a los sucesivos avances que se produzcan. En este real decreto se clasificaron las instalaciones implicadas en casos o brotes de la enfermedad en función de su probabilidad de proliferación y dispersión de Legionella. Asimismo, se recogió la necesidad de conocer el régimen de funcionamiento de las instalaciones y de buscar diversas formas de ampliar su notificación, a fin de saber su ubicación en los estudios epidemiológicos de los casos y en las inspecciones ambientales. También se especificaron mayores condiciones estructurales de las instalaciones, incluyéndose tablas de parámetros indicadores de la calidad del agua y de las actuaciones a realizar según los niveles de contaminación en el caso de las torres de refrigeración y de los condensadores evaporativos, y un nuevo protocolo para los sistemas de agua climatizada con agitación constante y recirculación a través de chorros de alta velocidad.
Con el objetivo de aportar información específica para la vigilancia epidemiológica, la información microbiológica recoge datos sobre la patología infecciosa confirmada por el laboratorio, de forma tal que se detecta la circulación de los diferentes agentes etiológicos, sus características y patrones de presentación. Asimismo, se caracterizan los brotes epidémicos, identificando nuevos agentes y patologías emergentes e incorporando nuevos elementos de vigilancia, tales como resistencias bacterianas a antimicrobianos y marcadores epidemiológicos.
El análisis de la serie temporal descrita arroja diferentes situaciones en la comparación del ámbito comunitario, nosocomial y EWGLINET. Fue en el año 2001 cuando se publica la primera legislación para la prevención y control de la legionelosis en España, coincidiendo con el mayor número de casos de la serie. Debido a que los titulares de las instalaciones existentes a la entrada en vigor del real decreto debían adecuarlas a la normativa en un plazo de seis meses, no se puede hacer ninguna conjetura que relacione la aplicación del ámbito legislativo con la presentación epidemiológica. Adicionalmente, se aceptó que en caso de que dicha adecuación de las instalaciones no pudiera efectuarse en el plazo anteriormente señalado, este podría ser ampliado, previa solicitud razonada del interesado, por la autoridad sanitaria competente, que debería notificar la resolución correspondiente en el transcurso de los veinte días hábiles siguientes a la solicitud; relativizando aún más el análisis de la expresión epidemiológica.
Asimismo, se contempló que las empresas que hasta la entrada en vigor del real decreto vinieran realizando tratamientos de limpieza y desinfección de las instalaciones incluidas en el ámbito de aplicación, tendrían un plazo de un año para inscribirse en el registro oficial relativo a los establecimientos y servicios plaguicidas de su Comunidad Autónoma; lo que limita la identificación de las posibles fuentes de desarrollo de la bacteria en la aparición de casos o brotes relacionados con la enfermedad.
Es interesante prestar una mayor atención a la detección de los casos de legionelosis en turistas, tanto a los que contraen la enfermedad en España, como los casos de españoles que enferman en el extranjero. La información epidemiológica que permite identificar la posible fuente de infección es de gran importancia.
No obstante, la información de los casos notificados por el EWGLI es incompleta e insuficiente en muchas ocasiones. Es necesario mejorar este aspecto, instando al EWGLI a un mayor esfuerzo en la recogida de datos de los pacientes relacionados con su estancia en España, así como de los datos epidemiológicos [19]. Los valores de la Tabla 4 sugieren una posible reflexión comparativa entre brotes, casos, defunciones y normativa vigente en el momento [9], siendo el número total de casos y defunciones menor que el comunitario y nosocomial. Sin embargo, hay que matizar que la relación no implicaría asociación entre la aparición de brotes y la afectación de españoles que se encuentren en el territorio nacional (España). En cambio, si es de relieve la afectación de extranjeros europeos con estancia en España.
La vigilancia epidemiológica constituye una herramienta imprescindible en la prevención y control de las enfermedades [20,21]. Relativo a las respiratorias, los casos, brotes y defunciones por legionelosis son registrados en España con objeto de llevar un mejor seguimiento de la enfermedad. Adicionalmente, existe una comunicación de los españoles que resultan afectados en el extranjero y de los extranjeros que contraen la enfermedad en el país. De esta forma es posible vigilar en red los casos de legionelosis asociados a viajes al exterior para una mejor posible identificación de las fuentes de desarrollo del agente causal.
A pesar de la existencia de normativa sanitaria española frente a la legionelosis, la serie 1997-2002 muestra 157 brotes, 1716 casos y 92 defunciones en el ámbito comunitario, nososomial y EWGLINET. Esto se debe a que la primera legislación al efecto coincide prácticamente con el final de la serie y, por lo tanto, no es factible relacionar las medidas higiénico-sanitarias impuestas y los valores descritos.
Con objeto de identificar las posibles medidas adoptadas a nivel nacional y el control de la enfermedad, se estima oportuno la ampliación de la serie mencionada con la década continua, y el estudio de la evolución para los registros considerados. En alguno de ellos cabría la posibilidad de una mejora al aumentar el rigor en la comunicación de las instalaciones afectadas (p.ej. el comunitario) y, como consecuencia, una disminución del riesgo por la identificación de nuevas fuentes de origen. Igualmente, por el imperativo legislativo, se podría producir una mejora en el estado de los equipos e instalaciones de riesgo, junto con las condiciones físico-químicas y microbiológicas del agua, que redunden en la disminución de la concentración de la bacteria.
Las limitaciones de este estudio no permitirían estimar el riesgo de legionelosis y podría estar sujeto a potenciales sesgos de información.
Literatura citada
- Lam MC, Ang LW, Tan AL, James L, Goh KT. Epide- miology and control of legionellosis, Singapore. Emerg Infect Dis 2011; 17(7):1209-15.
- Den Boer JW, Euser SM, Brandsema P, Reijnen L, Bruin JP. Results from the National Legionella Outbreak Detection Program, the Netherlands, 2002-2012. Emerg Infect Dis 2015; 21(7):1167-73.
- Cunha BA, Burillo A, Bouza E. Legionnaires’ di- sease. Lancet 2016; 387(10016):376-85.
- Van Heijnsbergen E, Schalk JA, Euser SM, Brand- sema PS, den Boer JW, de Roda Husman AM. Confirmed and potential sources of Legionella reviewed. Environ Sci Technol 2015; 49(8):4797- 815.
- Phin N, Parry-Ford F, Harrison T, Stagg HR, Zhang N, Kumar K, et al. Epidemiology and clinical ma- nagement of Legionnaires’ disease. Lancet Infect Dis 2014; 14(10):1011-21.
- Erdogan H, Erdogan A, Lakamdayali H, Yilmaz A, Arslan H. Travel-associated Legionnaires’ disea- se: clinical features of 17 cases and a review of the literature. Diagn Microbiol Infect Dis 2010; 68(3):297-303.
- Real Decreto 2210/1995 de 28 de diciembre, por el que se crea la red nacional de vigilancia epi- demiológica. (Boletín Oficial del Estado, número 21, de 24-01-96).
- Maini R, Naik F, Harrison Tg, Mentasti M, Spala G, Velonakis E, et al. Travel-associated Legionnaires’ disease in residents from England and Wales travelling to Corfu, Greece, August to October 2011. Euro Surveill 2012; 17(32):20240.
- Real Decreto 909/ 2001 de 27 de julio, por el que se establecen los criterios higiénico- sanitarios para la prevención y control de la legionelosis. (Boletín Oficial del Estado, número 180, de 28-07- 01).
- Real Decreto 865/2003 de 4 de julio, por el que se establecen los criterios higiénico- sanitarios para la prevención y control de la legionelosis. (Boletín Oficial del Estado, número 171, de 18-07- 03).
- Campese C, Bitar D, Jarraud S, Maine C, Forey F, Etienne J, et al. Progress in the surveillance and control of Legionella infection in France, 1998- 2008. Int J Infect Dis 2011; 15(1):30-7.
- Gea-Izquierdo E. Prevención de la legionelosis en España, brotes epidemiológicos, casos regis- trados y mortalidad. Rev cub salud pública 2014; 40(2):274-78.
- De Jong B, Payne Hallström L, Robesyn E, Ursut D, Zucs P; ELDSNet (European Legionnaires’ Disease Surveillance Network). Travel-associated Legion- naires’ disease in Europe, 2010. Euro Surveill 2013; 18(23):20498.
- Directiva 90/314/CEE del Consejo de 13 de ju- nio de 1990, relativa a los viajes combinados, las vacaciones combinadas y los circuitos combinados. (Diario Oficial, número L 158, de 23-06-90).
- World Health Organization (WHO). Legionella and the prevention of legionellosis. Geneva: World Health Organization; 2007.
- CAPV. Brote de legionelosis en Vizcaya asociado a un club de alterne. Bol Epidemiol CAPV 2001; 10:5.
- Beauté J, Zucs P, de Jong B. Risk for travel- associated Legionnaires’ disease, Europe, 2009. Emerg Infect Dis 2012; 18(11):1811-6.
- Guyard C, Low DE. Legionellainfections and travel associated legionellosis. TravelMed Infect Dis 2011; 9(4):176-86.
- Ministerio de Sanidad y Consumo. Instituto de Salud Carlos III. Legionelosis relacionada con el turis- mo en España. Bol Epidemiol 1998; 6(3):25-8.
- Joseph CA. Legionnaires’ disease in Europe 2000- 2002. Epidemiol Infect 2004; 132:417-24.
- Gea-Izquierdo E. Legionelosis, ¿una nueva reali- dad en la República del Ecuador? Salud Uninorte 2015; 31(2):385-93.
![]()