Artículo de Revisión
Adherencia a los antidepresivos: reto terapéutico para mejores desenlaces clínicos en pacientes con depresión
Juan Ricardo Gaviria García 1, Gloria Inés Martínez Dominguez 2, Lina María Martínez Sánchez 3, Juan Pablo Ospina Sánchez 4, Andrea Urrego Vásquez 5
1 Estudiante de Medicina. Universidad Pontificia Bolivariana, Calle 78 B N 72 a 109, Medellín, Colombia. Escuela de Ciencias de la Salud, Facultad de Medicina, teléfono: +57(4) 4488388 email: juanr.gaviria@upb.edu.co
2 Magister, Universidad Pontificia Bolivariana, Calle 78 B N 72 a 109, Medellín, Colombia. Escuela de Ciencias de la Salud, Facultad de Medicina, teléfono: +57(4) 4488388 email: gloriai.martinez@upb.edu.co
3 Magister, Docente titular Universidad Pontificia Bolivariana, Calle 78 B N 72 a 109, Medellín, Colombia. Escuela de Ciencias de la Salud, Facultad de Medicina, teléfono: +57(4) 4488388 email: linam.martinez@upb.edu.co
4 Estudiante de Medicina. Universidad Pontificia Bolivariana, Calle 78 B N 72 a 109, Medellín, Colombia. Escuela de Ciencias de la Salud, Facultad de Medicina, teléfono: +57(4) 4488388 email: juanpa.ospina@upb.edu.co
5 Estudiante de Medicina. Universidad Pontificia Bolivariana, Calle 78 B N 72 a 109, Medellín, Colombia. Escuela de Ciencias de la Salud, Facultad de Medicina, teléfono: +57(4) 4488388 email: andrea.urrego@upb.edu.co Autor de contacto
Archivos de Medicina (Manizales), Volumen 17 N° 1, Enero-Junio 2017, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Gaviria García J.R.; Martínez Dominguez G.I.; Martínez Sánchez L.M.; Ospina Sánchez J.P.; Urrego Vásquez A.
Recibido para publicación: 19-10-2016 - Versión corregida: 28-03-2017 - Aprobado para publicación: 01-05-2017
Resumen
La depresión es una enfermedad psiquiátrica que se manifiesta a través de un estado de ánimo bajo y síntomas somáticos como debilidad, trastornos del sueño, entre otros. Se presenta en edades tempranas principalmente, sin embargo se ha descrito en cualquier grupo etario; esta enfermedad genera alto impacto en el entorno familiar, social y laboral de la persona. La terapia antidepresiva comprende tanto el tratamiento farmacológico como las psicoterapias, siendo ambas el pilar fundamental para la remisión de esta patología. Por lo tanto, la adherencia terapéutica, definida como el cumplimiento de las dosis y tiempos indicados del medicamento prescrito y la aceptación de los cambios en el estilo de vida, se considera un reto clínico que a pesar de ser poco estudiado, se ha visto que mejora considerablemente el control de los síntomas depresivos y evitando consecuencias como la discapacidad.
Palabras clave: cumplimiento de la medicación, antidepresivos, trastorno depresivo, guía de práctica clínica, efecto secundario.
Gaviria-García JR, Martínez-Dominguez GI, Martínez-Sánchez LM, Ospina Sánchez JP, Urrego-Vásquez A. Adherencia a los antidepresivos: reto terapéutico para mejores desenlaces clínicos en pacientes con depresión. Arch Med (Manizales) 2017; 17(1):150-9.
Antidepressant adherence: therapeutic challenge for a better clinical outcome in depressive patients
Summary
Depression is a psychiatric illness that manifests itself through a low mood and somatic symptoms such weakness, sleep disorders, among others. It occurs mainly at early ages, however it has been described at any age; this disease generates high impact in the familiar, social and work environment of the person. Antidepressant therapy includes drug therapy and psychotherapy, both being essential for the remission of this pathology. Therefore, therapeutic adherence, defined as the compliance with doses and times indicated of the prescribed medication and the acceptance of changes in lifestyle, is considered a clinical challenge that despite of being low studied, significantly improves control of depressive symptoms and avoids consequences such as disability.
Key words: medication adherence, antidepressive agents, depressive disorder, practice guideline, secondary effect.
Introducción
La depresión es un trastorno mental frecuente que se caracteriza por la presencia de tristeza, anhedonia, sentimientos de culpa o falta de autoestima, trastornos del sueño o del apetito, sensación de cansancio y pérdida de la concentración [1]. Esta condición genera consecuencias como dificultades en el desempeño laboral, escolar y la capacidad para afrontar la vida diaria; además se asocia a un mayor riesgo de muerte temprana [2]. La organización mundial de la salud (OMS) estima que para él año 2020 el trastorno depresivo mayor será la segunda causa de incapacidad en el mundo [3], por ende la adherencia a las terapias antidepresivas juega un papel fundamental, ésta se ha descrito como el cumplimiento de al menos el 80% de las dosis indicadas; la adherencia puede ser abordada desde diferentes perspectivas, como el cumplimiento del paciente con el tratamiento (horas y dosis correctas) así como el cumplimiento de las instrucciones del médico, sin embargo el concepto de instrucciones medicas es insuficiente para describir el rango de intervenciones empleadas para tratar una enfermedad crónica, puesto que la relación entre el paciente, el personal de la salud (enfermeras, fisioterapeutas, psicólogos, entre otros) y la familia, es un elemento determinante en la adherencia, y requiere del compromiso y aceptación de las intervenciones necesarias por cada una de las partes involucradas. El manejo óptimo de los trastornos depresivos y de las enfermedades crónicas además de la ayuda farmacológica, incluye la asistencia a las citas asignadas, cambios en el estilo de vida, eliminar comportamientos y tendencias nocivas, realizar actividad física y lúdica, seguir una dieta adecuada, entre otras medidas necesarias para el control adecuado de los síntomas y la calidad de vida de los pacientes [4].
Generalidades
Se estima que en el continente americano, 400 millones de personas padecen algún tipo de trastornos psiquiátricos y neurológicos [1]. La depresión produce mayor morbilidad que otras enfermedades como artritis, asma y diabetes [1]. Este trastorno generalmente comienza en edades tempranas, reduce sustancialmente el funcionamiento de las personas y tiene una prevalencia dos veces mayor en mujeres que en hombres [5].
Los pacientes con depresión inicialmente acuden a un médico general y no a un psiquiatra, esto provoca que alrededor del 50% de los casos reciban diagnósticos errados, debido a que en el primer nivel de atención, la depresión puede llegar a considerarse como una entidad única y no como la amplia gama de trastornos que de ella se desprenden [6]. Para lograr la identificación adecuada de los trastornos depresivos es necesario utilizar los criterios diagnósticos estipulados en el DSM-5 (Manual diagnóstico y estadístico de los trastornos mentales en su quinta versión) [7,8]. En este, se describen criterios diagnósticos tales como la presencia de síntomas y especificadores, que permiten clasificar y diferenciar de una manera específica dichos trastornos [8,9].
Actualmente se ha demostrado que existe una fuerte implicación por parte de la genética y los factores de riesgo ambientales en la patogénesis de los trastornos depresivos, este fenómeno es conocido con el nombre de epigenética, la cual se define como el estudio de los cambios en la expresión de los genes o en el fenotipo celular, sin que ocurran modificaciones en las pares de bases del ADN [10,11]. Sin embargo más trabajos deben desarrollarse sobre este aspecto.
Distribución en las poblaciones
Alrededor de la sexta parte de la población mundial ha tenido al menos un episodio depresivo mayor en algún momento de su vida [12]. En el continente Americano es la primera causa de discapacidad superando a la violencia y las enfermedades cardiovasculares [4]. Afecta 1 de cada 10 adultos cada año y puede presentarse a cualquier edad; generalmente comienza a los 20 años sin distinción de género, raza u ocupación [13]. Aunque recientes estudios, Sánchez et al [14] y Párraga et al [13], han mostrado que un tercio de las mujeres en algún momento de su vida pueden desarrollar un trastorno depresivo [4,13,14].
La prevalencia del trastorno depresivo mayor va desde 16,1% en los Estados Unidos (sin aparentes diferencias entre la población latina y la población caucásica viviendo en dicho país) hasta solo 4,6% en Puerto Rico, estas diferencias podrían ser debidas a factores propios de cada población, como los diferentes estresores medioambientales que operan como desencadenantes [1]. Estas marcadas diferencias en la prevalencia de los trastornos del estado de ánimo entre países y regiones hacen ver que éstos, como muchos otros problemas de salud, no se distribuyen de manera aleatoria [5]. Se ha aceptado que la depresión es un trastorno que se desarrolla en etapas tempranas como la infancia y la adolescencia con perfiles sintomáticos similares a la edad adulta, aunque se han encontrado diversidades importantes en los síntomas depresivos entre adolescentes y adultos mayores, con altos indicadores de ideación suicida entre los adolescentes y de síntomas somáticos entre los adultos mayores, generando con mayor frecuencia variaciones en la expresión de los síntomas, tipos de alteraciones de la conducta, molestias somáticas o hiperactividad, según el momento del desarrollo emocional y cognitivo (ver Tabla 1) [13,15].
En Colombia según estudios del Ministerio de la Protección Social, los trastornos del estado de ánimo a nivel general involucran 15% de la población colombiana, siendo el 17,5% de las enfermedades diagnosticadas en el sexo femenino, panorama desolador al mostrar que sólo el 14,2% de las personas con trastornos del estado de ánimo han hecho uso de los servicios de salud [16,17]. La edad de aparición de la depresión está disminuyendo, de tal forma que muchos individuos experimentaran sus primeros episodios de depresión durante la adolescencia, incrementando progresivamente con la edad [17].
Tabla 1. Manifestaciones clínicas depresión
upo de Investigación en Salud Mental - Universidad CES, Secretaria de Salud de Medellín - Grupo de Salud Mental, Consorcio de Epidemiología Psiquiátrica Harvard-OMS. Primer Estudio Poblacional de Salud Mental. Medellín, 2011- 2012. Medellín: L Vieco e Hijas Ltda; 2012.
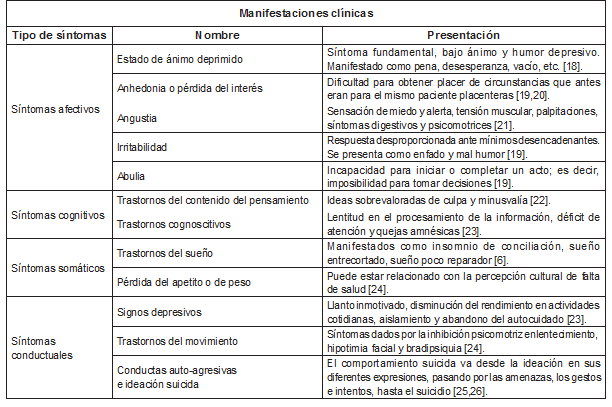
Fuente: autores
Tratamiento
Según la Guía Práctica Clínica del Sistema General de Seguridad Social en Salud de Colombia, los pacientes con un primer episodio leve de depresión, pueden ser manejados, en atención primaria, con estrategias como la psico-educación, citas médicas de seguimiento cada 15 días por 3 meses, ejercicio físico 30-45 minutos 3 veces por semana, higiene del sueño. En estas circunstancias no se recomienda usar antidepresivos ni benzodiacepinas. Los antidepresivos están indicados en trastornos moderados y graves al igual que la psicoterapia con sus respectivas indicaciones. En general el manejo es ambulatorio, pero aquellos pacientes con intento o ideación suicida, compromiso del estado general, consumo concomitante de sustancias, conductas de daño auto-infligido, entre otros, deben ser manejados hospitalariamente [27].
Entre los grupos farmacológicos usados en la terapia antidepresiva se encuentran: antidepresivos tricíclicos (amitriptilina, imipramina, clomipramina), inhibidores selectivos de re-captación de serotonina (fluoxetina, sertralina, paroxetina, escitalopram, citalopram, fluvoxamina), duales (venlafaxina, duloxetina, desvenlafaxina), inhibidores de la monoaminoxidasa (IMAO): fenelcina, tranilcipromina y moclobemida u otros (mirtazapina, trazodone, bupropion, reboxetina, agomelatina) y alternativos (hierba de San Juan) [27].
La primera línea de tratamiento farmacológico para los adultos con diagnóstico de depresión incluye Inhibidores de la recaptación de serotonina como fluoxetina o sertralina, antidepresivos triciclicos como amitriptilina, o mirtazapina. La elección del medicamento se realiza teniendo en cuenta las características del cuadro clínico del paciente y sus preferencias. Como terapia de segunda línea, en caso de que sea necesario un cambio de antidepresivo, se utiliza el antidepresivo de la primera línea que no se usó. En la tercera línea de tratamiento se encuentran: imipramina, clomipramina, paroxetina, escitalopram, citalopram, fluvoxamina, venlafaxina, duloxetina, desvenlafaxina, trazodone y bupropion [27].
Los antidepresivos tienen su efecto después de 3 semanas de tratamiento, por lo que para valorar la eficacia del tratamiento farmacológico, se debe saber si a la 3ra semana de tratamiento el paciente ha tenido alguna mejoría, en caso de que no sea así se debe ajustar la dosis o cambiar de antidepresivo. En Colombia no se recomienda la utilización de escalas para evaluar a los pacientes debido a que no existen escalas validadas para este propósito, por lo tanto el seguimiento debe ser clínico y del comportamiento del paciente con el tratamiento [27].
Por otro lado, respecto a la psicoterapia se debe tener en cuenta el tipo de gravedad del trastorno depresivo. Si es leve se recomienda hacer seguimiento y brindar psico-educación. En pacientes con trastornos moderados o graves la psicoterapia de primera línea es la terapia cognitivo-conductual que se basa en la identificación y control de los pensamientos, creencias e interpretaciones de los problemas que se relacionan con sus síntomas[28]. La terapia de segunda línea es la terapia interpersonal (TIP) individual que busca ayudar al paciente a mejorar su relación con los demás; y como tercera línea está la terapia psicodinámica breve o terapia grupal [27].
Otras terapias como la ocupacional, es recomendada en pacientes con trastornos depresivos graves, con resistencia al tratamiento o con deterioro funcional significativo; y la terapia electro convulsiva (TECAR). Esta última, consiste en la inducción de manera controlada de una convulsión tónico clónica generalizada a través de estímulos eléctricos; una de sus principales indicaciones es la depresión en sus formas melancólicas y psicóticas, también puede preferirse cuando los pacientes presentan intolerancia a medicamentos o han fracasado con varios tratamientos psiquiátricos. Respecto a efectos secundarios causados por TECAR se encuentran cefalea, mialgias, náuseas, cardiovasculares como arritmias e hipertensión sostenida[29,30].
Adherencia terapéutica
Las terapias antidepresivas al igual que el tratamiento de muchas enfermedades crónicas, requiere de una buena adherencia terapéutica para lograr los cambios esperados en la clínica del paciente. La adherencia definida como el cumplimiento por parte del paciente de las instrucciones dadas por el médico en cuanto al medicamento, cambios en el estilo de vida, asistencia a controles, entre otros, y por parte del médico tratante, a las guías ya establecidas para el manejo de dicha patología, que basadas en mayores niveles de evidencia, establecen cuáles son las mejores conductas a seguir con el paciente [31]. Niveles bajos de adherencia hacen un reto clínico, tanto para el médico como para el paciente, poder remitir los síntomas, limitar las complicaciones y evitar las recaídas, las cuales llevan a un aumento en los costos hospitalarios [32,33]. La OMS señala que en países desarrollados, la tasa de adherencia a tratamientos de larga duración es de alrededor un 50% [31]. Este dato es preocupante ya que la mitad de los pacientes que reciben una prescripción para el tratamiento de una enfermedad, están dejando de seguir las indicaciones médicas y provocando un incremento en el número de recaídas, y peor aún, un desenlace fatal [31].
En la literatura se define el término de no adherencia como un cumplimiento menor al 20% de la terapia recomendada, sin embargo la tasa de incumplimiento puede variar según la patología, y aproximadamente entre el 20-50% de los pacientes no toman sus medicaciones como están prescritas [34,35]. La OMS considera la no adherencia como un problema prioritario de salud pública debido al aumento de las tasas de hospitalizaciones y costos sanitarios [31]. Por lo tanto mejorar la adherencia terapéutica en las enfermedades crónicas, como la depresión es una estrategia para reducir los niveles de falla terapéutica de dicha enfermedad, de una manera más eficiente que la intensificación o la administración de nuevos antidepresivos [34].
La adherencia tiene tres componentes: iniciación, implementación y discontinuación. El primer componente se trata de la primera dosis del tratamiento. Aquí, se debe asegurar que los pacientes realmente inicien los tratamientos, ya que es el paso que rompe la barrera entre adherencia y no adherencia. Luego de iniciada la terapia, el segundo componente lo que busca es que el paciente continúe con la medicación tal cual como está indicada por el médico. En este proceso es donde se deben tomar mayores medidas de seguimiento, de motivación para continuar con la terapia y de ajustes en el tratamiento en caso de problemas con esta. Finalmente, el último componente determina el momento correcto para terminar la terapia y evitar la dependencia a esta. Ajustando estos tres pilares de la adherencia, se garantiza unos mejores desenlaces clínicos de los pacientes y se disminuyan las cifras de morbimortalidad y costos de la enfermedad [36].
Respecto a la depresión, se sabe que los medicamentos antidepresivos toman varias semanas para lograr su efecto y se deben consumir por lo menos 6 semanas después de la remisión de los síntomas para evitar las recurrencias [37]. Pero alrededor de un 30-70% de los pacientes que reciben tratamiento, dejan de tomar sus medicamentos en los primeros 3 meses y solo un 27,6% de los pacientes los continúan por más de 3 meses [13,38]. Si se siguen exactamente las guías preestablecidas para el manejo de los trastornos depresivos, se disminuye alrededor de un 28% los casos de depresión [39]. La no continuación por 6 meses de la terapia antidepresiva se ha asociado con un 77% de mayor riesgo de recaída o recurrencias [40].
Un estudio realizado en Chile por Jirón M et al, en el cual se tomaron 166 consumidores de antidepresivos y se les aplico una encuesta sobre factores sociodemográficos y farmacológicos, encontró que un 52,4% eran incumplidores, un 30,6% modificaron las dosis y 45,6% modificaron la duración del tratamiento [41]. Los motivos por los cuales hacían las modificaciones a las terapias eran porque referían sentirse bien, temor a los efectos adversos, falta de dinero y olvido. Esto lleva a concluir que los niveles bajos de adherencia no se deben específicamente al abandono de la terapia, en cambio, es por modificaciones a las indicaciones dadas por los médicos tratantes [41].
Por otro lado se ha identificado que las creencias personales de los pacientes sobre los trastornos depresivos y las terapias antidepresivas, tienen alta influencia en los niveles de adherencia. Esto sumado a la relación médico-paciente, la cual es un eslabón de gran importancia en la adherencia, puesto que una mala relación afecta la credibilidad del paciente en el medico y provoca que este tome sus decisiones, sobre tomar antidepresivos o no, basado en las recomendaciones proporcionadas por parientes o personas que no pertenecen al área de la salud [36,37,42].
En un estudio realizado en Estados Unidos por Rivero-Santana A et al, el cual pretendía determinar el grado de no adherencia mediante un cuestionario y monitoreo en 665 pacientes adultos con diagnóstico de trastorno depresivo mayor recurrente o crónico, organizados de manera aleatoria, a los cuales les fue administrada monoterapia o terapia combinada o terapia más placebo durante 12 semanas se encontró que los principales motivos de interrupción de la terapia eran: los efectos adversos en un 31,3% y el olvido en un 44,4%, durante las 12 semanas y que la razón para disminuir la dosis establecida eran también los efectos adversos en un 42,8% durante las 12 semanas. Por lo tanto se concluyó que con un constante monitoreo los niveles de no adherencia son bajos y que había mayor aumento en los niveles de no adherencia cuando se usaba la terapia combinada, que con la monoterapia [39].
Uno de los objetivos de las investigaciones sobre adherencia terapéutica en cualquier patología es determinar factores que influyan en ésta y que en lo posible puedan ser modificados, mediante el planteamiento de estrategias que impacten y eventualmente mejoren los niveles de adherencia, en el caso de las enfermedades mentales se utilizan test como Morisky-Green y Haynes Sackett para detectar dichos factores [43]. Actualmente se han identificado diferentes factores asociados a la adherencia terapéutica de esta patología como la raza: los pacientes afroamericanos con diagnóstico de trastorno depresivo, tienen menor probabilidad de ser adherentes a los tratamientos farmacológicos; se ha detectado que las comorbilidades relacionadas con los trastornos depresivos como el abuso de sustancias, la melancolía, la ansiedad, entre otros son elementos relevantes durante la terapia antidepresiva y posterior a este, siendo la ansiedad la comorbilidad más relacionada con bajos niveles de adherencia terapéutica debido a que la salud mental de estos pacientes se ve mucho más afectada, y esto provoca falla en la terapia, complicación de los síntomas o recurrencias de los mismos [44, 45]. También se ha demostrado que el grado de severidad de la patología tiene estrecha relación con la adherencia siendo los trastornos depresivos menos severos un poco más adherentes al tratamiento que los severos. Así mismo los episodios agudos de depresión presentan una mejor adherencia que la depresión crónica [25, 44,46]. La inclusión de las familias de los pacientes durante el tiempo de la terapia por parte del personal médico se ha asociado con mejores resultados en los niveles de adherencia, especialmente en los pacientes más adultos que sufren de trastornos depresivos, estos resultados se obtuvieron debido a que los familiares asumieron responsablemente las indicaciones proporcionadas por el personal médico brindándole a los pacientes un apoyo desde sus casas para alcanzar la remisión de los síntomas en su totalidad, así mismo los pacientes manifestaban mayor satisfacción con el tratamiento desde que sus familiares se encontraban involucrados [46].
Como se mencionó anteriormente, la relación médico-paciente es otro de los factores que influyen en la adherencia a las terapias antidepresivas, la literatura reporta casos en los que una buena y confiable relación entre el médico y el paciente mejoran de forma significativa los niveles de adherencia, aunque también se reportan casos en los que una relación médico-paciente no satisfactoria afecta notablemente los niveles de adherencia terapéutica, esto se asocia a experiencias negativas sobre el personal de la salud o las instituciones prestadoras de servicios, nivel de escolaridad, creencias religiosas y culturales y finalmente el aspecto socioeconómico del paciente, el cual en muchos de los casos va a determinar si el paciente continúa el tratamiento o suspende la terapia debido a los costos que esta conlleva [36,47,48].
Una adecuada adherencia a las terapias antidepresivas, por parte del médico tratante y el paciente resulta en la mejoría pronóstica y clínica de los síntomas de la enfermedad, disminución en las tasas de recaídas y recurrencias, permitiendo que el paciente sea autosuficiente, realice sus actividades diarias, se reintegre al área laboral y recupere su independencia económica [4]. En un estudio realizado en Antioquía en el año 2007, se demostró que los pacientes que eran atendidos en un programa interdisciplinar del municipio, para la salud mental, dirigido por el médico general, presentaban mejoría clínica a los tres meses luego de seguir adecuadamente las indicaciones y cumplir el tratamiento farmacológico [49].
El concepto de adherencia terapéutica ha venido ganando campo en los factores que aseguran unos buenos desenlaces clínicos en el tratamiento de enfermedades, especialmente las crónicas. Se sabe que a futuro, una mala adherencia conlleva a resultados negativos que incrementan las tasas de morbimortalidad, los gastos en el sistema de salud y efectos en la calidad de vida en los pacientes. Varias estrategias se han diseñado para mejorar la adherencia, entre las cuales están: información efectiva, dando instrucciones claras y pertinentes a los pacientes; comunicación asertiva, donde el médico y el paciente encuentren áreas de la salud en común que sirvan de punto de partida para discutir acerca del tratamiento; educación consistente al paciente sobre su enfermedad; entre otros [50].
Conclusión
La depresión, como cualquier enfermedad crónica, requiere de un adecuado tratamiento para la remisión de los síntomas y el control de las recaídas. Si bien es un tratamiento de larga duración, es importante asegurar altos niveles de adherencia al mismo por parte de los pacientes. Se ha identificado que factores como los efectos adversos, comorbilidades tales como la ansiedad, el uso de sustancias de abuso, la mala relación médico paciente y las creencias del paciente respecto a la enfermedad, son los que dificultan el cumplimiento de las indicaciones para un óptimo tratamiento antidepresivo, impactando en la principal causa de discapacidad en el continente Americano.
Conflictos de interés: Los autores declaran no tener ningún conflicto de interés en relación al tema estudiado.
Fuentes de financiación: Universidad Pontificia Bolivariana
Literatura citada
- Grupo de Investigación en Salud Mental - Universi- dad CES, Secretaria de Salud de Medellín - Grupo de Salud Mental, Consorcio de Epidemiología Psiquiátrica Harvard-OMS. Primer Estudio Po- blacional de Salud Mental. Medellín, 2011- 2012. Medellín: L Vieco e Hijas Ltda; 2012.
- Organización Mundial de la Salud. Plan de Acción sobre la Salud Mental 2013-2020. Ginebra: OMS; 2013.
- Ruiz LG, Colín RF, Corlay IS, Lara MC, Dueñas HJ. Trastorno Depresivo Mayor en México: La Relación entre la Intensidad de la Depresión, los Síntomas Físicos Dolorosos y la Calidad de Vida. Salud Ment 2007; 30 (2):25-32
- World Health Organization. Adherence to long- term therapies. Evidence for Action. Non com- municable diseases and mental health. Geneva: World Health Organization; 2003.
- Kessler RC, Angermeyer M, Anthony JC, DE Graaf R, Demyttenaere K, Gasquet I, et al. Lifetime pre- valence and age-of-onset distributions of mental disorders in the World Health Organization’s World Mental Health Survey Initiative. World Psychiatry 2007; 6(3):168-76.
- Rico JJ. Trastornos depresivos. En: Gonzalez A. Enfoque incial del paciente con enfermedad mental V SIMPOSIO DE RESIDENTES DE PSIQUIATRIA Dr. Augusto Gonzalez Parra. Medellín: Universidad Pontificia Bolivariana; 2015.
- American Psychiatric Association. Practice Gui- deline for the Treatment of Patients with Major Depressive Disorder. 3º ed. Washington DC: American Psychiatric Association; 2010.
- American Psychiatric Association. Manual Diag- nóstico y Estadístico de los Trastornos Menta- les. 5° ed. Washington DC: Médica Panamericana; 2013.
- Gómez C, Uribe M, Álzate M. Trastornos afectivos: Trastornos depresivos. En: Gómez C, Hernández G, Rojas A. Psiquiatría clínica. Diagnóstico y tra- tamiento en niños, adolescentes y adultos 3ª ed. Bogotá: Editorial Médica Panamericana; 2008.
- Wankerl M, Miller R, Kirschbaum C, Hennig J, Stal- der T, Alexander N. Effects of genetic and early environmental risk factors for depression on se- rotonin transporter expression and methylation profiles. Transl Psychiatry 2014; 4(6):e402.
- Lockwood LE, Su S, Youssef NA. The role of epi- genetics in depression and suicide: A platform for gene-environment interactions. Psychiatry Res 2015; 228(3):235-242.
- Tamayo J, Robert J, Muñoz R, La importancia de la deteccion y el tratamiento de los sínto- mas somáticos en pacientes latinoamericanos con depresión mayor. Rev Bras Psiquiatr 2007; 29(2):182-7.
- Párraga I, López J, del Campo JM, Villena A, Morena S, Escobar F. Seguimiento de la adherencia al tra- tamiento antidepresivo en pacientes que inician su consumo. Aten Primaria 2014; 46(7):357–366.
- Sánchez S, Juárez T, Gallegos K, Gallo JJ, Wag- ner FA, García C. Frecuencia de los síntomas depresivos entre adultos mayores de la Ciudad de México. Salud Ment 2012; 35 (1):71-77.
- Rodríguez A, Granada O. Trastornos depresivos en la infancia y adolescencia. Rev Clin Med Fam 2007; 1(6): 270-276.
- Ministerio de la Protección Social y Fundación FES Social. Estudio Nacional de Salud Mental Colom- bia 2003. Cali: C&C Gráficas Ltda; 2005.
- Posada JA, Aguilar SA, Magaña CG, Gómez LC. Prevalencia de los trastornos mentales y uso de servicios: resultados preliminares del estudio nacional de salud mental: Colombia 2003. Rev Colomb Psiquiatr 2004; 33(3):241-262.
- Figueiras MA, Amador JA, Gómez J, Del Barrio V. Psychometric Properties children’s depression Inventory in community and clinical sample. Span J Psychol 2010; 13(2):990-999.
- Deneke DE, Schultz HE, Fluent TE. Screening for Depression in the Primary Care Population. Psychiatr Clin N Am 2015; 38(1):23-43.
- Colombiana de Salud S.A. Manual de calidad. Guía clínica para el manejo de los trastornos depre- sivos. Bogotá: Colombiana de Salud SA; 2014.
- Christopher KV, Smith C. Anxiety disorders in the child and teen. Pediatr Clin N Am 2003; 50:1107– 1138.
- Álvaro JL, Garrido A, Schweiger I. Causas sociales de la depresión: una revisión crítica del modelo atributivo de la depresión. Rev Int Sociol 2010; 68(2):333-348.
- Abi Daoud MS, Dooley JM, Gordon KE. Depression in parents of children with Duchenne muscular dystrophy. Pediatr Neurol 2004; 31(1):16-19.
- Ball HA, Siribaddana SH, Kovas Y, Glozier N, Mc- Guffin P, Sumathipala A, et al. Epidemiology and symptomatology of depression in Sri Lanka: a cross-sectional population-based survey in Colombo District. J Affect Disord 2010; 123(1- 3):188-196.
- Nizama M. Suicidio. Rev Peru Epidemiol 2011; 15(2):81-5.
- Borges G, Orozco R, Benjet C, Medina ME. Sui- cidio y conducta suicida en México: retrospec- tiva y situación actual. Salud Publica Mex 2010; 52(4):292-304.
- Gaviria A, Ruíz F, Muñoz NJ, Burgos G. Guía Prác- tica Clínica detección temprana y diagnóstico del episodio depresivo y trastorno depresivo recurrente en adultos. Atención integral de los adultos con diagnóstico de episodio depresivo o trastorno depresivo recurrente. Bogotá: Ministerio de Salud y Protección Social. Colciencias. 2013.
- Vittengl JR, Clark LA, Thase ME, Jarrett RB. Lon- gitudinal social-interpersonal functioning among higher-risk responders to acute-phase cognitive therapy for recurrent major depressive disorder. J Affect Disord 2016; 199:148-156.
- Ocampo MV, Ramírez CI, Franco JG, Gómez LM, Car- dona G, Restrepo C. Características clínicas de 276 pacientes tratados con terapia electroconvulsiva en una clínica universitaria de Medellín, Colombia. Rev Colomb Psiquiatr 2012; 41(2):357-370.
- Camprodon JA, Dougherty DD, Seiner SJ, Rauch SL, Electroconvulsive Therapy and Neurosur- gery. Encyclopedia of Mental Health. 2º ed. Oxford: Academic Press; 2016.
- World Health Organization. Adherence to long- term therapies. Evidence for Action. Non com- municable diseases and mental health. Geneva: World Health Organization; 2004.
- Buus N, Johannessen H, Stage KB. Explanatory models of depression and treatment adherence to antidepressant medication: a qualitative interview study. Int J Nurs Stud 2012; 49(10):1220-1229.
- Stavropoulou C. Non-adherence to medication and doctor-patient relationship: Evidence from a Euro- pean survey. Patient Educ Couns 2011; 83(1):7–13.
- Warden D, Trivedi MH, Carmody T, Toups M, Zisook S, Lesser I, et al. Adherence to antide- pressant combinations and monotherapy for major depressive disorder: a CO-MED report of measurement-based care. J Psychiatr Pract 2014; 20(2):118–132.
- Kripalani S, Yao X, Haynes B. Interventions to en- hance medication adherence in chronic medical conditions. Arch Intern Med 2007; 167:540-550.
- Vrijens B, De Geest S, Hughes DA, Przemyslaw K, Demonceau J, Ruppar T. et al. A new taxonomy for describing and defining adherence to medi- cations. Br J Clin Pharmacol 2012; 5:691–705.
- Buus N. Adherence to anti-depressant medica- tion: a medicine-taking career. Soc Sci Med 2014; 123:105–113.
- Liu X, Tepper PG, Able SL. Adherence and persis- tence with duloxetine and hospital utilization in patients with major depressive disorder. Int Clin Psychopharmacol 2011; 26:173–180.
- Rivero A. Perestelo L, Pérez J, Serrano P, De Las Cuevas C. Sociodemographic and clinical predictors of compliance with antidepressants for depressive disorders: systematic review of observational studies. Patient Prefer Adherence 2013; 7:151–169.
- Wu CS, Shau WY, Chan HY, Lai MS. Persistence of antidepressant treatment for depressive disorder in Taiwan. Gen Hosp Psychiatry 2013; 35(3):279–285.
- Jirón M, Escobar L, Arriagada L, Orellana S, Castro Factores asociados al incumplimiento de los tratamientos con antidepresivos en Santiago, Chile. Value Health 2011; 14(5):S115-118.
- Moradveisi L, Huibers M, Renner F, Arntz A. The influence of patients’ preference/attitude towards psychotherapy and antidepressant medication on the treatment of major depressive disorder. J Behav Ther Exp Psychiatry 2014; 45(1):170–177.
- Sajatovic M, Velligan DI, Weiden PJ, Valenstein MA, Ogedegbe G. Measurement of psychiatric treatment adherence. J Psychosom Res 2010; 69(6):591–599.
- Wu CH, Erickson SR, Piette JD, Balkrishnan R. The association of race, comorbid anxiety, and anti- depressant adherence among Medicaid enrollees with major depressive disorder. Res Social Adm Pharm 2012; 8(3):193–205.
- Kales HC, Nease DE, Sirey JA, Zivin K, Kim HM, Kavanagh J, et al. Racial differences in adherence to antidepressant treatment in later life. Am J Geriatr Psychiatry 2013; 21(10):999–1009.
- Bolkan CR, Bonner LM, Campbell DG, Lanto A, Zivin K, Chaney E, et al. Family involvement, me- dication adherence, and depression outcomes among patients in veterans affairs primary care. Psychiatr Serv 2013; 64(5):472–478.
- Weck F, Rudari V, Hilling C, Hautzinger M, Heid- enreich T, Schermelleh-Engel K, et al. Relapses in recurrent depression 1 year after main- tenance cognitive-behavioral therapy: The role of therapist adherence, competence, and the therapeutic alliance. Psychiatry Res 2013; 210(1):140–145.
- Krogh J, Lorentzen AK, Subhi Y, Nordentoft M. Pre- dictors of adherence to exercise interventions in patients with clinical depression. A pooled analysis from two clinical trials. Ment Health Phys Act 2014; 7(1):50–54.
- Berbesi D, Segura A, Torres Y. Evaluación de un programa para el tratamiento de la depresión en Antioquia, Colombia, 2007. Rev Fac Nal Salud Pública 2010; 28(1):48-55.
- Silva GE, Galeano E, Correa JO. Adherencia al tratamiento. Implicaciones de la no-adherencia. Acta Med Colomb 2005; 30(4):268-273.

