Artículo de Investigación
Síndrome metabólico y colecistitis complicada en mujeres adultas
Juan de Dios Díaz Rosales1, Juan Antonio Alcocer Moreno2, Lenin Enríquez Domínguez3
1 Maestro en Ciencias de la Salud, Cirujano General adscrito al Departamento de Ciencias de la Salud – Universidad Autónoma de Ciudad Juárez / Servicio de Cirugía – Hospital General de Zona No. 35 / Instituto Mexicano del Seguro Social. Ciudad Juárez, Chih. Correo electrónico: jdedios.uacj@gmail.com
2 Cirujano General adscrito al Servicio de Cirugía – Hospital General Regional No. 66 / Instituto Mexicano del Seguro Social. Ciudad Juárez, Chih. Correo electrónico: dralcocer@live.com
3 Cirujano General adscrito al Servicio de Cirugía General – Hospital General de Zona No 6 / Instituto Mexicano del Seguro Social. Ciudad Juárez, Chih. Correo electrónico: lenin_enriquez@hotmail.com
Archivos de Medicina (Manizales), Volumen 16 N° 2, Julio-Diciembre 2016, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Díaz Rosales J.D.; Alcocer Moreno J.A.; Enríquez Domínguez L.
Díaz-Rosales JD, Alcocer-Moreno JA, Enríquez-Domínguez L. Síndrome metabólico y colecistitis complicada en mujeres adultas. Arch Med (Manizales) 16(2) 2016; 16(2):304-1.
Recibido para publicación: 03-09-2016 - Versión corregida: 15-10-2016 - Aprobado para publicación: 25-10-2016
Resumen
Objetivo: medir la prevalencia del síndrome metabólico en una muestra de pacientes con colecistitis y analizar su relación con la gravedad de la enfermedad. Materiales y métodos: estudio transversal en pacientes femeninos con colecistitis aguda. Se dividieron en dos; grupo I con pacientes con colecistitis aguda sin otra complicación y grupo II con pacientes con colecistitis aguda con complicaciones como: mucocele, empiema, coledocolitiasis, colangitis, pancreatitis biliar, necrosis y perforación. Se compararon las variables: peso, índice de masa corporal, cintura, presión arterial, niveles de glucosa y lípidos sanguíneos, proporción de pacientes con diabetes mellitus tipo 2, hipertensión arterial, dislipidemia y síndrome metabólico. Resultados: se estudiaron 204 pacientes, se encontraron 80 (39,2%) pacientes con complicaciones. Se identificaron diferencias estadísticamente significativas en las siguientes variables: circunferencia de cintura (98,9 cm vs 103,4 cm; p=0,04), proporción de pacientes con triglicéridos de riesgo (≥150 mg/dL) (41,9% vs 75%; p=0,001), y presencia de síndrome metabólico (46,8% vs 67,5%; p=0,004). Sin embargo, al realizar la regresión logística ajustada solo se encontró que los niveles de triglicéridos (≥150 mg/dL) fungían como factor de riesgo (OR 4,058, IC 95% 1,870-8,807; p=0,000) de padecer complicaciones en colecistitis aguda. Conclusiones: el síndrome metabólico no es considerado un factor de riesgo para complicaciones en colecistitis aguda, sin embargo, si los niveles de triglicéridos son ≥150 mg/dL, el riesgo de padecer complicaciones durante un cuadro agudo de colecistitis litiasica si se aumenta de manera significativa.
Palabras clave: colelitiasis, colecistitis, obesidad abdominal, hiperlipidemias, hipertrigliceridemias, enfermedades metabólicas.
Metabolic syndrome and complicated cholecystitis in adult women
Summary
Objective: observe the prevalence of metabolic syndrome in patients with cholecystitis and analyze the relation with its severity. Materials and Methods: cross-sectional study in female patients with acute cholecystitis. Divided into two groups: group I - patients with acute cholecystitis without any other complication and, group II - patients with acute cholecystitis with any complication as: mucocele, empyema, choledocolithiasis, cholangitis, biliary pancreatitis, necrosis and, perforation. Variables measured were: weight, body mass index, waist, blood pressure, blood glucose and lipids levels, type 2 diabetes, arterial hypertension, dyslipidemia, and metabolic syndrome. Results: of 204 patients studied, 80 (39,2%) patients were complicated. There were statistical differences between groups in waist (98,9 cm vs 103,4 cm; p=0,04), patients with risk tryglicerides level (≥150 mg/dL) (41,9% vs 75%; p=0,001), and presence of metabolic syndrome (46,8% vs 67,5%; p=0,004). However, when adjusted logistic regression were realized, just risk tryglicerides level (≥150 mg/dL) were found as real risk factor (OR 4,058, IC 95% 1,870-8,807; p=0,000) for complicated cholecystitis group. Conclusion: neither metabolic syndrome nor waist circumference appear as risk factors for complicated cholecystitis, however, if the patients present tryglicerides level ≥150 mg/dL, the risk for complication increases significantly.
Key words: cholecystitis, cholecystitis, abdominal obesity, hyperlipidemias, hypertriglyceridemia, metabolic diseases.
Introducción
La colecistitis es una de las enfermedades digestivas más comunes y costosas en la actualidad [1]. Tan solo en Estados Unidos se estima que 20 millones de personas de entre 20 a 74 años sufren de esta patología y para su tratamiento se realizan unas 800’000 colecistectomías al año [2]. En México es considerada como un problema de salud pública, cuya prevalencia estimada en la población general es de 14,3% [3]. Aunque la patogénesis de la colelitiasis se considera multifactorial, existen factores asociados bien establecidos como: sexo femenino, dislipidemia, índice de masa corporal (IMC) en rango de obesidad [4], dieta alta en calorías, diabetes mellitus tipo 2 (DM2), hiperinsulinismo, y síndrome metabólico (SM) [5].
El SM es una condición que en conjunto representa múltiples factores de riesgo cardiovascular como: dislipidemia, presión arterial elevada, hiperglicemia, estado protrombótico, y un estado proinflamatorio permanente. Con una prevalencia en México de 26,6% [6], el SM presenta un incremento de riesgo de padecer DM2, hígado graso no alcohólico [7] y colelitiasis [8].
Si el SM tiene asociación directa con la génesis de la colelitiasis, ¿podría jugar un papel clave en la gravedad de la colecistitis? El objetivo de este estudio es describir y analizar la prevalencia del SM en una muestra de pacientes con colecistitis y su relación con la gravedad de la enfermedad.
Materiales y métodos
Se realizó un estudio transversal, el cual incluyó pacientes femeninos adscritas al Instituto Mexicano del Seguro Social (IMSS) atendidos en el Hospital General Regional No. 66, del 1 de enero del al 31 de diciembre del 2015 en Ciudad Juárez Chihuahua.
Se incluyeron pacientes con diagnóstico de colelitiasis cuyo tratamiento fue quirúrgico (colecistectomía abierta o laparoscópica), de entre 18 a 60 años de edad. Se excluyeron aquellas pacientes con información incompleta, pacientes con cáncer de cualquier región, cirrosis de cualquier etiología y aquellas que rechazaron ser parte del estudio.
Los pacientes fueron ingresados por Urgencias con diagnóstico de colecistitis litiasica agudizada. A todos los pacientes se les realizó un ultrasonido hepatobiliar por el Servicio de Radiología quien confirmaría o refutaría el diagnóstico de sospecha. A las pacientes se les realizó una historia clínica y exploración física; se tomaron muestras sanguíneas para estudiar glucemia y perfil de lípidos. La somatometría incluyó medición de peso, talla, índice de masa corporal (IMC) circunferencia de cintura. También se documentó la presión arterial en todos los sujetos de estudio.
El peso y talla fueron medidos con bata de exploración y sin zapatos durante su hospitalización. El IMC fue calculado con la siguiente fórmula: IMC = peso (kg) / talla (m)2. Se clasificó como sigue [9]: peso normal (>18,5 a ≤ 24,9 kg/m2), sobrepeso (≥ 25 a ≤ 29,9 kg/m2) y obesidad (≥ 30 kg/m2).
La circunferencia de cintura se midió en el punto medio entre el reborde costal y la cresta iliaca en un plano horizontal y se clasifico como sigue [9]: obesidad abdominal en mujeres ≥ 88 cm.
Se tomó registro de 3 medidas de presión arterial (paciente sentado y en reposo durante 10 minutos) con un tensiómetro de mercurio / de mesa (Kenz®), con un intervalo de 1 minuto entre cada medición, se desechó la primera medida y se obtuvo el promedio de la segunda y tercera medición para tener la presión arterial en cada paciente. Se realizó diagnóstico de hipertensión arterial si se encontraba en cifras de tensión arterial sistólica ≥140 mmHg o tensión arterial diastólica de ≥90 mmHg o si el paciente se conocía con dicho diagnóstico realizado por médico y bajo tratamiento actual [10].
Las muestras sanguíneas fueron tomadas de la vena antecubital, previo ayuno de al menos 8 horas. Se tomaron: glucosa y perfil de lípidos (colesterol total y lipoproteínas de alta densidad [HDL]) y triglicéridos mediante un analizador automático biocromático (ABA-2000 Abbott Laboratories®, Irving, TX). Se realizó diagnóstico de DM2 si la glucosa plasmática en ayuno es ≥126 mg/dL o si el paciente se conocía con dicho diagnóstico [11].
Se realizó diagnóstico de SM si cumplía con tres o más de los siguientes criterios [12]: circunferencia abdominal (1) ≥ 88 cm, (2) triglicéridos ≥ 150 mg/dL, (3) HDL < 50 mg/dL, (4) presión arterial sistólica ≥ 130 mmHg o presión arterial diastólica ≥ 85 mmHg o diagnóstico previo de hipertensión arterial, (5) glucosa en ayuno ≥ 100 mg/dL o diagnóstico previo de DM2.
Se clasifico a las pacientes en dos grupos; el grupo I con pacientes con un proceso vesicular inflamatorio agudizado (colecistitis aguda) sin otra complicación; y el grupo II con pacientes un proceso vesicular inflamatorio agudizado con cualquier de las siguientes complicaciones: mucocele, empiema, coledocolitiasis, colangitis, pancreatitis biliar, necrosis y perforación.
Se realizaron cálculos de frecuencias y porcentajes para las variables medidas en escala nominal, así como promedios y desviación estándar (DE) para las variables medidas en escala numérica. Las variables medidas en escala nominal fueron analizadas mediante la prueba Chi-cuadrada, mientras que para las variables medidas en escala numérica de distribución normal se utilizó la prueba t de Student y U de Mann-Whitney para las que no mostraron distribución normal. Un resultado con valor de p ≤ 0,05 se consideró estadísticamente significativo. El análisis estadístico se realizó con el programa estadístico SPSS versión 20 (IBM SPSS Statistics for Windows. Armonk, NY).
El protocolo fue evaluado por el Comité Institucional de Bioética del IMSS y de la Universidad Autónoma de Ciudad Juárez para su revisión, aprobación y aseguramiento que durante su conducción no se ejecutara ninguna acción que atentara contra la voluntad, integridad física, mental, moral y/o emocional de los sujetos en evaluación. Todos los pacientes firmaron bajo su propia voluntad y libres de presión externas, una hoja de consentimiento informado donde se explicaron los beneficios y posibles riesgos de participar en el estudio, además de autorizar la publicación de los resultados en diversos medios (electrónicos, impresos, etc.), siempre salvaguardando sus identidades.
Resultados
Se incluyeron 204 pacientes de 315 pacientes estudiados. Se excluyeron 86 pacientes con información incompleta, 4 pacientes con pacientes con cáncer de otra región (ej., cáncer de mama), 7 pacientes con cirrosis de etiología a determinar y 14 pacientes rechazaron ser parte del estudio.
El promedio de edad del total de pacientes estudiados fue de 38 años (±10,5), mientras que el peso fue de 76,3 kg (±), la altura fue de 156,1 cm (±6), el IMC de 31,3 kg/m2 (±٦,1), la tensión arterial fue de 117/73 mmHg en promedio (±16/12), la circunferencia de cintura fue de 100,6 cm (±14,5), la glucosa fue de 102 mg/dL (±٢٦,1), los niveles de HDL fueron de 40,2 mg/dL, y los niveles de triglicéridos fueron de 173 mg/dL (±٧٩,9).
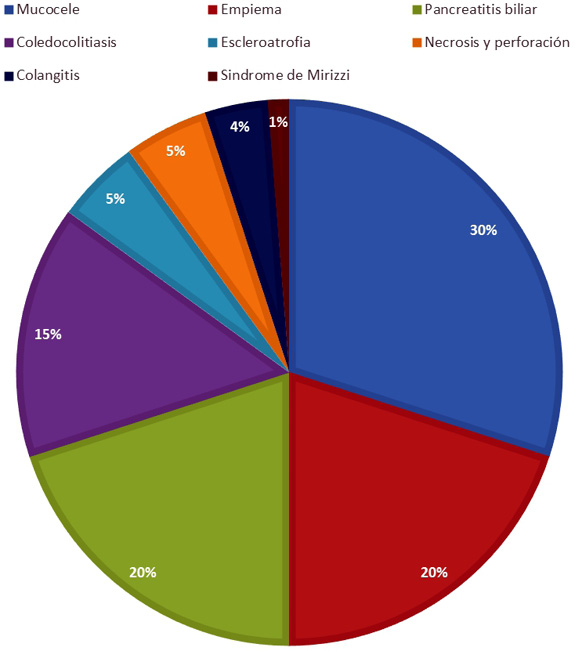
Se incluyeron 124 pacientes (60,8%) en el grupo I (grupo con colecistitis aguda sin otra complicación), mientras que se incluyeron 80 pacientes (39,2%) en el grupo II (grupo con pacientes con colecistitis complicada). Se encontraron 24 (30%) pacientes con mucocele, 16 (20%) con pancreatitis biliar, 16 (20%) con empiema, 12 (15%) con coledocolitiasis, 4 (5%) con eslceroatrofia, 4 (5%) con necrosis y perforación, 3 (4%) con colangitis y 1 (1%) síndrome de Mirizzi (Figura 1).
Figura 1. Muestra las proporciones de complicaciones en el grupo II (colecistitis complicada). Fuente: Archivo HGR No. 66 - IMSS.
En comparativa de las variables medidas en escala numérica, solo se observó diferencia estadísticamente significativa en el promedio de circunferencia de cintura (98,9 cm vs 103,3 cm; p=0,04) (Tabla1).
Tabla 1. Comparativa de variables medidas en escala numérica y el valor de p.
|
Variable |
Colecistitis aguda (n=124) |
Colecistitis complicada (n=80) |
Valor de p |
||
|
Media |
DE |
Media |
DE |
||
|
Edad (Años) |
38,5 |
10,1 |
37,3 |
11,0 |
0,42 |
|
Peso (kg) |
75,9 |
16,9 |
77,0 |
12,7 |
0,61 |
|
Altura (cm) |
156,5 |
5,9 |
155,5 |
6,3 |
0,25 |
|
IMC (kg/m2) |
30,9 |
6,6 |
31,9 |
5,2 |
0,28 |
|
Cintura (cm) |
98,9 |
14,6 |
103,3 |
14,2 |
0,04 |
|
T. sistólica (mmHg) |
117,1 |
17,0 |
118,7 |
15,9 |
0,49 |
|
T. diastólica (mmHg) |
73,4 |
12,3 |
74,7 |
11,8 |
0,49 |
|
Glucosa (mg/dL) |
101,3 |
25,5 |
104,8 |
27,0 |
0,36 |
|
HDL (mg/dL) |
41,2 |
9,8 |
38,9 |
9,8 |
0,10 |
|
Trigliceridos (mg/dL) |
166,0 |
88,2 |
184,1 |
64,1 |
0,11 |
Fuente: Archivo HGR No. 66 - IMSS
Sin embargo, cuando se compararon las proporciones de las condiciones asociadas se encontraron diferencias estadísticamente significativas en las variables: triglicéridos de riesgo (≥150 mg/dL) (41,9% vs 75%, p=0,001), y SM (≥3 criterios) (46,8% vs 67,5%, p=0,004) (cuadro 2).
Tabla 2. Comparativa de variables cualitativas y el valor de p
|
Variable |
Grupo Severidad |
Total |
Valor de p |
||
|
Colecistitis aguda (n=124) |
Colecistitis complicada (n=80) |
||||
|
HTA |
No (%) |
102 (82,3%) |
64 (80%) |
166 |
0,686 |
|
Si (%) |
22 (17,7%) |
16 (20%) |
38 |
||
|
DM2 |
No (%) |
114 (91,9%) |
72 (90%) |
186 |
0,634 |
|
Si (%) |
10 (8,1%) |
8 (10%) |
18 |
||
|
Trigliceridos de riesgo (≥150 mg/dL) |
No (%) |
72 (58,1%) |
20 (25%) |
92 |
0,001 |
|
Si (%) |
52 (41,9%) |
60 (75%) |
112 |
||
|
Sobrepeso-obesidad (IMC≥ 25.0) |
No (%) |
30 (24,2%) |
16 (20%) |
46 |
0,484 |
|
Si (%) |
94 (75,8%) |
64 (80%) |
158 |
||
|
Obesidad abdominal (≥88 cm) |
No (%) |
28 (22,6%) |
12 (15%) |
40 |
0,183 |
|
Si (%) |
96 (77,4%) |
68 (85%) |
164 |
||
|
TA de riesgo (≥130/85 mmHg) |
No (%) |
90 (72,6%) |
58 (72,5%) |
148 |
0,99 |
|
Si (%) |
34 (27,4%) |
22 (27,5%) |
56 |
||
|
Glucosa alterada (≥100 mg/dL) |
No (%) |
100 (80,6%) |
60 (75%) |
160 |
0,339 |
|
Si (%) |
24 (19,4%) |
20 (25%) |
44 |
||
|
HDL de riesgo (≤50 mg/dL) |
No (%) |
24 (19,4%) |
12 (15%) |
36 |
0,426 |
|
Si (%) |
100 (80,6%) |
68 (85%) |
168 |
||
|
SM (≥3 criterios) |
No (%) |
66 (53,2%) |
26 (32,5%) |
92 |
0,004 |
|
Si (%) |
58 (46,8%) |
54 (67,5%) |
112 |
|
|
Fuente: Archivo HGR No. 66 – IMSS
Se realizó una regresión logística ajustada a las variables que mostraron asociación en el análisis bivariado y se observa que solo los triglicéridos en niveles de riesgo (≥150 mg/dL) fueron un factor de riesgo de parecer complicaciones en colecistitis (Tabla 3).
Tabla 3. Regresión logística ajustada a las variables con asociación
|
Variable |
OR |
IC 95% |
Valor de p |
|
|
Inferior |
Superior |
|||
|
Cintura (cm) |
1,013 |
0,990 |
1,037 |
0,254 |
|
Trigliceridos de riesgo (≥150 mg/dL) |
4,058 |
1,870 |
8,807 |
0,000 |
|
SM (≥3 criterios) |
0,865 |
0,385 |
1,941 |
0,725 |
Fuente: Archivo HGR No. 66 – IMSS
Discusión
Para pacientes asintomáticos, el solo hallazgo de colelitiasis no es indicación quirúrgica y el manejo conservador es la recomendación. Sin embargo, para aquellos pacientes con sintomatología (cólico biliar) se incrementa substancialmente el riesgo de complicaciones como colecistitis, colangitis y pancreatitis entre otras, por lo que la colecistectomía es imperativa [13].
La obesidad abdominal es el factor más importante de relación entre SM y colelitiasis [5,14], incluso se ha asociado con el desarrollo de complicaciones derivadas de la colelitiasis [15] y parece ser un factor de riesgo para requerir de tratamiento quirúrgico (colecistectomía) independientemente del índice de masa corporal [16]. Sin embargo, en el presente estudio, a pesar de mostrar diferencia estadísticamente significativa en los promedios de circunferencia abdominal entre los grupos (98,9 cm vs 103,4 cm; p=0,04), no se encontró relevancia como factor de riesgo para gravedad en el análisis de regresión logística (OR 1,013, IC 95% 0,990-1,037; p=0,254). Al mismo tiempo, tampoco se encontró diferencia estadísticamente significativa en la proporción de obesidad abdominal entre los grupos (77,4% vs 85%, p=0,183).
Ambos grupos (complicados y no complicados) padecen de obesidad abdominal en proporciones similares, aunque el promedio de circunferencia abdominal es ligeramente mayor en los pacientes con colecistitis complicada, esto no genero factor de riesgo para complicación. La bilis en los pacientes obesos tiene la particularidad de ser más litogénica que en los pacientes no obesos. Lo anterior es debido a que la obesidad (especialmente la abdominal) conduce a colecistoesteatosis (infiltración grasa en la vesícula biliar), lo cual produce inflamación crónica [17], liberación constante de citoquinas y esto a su vez lleva a disfunción de la contractibilidad del órgano y estasis biliar [18].
El sobrepeso y la obesidad (obtenidos por IMC), a pesar de ser consideran factores de riesgo independientes para la génesis de colelitiasis [18], no mostraron, al menos en este estudio, ser factores de riesgo para complicación de la enfermedad. Sin embargo, se deberán realizar estudios que comparen a pacientes en normopeso vs sobrepeso/obesidad y observar si existe diferencia en las complicaciones de la colelitiasis sintomática.
Aunque no se ha encontrado relación significativa entre los niveles de triglicéridos y la génesis de la litiasis vesicular [4], los promedios de triglicéridos en ambos grupos estaban en rangos de riesgo (≥150 mg/dL) y no generaron diferencia estadísticamente significativa en la comparativa (166 mg/dL vs 184 mg/dL, p=0,11). Sin embargo, cuando se comparó la proporción de pacientes con niveles de triglicéridos ≥150 mg/dL, si se observó una diferencia estadísticamente significativa (41,9% vs 75%; p=0,001), cuyo análisis de regresión logística (OR 4,058, IC 95% 1,870-8,807; p=0,000) lo identifico como factor de riesgo para complicación. Ya se había observado qué en pacientes con pancreatitis biliar grave, los niveles de triglicéridos tienden a estar elevados más elevados que los casos leves o moderados [19].
Finalmente, se ha observado que el SM tiene una relación directa con la génesis de colelitiasis [5,14], sin embargo, en el presente estudio no se pudo comprobar su influencia en la presentación de complicaciones en cuadros de colecistitis (OR 0,865, IC95% 0,385–1,942; p=0,725).
¿Deberá considerarse a la colelitiasis como una enfermedad metabólica? Actualmente, la asociación es clara y fuerte tanto con el SM e hígado graso no alcohólico7, como con enfermedades cardiovasculares [20].
En la actualidad no existe una profilaxis para la colelitiasis, sin embargo, el tratamiento con ácido ursodesoxicolico en pacientes con SM puede disminuir la progresión de la litiasis vesicular [21]. Deberán hacerse estudios de cohorte para evaluar si la administración de ácido ursodesoxicolico en pacientes con colelitiasis sintomática afecta en la disminución de la incidencia de complicaciones. Este estudio cuenta con las siguientes limitantes: se realizó en una población derechohabiente a la Seguridad Social Mexicana, sin incluir a población abierta, se realizó en una unidad hospitalaria y no en las tres unidades hospitalarias de Seguridad Social en Ciudad Juárez.
Este estudio concluye que en la población estudiada, la presencia de SM no se considera un factor de riesgo para colelitiasis complicada, y solo los niveles de triglicéridos (≥150 mg/dL) son considerados un factor de riesgo que eleva considerablemente las posibilidades de complicar un cuadro de colecistitis.
Conflictos de interés: Los autores declaran que no tienen conflictos de interés
Fuentes de financiación: No existen fuentes externas de financiación en la realización de este estudio.
Literatura citada
1. Abraham S, Rivero HG, Erlikh IV, Griffith LF, Kondamudi VK. Surgical and nonsurgical management of gallstones. Am Fam Physician 2014; 89(10):795-802.
2. Everhart JE, Khare M, Hill M, Maurer KR. Prevalence and ethnic differences in gallbladder disease in the United States. Gastroenterology 1999; 117(3):632-639.
3. Méndez-Sánchez N, Jessurun J, Ponciano-Rodríguez G, Alonso-de-Ruiz P, Uribe M, Hernández-Avila M. Prevalence of gallstone disease in Mexico. A necropsy study. Dig Dis Sci 1993; 38(4):680-683.
4. Shabanzadeh DM, Sørensen LT, Jørgensen T. Determinants for gallstone formation - a new data cohort study and a systematic review with meta-analysis. Scand J Gastroenterol mayo 2016:In Press.
5. Lin I-C, Yang Y-W, Wu M-F,Yeh Y-H, Loiu J-C, Lin Y-L, et al. The association of metabolic syndrome and its factors with gallstone disease. BMC Fam Pract 2014; 15:138.
6. Aguilar-Salinas CA, Rojas R, Gómez-Pérez FJ, Valles V, Rios-Torres JM, Franco A, et al. Analysis of the agreement between the World Health Organization criteria and the National Cholesterol Education Program-III definition of the metabolic syndrome: results from a population-based survey. Diabetes Care 2003; 26(5):1635.
7. Díaz-Rosales J de D, Enríquez-Domínguez L, Díaz-Torres B. Factores de riesgo para hígado graso no alcohólico en pacientes con colelitiasis sintomática. Arch Med (Manizales) 2016; 16(1):98-108.
8. Grundy SM. Cholesterol gallstones: a fellow traveler with metabolic syndrome? Am J Clin Nutr 2004; 80(1):1-2.
9. Rosales RY. [Anthropometry in the diagnosis of obese patients: a review]. Nutr Hosp 2012; 27(6):1803-1809.
10. Campos-Nonato I, Hernández-Barrera L, Rojas-Martínez R, Pedroza A, Medina-García C, Barquera-Cervera S. Hipertensión arterial: prevalencia, diagnóstico oportuno, control y tendencias en adultos mexicanos. Salud Publica Mex 2013 ;55:S144-S150.
11. American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care 2012; 35(Suppl 1):S64-S71.
12. National Cholesterol Education Program (NCEP). Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA 2001; 285(19):2486-2497.
13. Wittenburg H. Hereditary liver disease: gallstones. Best Pract Res Clin Gastroenterol 2010; 24(5):747-756.
14. Méndez-Sánchez N, Chavez-Tapia NC, Motola-Kuba D, Sanchez-Lara K, Ponciano-Rodríguez G, Baptista H, et al. Metabolic syndrome as a risk factor for gallstone disease. World J Gastroenterol 2005; 11(11):1653-1657.
15. Díaz-Rosales J de D, Enríquez-Domínguez L, Alcocer-Moreno JA, Romo-Martínez JE, Díaz-Torres B. Association of central obesity and severity in cholelithiasis during cholecystectomy in adult women. World J Med Med Sci Res 2015; 3(1):4-6.
16. Tsai CJ, Leitzmann MF, Willett WC, Giovannucci EL. Central adiposity, regional fat distribution, and the risk of cholecystectomy in women. Gut 2006; 55(5):708-714.
17. Tsai CJ. Steatocholecystitis and fatty gallbladder disease. Dig Dis Sci 2009; 54(9):1857-1863.
18. Jeong SU, Lee SK. [Obesity and gallbladder diseases]. Korean J Gastroenterol 2012; 59(1):27-34.
19. Cheng L, Luo Z, Xiang K, Ren J, Huang Z, Tang L, et al. Clinical significance of serum triglyceride elevation at early stage of acute biliary pancreatitis. BMC Gastroenterol 2015;15:19.
20. Liu Y-Y, Yeh C-N, Lee H-L, Chu P-H, Jan Y-Y, Chen M-F. Laparoscopic Cholecystectomy for Gallbladder Disease in Patients with Severe Cardiovascular Disease. World J Surg 2009; 33(8):1720-1726.
21. Gaus O V, Akhmedov VA. [Dynamic of clinical, laboratory and sonographic parameters after successful litholitic therapy at patients with gallstone disease in association with metabolic syndrome]. Exp Clin Gastroenterol 2015; 7:18-23