Artículo de Revisión
Síndrome coronario agudo en el anciano: evaluación, diagnóstico y tratamiento
Alejandro Pineda Isaza 1, Fabio Mauricio Sánchez Cano 2
1 Médico cirujano residente 3er nivel especialización en medicina interna-geriatría universidad de Caldas. Grupo de investigación en geriatría y gerontología universidad de Caldas. Manizales. Caldas. Colombia. Correo e.: alejopinedaisaza@gmail.com
2 Médico especialista en medicina interna y geriatría. Docente posgrado medicina interna-geriatría universidad de Caldas. Manizales. Caldas. Colombia. Correo e.: fsanchezcano8@gmail.com
Archivos de Medicina (Manizales), Volumen 17 N° 1, Enero-Junio 2017, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Pineda Isaza A.; Sánchez Cano F.M.
Recibido para publicación: 23-05-2016 - Versión corregida: 17-03-2017 - Aprobado para publicación: 20-03-2017
Resumen
Introducción: la enfermedad coronaria, y en especial los síndromes coronarios agudos, son un grupo de entidades que generan alta mortalidad en la población anciana, que a su vez, representa un grupo poblacional importante en las diversas series epidemiológicas, caracterizándose por sus dificultades diagnósticas y terapéuticas, caracterizadas por una pobre cantidad de estudios y una baja representatividad en los ensayos clínicos, generando grandes dudas en la práctica clínica diaria. Objetivo: describir los aspectos más actualizados y relevantes en síndrome coronario agudo en el anciano, haciendo énfasis en el proceso diagnóstico y sus variaciones, y las consideraciones terapéuticas basadas en la última evidencia científica disponible. Metodología: se realizó una revisión sistemática de la literatura sobre síndrome coronario agudo en el anciano publicado en los últimos 20 años, desde 1996 hasta 2016, en las bases de datos PubMed, y Embase durante los meses de diciembre de 2015 y enero de 2016. Se incluyeron artículos en idioma inglés y español. La exclusión de los estudios se hizo con base a la evaluación de los resúmenes. Conclusión: los ancianos son un grupo poblacional altamente heterogéneo, presentando múltiples cambios fisiológicos carviovasculares, generando grandes variaciones en la clínica del síndrome coronario agudo. Su representación en los diferentes ensayos clínicos sigue siendo pobre, lo que dificulta la toma de decisiones en la práctica clínica. Se requieren más estudios para precisar el manejo más óptimo en el anciano.
Palabras clave: síndrome coronario agudo, anciano, infarto agudo de miocardio.
Pineda-Isaza A, Sánchez-Cano FM. Síndrome coronario agudo en el anciano: evaluación, diagnóstico y tratamiento. Arch Med (Manizales) 2017; 17(1):131-41
Acute coronary syndrome in the elderly: assessment, diagnosis and treatment
Summary
Introduction: the coronary diseases, especially the acute coronary syndromes, gather a group of entities that lead to high mortality rates among older patients, who represent a very important population in epidemiological terms, given their characteristic diagnostic and therapeutic difficulties, which can be explained by the poor amount of studies and a low representation at clinical trials, thus generating great doubts in daily clinical practice. Objective: to describe the most updated and relevant aspects in acute coronary syndrome in the old patient, emphasizing in the diagnostic process and its variations, and therapeutic considerations based on last available scientific evidence. Methodology: a systematic review of literature about acute coronary syndrome in the old patient published in last 20 years, from 1996 to 2016 was performed, in data bases Pubmed and Embase during December 2015 and January 2016. Articles in English and Spanish were included. The studies were excluded based on abstracts assessment. Conclusion: the old patients represent a very highly heterogeneous group which presents multiple physiological cardiovascular changes, generating important variations in symptomatology of acute coronary syndrome. Their representation among different clinical trials remains being poor, which turns very difficult making decisions in clinical practice. More studies are required in order to achieve the most optimal management in the old patient.
Keywords: acute coronary syndromes, elderly, acute myocardial infarction
Introducción
A lo largo del último siglo, los avances en materia médica, han permitido un importante cambio en la distribución demográfica de la población, produciendo un aumento de la expectativa de vida, asociado a una mejoría significativa en los sistemas de atención en salud, que se han asociado a un incremento en las tasas de diagnóstico adecuado y oportuno de las enfermedades, entre ellas la enfermedad coronaria, y especialmente, los síndromes coronarios agudos (SCA), que exponen una importante causa de morbilidad y mortalidad en pacientes mayores de 65 años [1]. Si bien, la incidencia y prevalencia de los SCA, en población mayor de 65 años va en aumento y además representa un porcentaje importante en las distintas series epidemiológicas, la característica más importante es la baja representatividad de este grupo poblacional en los estudios encaminados a mejorar las estrategias diagnósticas y terapéuticas. [2]
En los ancianos, la presentación clínica suele ser atípica, dependiendo del tipo de SCA que se presente, siendo el más común el infarto agudo de miocardio sin elevación del ST (IAMSEST) y la angina inestable (AI), además de la carga de comorbilidad, que además de generar cambios en los patrones clínicos, produce un aumento importante de la mortalidad de forma independiente. [1]
Debido a la baja representatividad en los ensayos clínicos y la escasa cantidad de ensayos propiamente dirigidos a discernir acerca del manejo óptimo de los SCA en el anciano, siguen existiendo múltiples dudas acerca de cuál es la mejor estrategia terapéutica en esta población. Además, la evolución del cuadro y el pronóstico, que permiten definir las estrategias terapéuticas más acordes, varía dependiendo del grupo etario al que se pertenece, siendo diferente en pacientes entre 65 y 74 años, y aquellos mayores de 75 años.
El objetivo de este artículo es revisar la evidencia respecto al SCA en el anciano, haciendo énfasis en las manifestaciones clínicas, diagnóstico, pronóstico y tratamiento.
Metodología
Se realizó una búsqueda exhaustiva de literatura especializada sobre síndrome coronario agudo en el anciano publicado en los últimos 20 años, desde 1996 hasta 2016, durante los meses de diciembre de 2015 a enero de 2016, en las bases de datos pubmed y embase, empleando las siguientes palabras de búsqueda: acute coronary syndromes, elderly, acute myocardial infarction, coronary disease. Se incluyeron artículos en idioma inglés y español. La exclusión de los estudios se hizo con base a la evaluación de los resúmenes. Como criterio de inclusión se incorporaron artículos que mostraran una clara evaluación de los síndromes coronarios agudos en el anciano. Se excluyeron aquellos artículos que se trataran de trabajos duplicados y aquellos que no tuvieron como objetivo de estudio población anciana. Se obtuvieron inicialmente un total de 46 artículos para revisión completa, de los cuales se incluyeron finalmente 38 artículos para la elaboración del texto. La información fue analizada críticamente y presentada en concordancia con la evidencia científica.
Figura 1. Flujograma de las fases de la revisión. Fuente: autores.
Cambios vasculares con el envejecimiento
El envejecimiento normal se asocia a una reducción de la distensibilidad de las arterias centrales debida a diversas alteraciones relacionadas con la edad en los componentes estructurales de la arteria. Los cambios relacionados con la edad incluyen dilatación luminal, engrosamiento medio e intimal, rigidez vascular y disfunción endotelial, siendo los dos últimos, cambios que se desarrollan en ausencia de aterosclerosis. [3] La rigidez vascular esta mediada principalmente por el aumento en las fibras de colágeno a nivel de los vasos, potenciada por los productos avanzados de la glicación de proteínas, produciendo menor recambio y degradación del colágeno, llevando a una menor distensibilidad y elasticidad vascular. La disfunción endotelial se manifiesta por la disminución en los niveles de óxido nítrico, disminuyendo la vasodilatación potenciada por el endotelio, y generando un aumento en el riesgo de oclusión vascular crítica. La pared arterial se remodela con el envejecimiento y esto genera un aumento dramático en la sensibilidad a los diferentes factores, tanto endógenos como exógenos, que pueden llevar a aterosclerosis, y finalmente, al desarrollo de enfermedad arterial coronaria, que tiene un origen multifactorial, y puede estar influenciada por factores genéticos y condiciones comórbidas como la diabetes, así como los determinantes ambientales y de estilo de vida, como la dieta, el tabaquismo y el ejercicio físico. La principal causa de muerte en el anciano es la enfermedad arterial coronaria y la aterosclerosis es la principal causa, estudios de autopsia demuestran una prevalencia de al menos 70% en mayores de 70 años. [4]
Diagnóstico
Manifestaciones clínicas
Las manifestaciones clínicas del SCA en el anciano tienden a diferir de aquellas presentes en individuos más jóvenes, y suelen llamarse como atípicas debido a que distan de aquellas descritas clásicamente, lo que lleva a que aproximadamente el 0.4 al 10% de los pacientes con SCA sean dados de alta tempranamente de los servicios de urgencias (Tabla 1). Dentro de las características clínicas, es importante resaltar que la disnea es la característica que con mayor frecuencia se presenta en los ancianos, principalmente en aquellos mayores de 85 años. Cuando el dolor está presente suele tener características diferentes, tanto en localización, muchas veces relatada como epigastralgia más que dolor retroesternal, como carácter, que suele ser urente más que opresivo, y frecuentemente se acompaña de sensación de fatiga y mareo. Dentro de las características neurológicas se puede presentar delirium como manifestación usual, predominantemente en pacientes con factores precipitantes como inmovilidad previa, deterioro cognitivo o alta carga de comorbilidad. [5] En el estudio Worcester sobre infarto agudo de miocardio (IAM) realizado en una cohorte de más de 2000 personas en una comunidad de los estados unidos, se evidenció una prevalencia global de dolor precordial del 63% para todos los grupos de edad y género, pero una prevalencia de dolor precordial mucho menor en pacientes mayores de 75 años, siendo apenas del 56.3% en hombres y 45.5% en mujeres. [6]
Estas diferencias en la presentación clínica del SCA en los pacientes ancianos tienen múltiples hipótesis que tratan de explicar estas variaciones. La mayor frecuencia de disnea como síntoma cardinal se ha explicado por medio de varios modelos teóricos, como el aumento transitorio en la presión de llenado ventricular izquierda que llevaría a un aumento de la presión del lecho vascular pulmonar, o la mayor prevalencia de disfunción diastólica aguda, ambas asociadas a cambios de aumento de resistencia en el lecho vascular pulmonar ligado al proceso de envejecimiento y la mayor prevalencia de patología estructural pulmonar. Los cambios en el patrón de presentación del dolor se relacionan con los cambios en la percepción del dolor en los ancianos, producidos por mayores niveles de opioides endógenos, aumento de la sensibilidad de los receptores de opioides, cambios en el funcionamiento del sistema autónomo, y neuropatía sensitiva, estas dos últimas características más asociadas a comorbilidades como la diabetes, más que al proceso de envejecimiento per se. [7]
Tabla 1. Características clínicas que incrementan la probabilidad de IAM
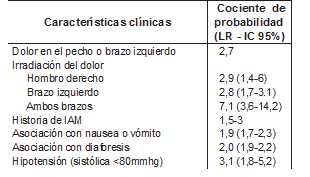
Adaptado de Kelly B. Evaluation of the Elderly Patient with Acute Chest Pain. Clin Geriatr Med 2007; 23(2):327-349
Electrocardiograma
En pacientes ancianos el electrocardiograma puede mostrar cambios de base que pueden generar factores de confusión al momento de evaluar un posible SCA. Existe una alta prevalencia de bloqueo de rama izquierda y alteraciones en la morfología del segmento ST y onda T en este grupo de pacientes, que generan importantes dudas diagnósticas llevando a un sobre diagnóstico y posterior realización de pruebas diagnósticas, muchas veces innecesarias, aumentando los costos en salud. [7] Es importante recalcar que cambios como depresión previa del segmento ST, alteraciones de la onda T, bloqueo completo de rama izquierda, defecto de conducción intraventricular y bloqueo atrioventricular de segundo grado de tipo II se asocian con una mayor incidencia de nuevos eventos coronarios en pacientes ancianos. Las arritmias ventriculares complejas detectadas por ECG ambulatorios de 24 horas aumentan significativamente la incidencia de nuevos eventos coronarios hasta 2,4 veces. [38]
Los pacientes ancianos con SCA son más propensos a tener hallazgos inespecíficos en el ECG comparados con pacientes más jóvenes. Es menos probable que se presenten con elevación del segmento ST (31,4% frente a 50.1%) y más probabilidades de presentar bloqueo de rama izquierda (8% versus 0,6%). Los pacientes ancianos son más propensos a tener arritmias y evidencia de IAM previo, los cuales conducen a ECG no diagnósticos con mayor frecuencia, en presencia de IAM. La comparación con un ECG anterior es crucial. [8]
Biomarcadores
El biomarcador más utilizado actualmente para el diagnóstico de IAM es la medición de troponinas, cuya elevación está incluida dentro de la definición universal del infarto dada por la OMS. Sin embargo existen múltiples condiciones, agudas y crónica, que pueden generar una falsa elevación de estos biomarcadores, generando un número importante de falsos positivos y un aumento en el diagnóstico de IAM; entre ellos están patologías como la falla cardíaca, enfermedad renal crónica avanzada, miocarditis, pericaditis, entre otras. [9] Recientemente, nuevos métodos de medición de troponina, denominados troponinas ultrasensibles, han mostrado resultados prometedores al mejorar la precisión diagnóstica y reducir los tiempos para lograr una adecuada curva de elevación de troponinas. Reiter y cols evidenciaron en un ensayo clínico aleatorizado multicéntrico, donde se incluyeron 1098 pacientes con síntomas sugestivos de IAM, 36% mayores de 70 años, comparando ensayo de troponina ultrasensible versus ensayo estándar, evidenciando un mejor rendimiento diagnóstico y mejor discriminación de aquellos pacientes con sin IAM, con un resultado de área bajo la curva para el ensayo ultrasenible de 0,95 [10]
Por lo tanto, la detección de un verdadero y significativo aumento de troponinas medido en serie es de importancia crítica para establecer correctamente el diagnóstico de IAM y discriminar causas agudas isquémicas u otros, de causas crónicas de aumento de las troponinas. [7]
Tratamiento
El manejo del síndrome coronario agudo tiene muchos desafíos en los pacientes de edad muy avanzada, que suelen acudir de forma más tardía, presentan síntomas atípicos, y son una cohorte más heterogénea que los pacientes más jóvenes. Estos pacientes también son más propensos a tener enfermedades concomitantes, deterioro cognitivo, fragilidad física, polifarmacia, y enfermedad coronaria más compleja, con una mayor carga isquémica. [11]
Por otra parte, el aumento de edad no implica solamente más años, sino también un cambio en las características globales de la población con SCA. Los 2 únicos estudios prospectivos que evalúan las estrategias de tratamiento en pacientes ancianos utilizaron el punto de corte de mayores de 75 años, evidenciando características como el aumento de la proporción de mujeres en el estudio, aproximadamente 50% con un promedio de edad de 80 años, más de 70% de pacientes hipertensos, más de 30% diabéticos, 20% con tasa de filtración glomerular menor de 60ml/min, y mayor carga de comorbilidad como fibrilación auricular, ataque cerebrovascular y enfermedad arterial periférica. [12]
Es importante destacar que los ancianos son un grupo poblacional subrepresentado en los diferentes estudios encaminados a definir las mejores aproximaciones terapéuticas en pacientes con SCA. Esto genera un importante retraso en la toma de decisiones clínicas, empeorando el pronóstico y aumentando la mortalidad de estos pacientes.
Manejo inicial
Las metas iniciales de manejo van encaminadas a disminuir el trabajo cardíaco y aumentar la oxigenación miocárdica. Es importante resaltar que las medidas iniciales de manejo como oxigeno suplementario, morfina y nitratos, carecen de evidencia para su recomendación, son ampliamente recomendadas en las diferentes guías de práctica clínica y se recomienda su utilización a menos que existan contraindicaciones. [13] La terapia con oxígeno se recomienda en pacientes con hipoxemia (SaO2 <90%) La ventilación no invasiva se puede utilizar en los casos más graves, como aquellos que se presentan con edema pulmonar cardiogénico. [14] El sulfato de morfina es el analgésico de elección debido a sus propiedades vasodilatadoras, lo que puede ayudar a reducir la frecuencia cardíaca y la demanda miocárdica de oxígeno, además de sus propiedades para aliviar el dolor. [15] La nitroglicerina tiene efectos vasodilatadores periféricos y coronarios y trabaja para reducir la isquemia mediante la dilatación de las arterias coronarias y el aumento de la entrega de oxígeno del miocardio, al tiempo que disminuye la demanda de oxígeno miocárdica. [16]
Terapia de reperfusión
Dado que los pacientes de edad avanzada son los que tienen mayor riesgo, tienen el mayor potencial para beneficiarse de un tratamiento invasivo. Sin embargo, entre mayor es el riesgo, más conservador es el enfoque médico en la práctica clínica, especialmente en los ancianos. En gran medida, esto se debe al mayor riesgo de complicaciones asociadas con los procedimientos más invasivos, especialmente las complicaciones hemorrágicas, que impulsa a muchos clínicos a retener el tratamiento en estos pacientes. El objetivo principal en el IAM-CEST es la rápida, temprana, sostenida y completa recanalización de la arteria relacionada con el IAM. La reperfusión se puede lograr con la terapia fibrinolítica o por medio de la intervención coronaria percutánea (ICP) [17]
Fibrinólisis
La terapia fibrinolítica en los ancianos se basa en el análisis de subgrupos de los estudios aleatorizados, meta-análisis y registros clínicos. Los datos son particularmente escasos en pacientes mayores de 80 años y más, en los que el mayor riesgo relacionado con el infarto se asocia con un mayor riesgo de sangrado con el tratamiento fibrinolítico. [17] Los pacientes ancianos están insuficientemente representadas en los ensayos clínicos sobre fibrinolíticos a causa de inclusiones explícitas de edad, además de la ausencia de criterios de inclusión. Para los pacientes hasta la edad de 75 años, la mayoría de los ensayos mostraron que la terapia fibrinolítica está asociada con una ventaja de supervivencia similar o mayor que la observada en pacientes más jóvenes con IAM. En los pacientes de más edad, las pruebas relativas a la relación riesgo/beneficio del tratamiento con trombolisis no está bien establecida, porque el riesgo de complicaciones relacionadas, en particular hemorragia intracerebral, aumenta con la edad y su eficacia puede disminuir [7]
Actualmente existen pocos datos recientes sobre terapia fibrinolítica en ancianos. El meta análisis sobre terapia fibrinolítica publicado en 1994 evaluó 150.000 pacientes sometidos a tratamiento fibrinolítico en comparación con placebo. El beneficio absoluto en la supervivencia de los pacientes mayores de 75 años de edad ha sido cuestionado por algún tiempo. El análisis de este grupo de pacientes tratados dentro de las 24 horas de aparición de los síntomas mostró poca mejoría y ningún beneficio estadísticamente significativo. [18,19] Sin embargo, un análisis posterior de este estudio en 3.300 pacientes mayores de 75 años, con estrictos criterios de elegibilidad para trombólisis, mostró 18 vidas salvadas por cada 1000 pacientes tratados en el grupo fibrinolítico en comparación con placebo. [20] En un estudio observacional de 2003, se compararon pacientes con infarto agudo de miocardio con elevación del ST (IAMCEST) mayores de 75 años que recibieron fibrinolíticos o no recibieron terapia de reperfusión. La mortalidad por todas las causas a 14 días y 1 año fue de 21.1% y 31.4% en pacientes que fueron llevados a fibrinolisis, en comparación con el grupo de pacientes sin terapia de reperfusión en quienes la mortalidad fue de 24.1% y 41.8% respectivamente. [21]
La terapia trombolítica es beneficiosa en el tratamiento del STEMI en pacientes menores de 75 años. De los datos disponibles, no se puede concluir si el tratamiento trombolítico es beneficioso o nocivo en pacientes con IAM de más de 75 años. [38]
Intervención coronaria percutánea
La ICP se ha convertido en la estrategia de reperfusión más eficaz y segura en pacientes de edad avanzada con IAM, siendo una estrategia bastante atractiva debido a que ofrece la ventaja de mayores tasas de reperfusión y disminuye la incidencia de efectos adversos mayores, como la presencia de hemorragia intracraneana o sangrado gastrointestinal. El estudio TRIANA comparó la eficacia y seguridad de la terapia fibrinolitica versus ICP en pacientes ancianos con IAMCEST. Este estudio mostró una tendencia a la reducción en la variable principal compuesta de muerte, re-infarto o ataque cerebrovascular (ACV) discapacitante a 30 días con ICP (18,9% vs 25,4%; OR= 0,69; IC 95% 0,38-1,23). La incidencia de cada uno de los componentes del objetivo primario fue direccionalmente inferior con ICP. [22]
En 2009, se realizó un estudio observacional unicéntrico que evaluó los resultados de mortalidad a 30 días y 1 año en pacientes octogenarios con IAMCEST tratados con ICP. Este estudio demostró una mortalidad global a 30 días del 21% y a 1 año del 28%. La tasa de mortalidad al año fue mayor que la de los pacientes de 60 a 79 años de edad (12,8%). Debido a las preocupaciones con respecto a la metodología de este estudio, no hay suficiente evidencia presentada para apoyar o desalentar el uso de la ICP en pacientes ancianos con IAMCEST. [23] Un reciente meta-análisis que incluyó 6.298 pacientes que se sometieron a ICP e implante de stent, incluidos en la base de datos DESERT confirmó que, a pesar de la mayor tasa esperada de muerte a largo plazo de seguimiento en los ancianos en comparación a los pacientes más jóvenes (HR: 2.17;IC 95%, 1,97-2,39, p <0,0001), no se observó ningún efecto de la edad sobre el riesgo de re-IAM, trombosis del stent y revascularización del vaso diana. [24] El estudio AFTER EIGHTY de reciente publicación evidencia que pacientes mayores de 80 años con cuadro de angina inestable o IAMSEST se benefician de ser llevados a estrategias invasivas de forma temprana (HR: 0,53; IC 95%, 0,41-0,69, p <0,0001), sin diferencias significagivas en cuanto a reacciones adversas cardiovasculares mayores [25]
Finalmente, la evidencia de la literatura indica resultados más favorables con ICP en los ancianos. En general, la ICP es la terapia de reperfusión preferida en los pacientes con mayor estratificación de riesgo, sobre todo para aquellos con disfunción ventricular izquierda y shock. ICP y fibrinólisis proporcionan resultados similares cuando se inicia en las primeras tres horas de dolor, siendo mejor la ICP después de seis horas, e incluso puede aportar algún beneficio dentro de las 12 horas de dolor. La ICP es el método de reperfusión de elección y el tiempo puerta-balón recomendado es de menos de 90 minutos. En pacientes que se presentan en las tres primeras horas de aparición de los síntomas, se recomienda un tiempo puerta-balón-puerta-aguja de menos de 60 minutos. [26]
Terapia antitrombótica
El tratamiento antitrombótico es el pilar del manejo del SCA, tanto en los pacientes llevados a terapia invasiva como en aquellos tratados de forma conservadora. El uso de agentes anticoagulantes y antiplaquetarios en pacientes ancianos requiere una cuidadosa adaptación de la dosificación y evaluación prudente del riesgo de hemorragia. Un número de variables fisiopatológicas y farmacológicas afecta el metabolismo de los fármacos de una manera diferente en los ancianos en comparación con pacientes más jóvenes. [27]
Antiagregación
Algunos cambios relacionados con el envejecimiento generan alteraciones en el balance hemostático, aumentando los fenómenos procoagulantes, como el aumento de la activación plaquetaria, mayor estasis vascular y mayor tasa de lesión endotelial, lo que inclina la balanza hacia un mayor riesgo trombótico, que debe ser equiparado con el riesgo de sangrado aumentado en los ancianos. [28]
Aspirina
La Aspirina ha sido considerada como un pilar en el manejo del SCA en pacientes en todos los rangos de edad. En ancianos, las guías de práctica clínica actuales recomiendan su uso a dosis de 165 a 325mg de carga, seguida de 81 a 325 mg de mantenimiento. [29] En diversos estudios se ha evidenciado la reducción de la mortalidad por causas cardiovasculares en aproximadamente un 22% y beneficios de supervivencia a 6 meses en estudios observacionales, asociándose a una disminución en la mortalidad en aproximadamente 8,4% [30,31] El estudio CURRENT-OASIS 7 evaluó pacientes con SCA sometidos a ICP que recibieron una dosis alta o una dosis estándar de clopidogrel en combinación con dosis altas (300 a 325 mg/día) o dosis bajas (75 a 100 mg/día) de aspirina. No se observaron diferencias entre los grupos de dosis altas y bajas de aspirina en cuanto a eficacia en la prevención de muerte por causas cardiovasculares o sangrado mayor. [32]
Clopidogrel, prasugrel, ticagrelor
El uso de medicamentos antagonistas del receptos plaquetario P2Y12 ha sido ampliamente estudiado, y son recomendados por las guías actuales de manejo de SCA en ancianos. El clopidogrel es el primer medicamento de este grupo aprobado para uso en pacientes con SCA, principalmente aquellos que van a ser llevados a ICP, requiriendo su continuación por al menos 1 año. El estudio CURE mostró que la combinación de clopidogrel y aspirina se asoció con una reducción relativa del riesgo (RRR) del 20% en la variable combinada (muerte por causas cardiovasculares, IAM no mortal o ACV) y aumento del 38% de hemorragia mayor a un año frente a la aspirina sola en 12.562 pacientes con un edad media de 64,2 ± 11,3 años. Sin embargo en pacientes mayores de 65 años se evidenció una ligera menor RRR (13,1% vs 26,8% en pacientes más jóvenes) [33]
El estudio TRITON-TIMI 38 comparó la combinación de aspirina y clopidogrel frente a aspirina y prasugrel en pacientes con SCA con o sin elevación del segmento ST que fueron llevados a ICP. Se observó una reducción del objetivo primario en los pacientes asignados al azar a prasugrel, pero con mayores tasas de hemorragia mayor, sobre todo en pacientes mayores de 75 años, con antecedentes de ACV previo o ataque isquémico transitorio, y bajo peso corporal. No hubo un beneficio clínico neto en los ancianos y, por tanto, este medicamento generalmente se debe evitar en este grupo etario, o al menos, reservado a un subconjunto de pacientes de alto riesgo, como diabéticos u otro tipo de pacientes de muy alto riesgo. [34]
El estudio PLATO evaluó el uso de ticagrelor. En pacientes menores de 75 años de edad, el ticagrelor mostró ser significativamente más efectivo que clopidogrel en la reducción del resultado compuesto de tiempo hasta el primer IAM, ACV o muerte por causa cardiovascular, pero esto no fue estadísticamente significativo en pacientes mayores de 75 años de edad. El ensayo PLATO no mostró evidencia de aumento del riesgo de hemorragia mayor en diferentes grupos de edad. [35]
Anticoagulación
Existe poca evidencia que evalúe el uso de heparina no fraccionada, heparina de bajo peso molecular, inhibidores directos de la trombina e inhibidores directos del factor Xa en pacientes ancianos en el contexto de SCA. Las guías de práctica clínica indican el uso temprano de terapia anticoagulante paranteral adicionada a la terapia antiagregante, con la salvedad del uso de fondaparinux como terapia única en ICP, debiendo siempre ser acompañado de heparina no fraccionada, por el alto riesgo de trombosis del stent. El estudio ATOLL comparó enoxaparina intravenosa con heparina no fraccionada en pacientes con IAMCEST agudo sometidos a ICP para determinar la incidencia de la variable combinada de muerte, complicaciones del IAM, falla de reperfusión o sangrado mayor. El estudio encontró que la enoxaparina había reducido significativamente los resultados clínicos isquémicos sin diferencias en el sangrado. En el subgrupo de pacientes de 75 años de edad o más, el objetivo primario ocurrió en 38% de los pacientes después de la anticoagulación con enoxaparina versus 48% con heparina no fraccionada. [36] El ensayo TIMI IIb demostró que la enoxaparina, en comparación con la heparina no fraccionada, redujó mortalidad por cualquier causa, IAM recurrente y revascularización urgente sin aumento de hemorragia mayor en pacientes con angina inestable/IAMSEST. Se observó un aumento significativo de hemorragia menor. La edad media de los pacientes examinados en el TIMI IIb fue de 65 a 66 años. [37]
A pesar de la falta de evidencia en pacientes ancianos, y teniendo en cuenta el ajuste renal y por edad que debe realizarse, la enoxaparina sigue siendo la mejor opción.
Conclusiones
A pesar de ser un grupo poblacional con una alta incidencia de SCA, los ancianos siguen siendo subrepresentados en los diversos estudios encaminados a determinar las mejores estrategias diagnósticas y terapéuticas de esta enfermedad. Gran cantidad de los datos han sido extractados de análisis de subgrupos posteriores, permitiendo la determinación de las mejores estrategias en los ancianos. Es importante resaltar la baja calidad de múltiples estudios que se han enfocado en la problemática precisa de este grupo poblacional, aunque recientemente han surgido nuevos datos provenientes de estudios con buena calidad metodológica que permiten tomar mejores determinaciones en el campo terapéutico, especialmente en pacientes mayores de 75 años. La elección entre fibrinólisis e ICP está determinada por la presencia o ausencia de shock cardiogénico, el tiempo de presentación, y la carga de comorbilidad, que a menudo inclinan la balanza hacia la realización de ICP en los ancianos. La seguridad y eficacia de la reperfusión, específicamente la terapia fibrinolítica, en los muy ancianos (≥ 85 años de edad) son cuestiones que requieren una mayor investigación.
Conflictos de interés: Declaro no tener ningún conflicto de interés.
Fuentes de financiación: El presente estudio fue financiado en su totalidad por los autores. No hubo fuentes externas de financiación.
Literatura citada
- Kyriakides ZS, Kourouklis S, Kontaras K. Acute coronary syndromes in the elderly. Drugs Ag- ing 2007; 24(11):901-912.
- Franken M, Nussbacher A, Liberman A, Wajngarten M. ST Elevation Myocardial Infarction in the el- derly. JGC 2012; 9(2):108-114.
- Maruyama Y. Aging and arterial-cardiac interac- tions in the elderly. Int J Cardiol 2012; 155(1):14-19.
- Jackson C, Wenger N. Enfermedad cardiovascu- lar en el anciano. Rev Esp Cardiol 2011; 64(8):697- 712.
- Kelly B. Evaluation of the Elderly Patient with Acute Chest Pain. Clin Geriatr Med 2007; 23(2):327-349.
- Milner K, Vaccarino V, Arnold A, Funk M, Goldberg R. Gender and age differences in chief complaints of acute myocardial infarction (Worcester Heart Attack Study). Am J Cardiol 2004; 93(5):606–608.
- Carro A, Kaski J. Myocardial Infarction in the El- derly. Aging Dis 2011; 2(2):116–137.
- Boucher JM, Racine N, Thanh TH, Rahme E, Bro- phy J, LeLorier J, et al. Age-related differences in in-hospital mortality and the use of thrombolytic therapy for acute myocardial infarction. CMAJ 2001; 164(9):1285–1290.
- Jeremias A, Gibson C. Narrative Review: Alternati- ve Causes for Elevated Cardiac Troponin Levels when Acute Coronary Syndromes Are Excluded. Ann Intern Med 2005; 142(9):786-791.
- Reiter M, Twerenbold R, Reichlin T, Haaf P, Peter F, Meissner J, et al. Early diagnosis of acute myo- cardial infarction in the elderly using more sen- sitive cardiac troponin assays. Eur Heart J 2011; 32(11):1379-1389.
- Jaguszewski M, Ghadri JR, Diekmann J, Bataiosu RD, Hellermann JP, Sarcon A, et al. Acute coronary syndromes in octogenarians referred for invasive evaluation: treatment profile and outcomes. Clin Res Cardiol 2015; 104(1):51-58.
- Savonitto S, Morici N, De Servi S. Treatment of Acute Coronary Syndromes in the Elderly and in Patients With Comorbidities. Rev Esp Cardiol 2014; 67(7):564-573.Jokhadar M, Wenger NK. Review of the treatment of acute coronary syndrome in elderly patients. Clin Interv Aging 2009; 4:435-444.
- Amsterdam EA, Wenger NK, Brindis RG, Casey DE Jr, Ganiats TG, Holmes DR Jr, et al. 2014 AHA/ACC guideline for the management of patients with non–ST-elevation acute coronary syndromes. Circulation 2014; 130:344-426.
- Gupta R, Kaufman S. Cardiovascular emergencies in the elderly. Emerg Med Clin North Am 2006; 24:339-370.
- O’Gara PT, Kushner FG, Ascheim DD, Casey DE, Chung MK, Lemos JA, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol 2013; 61:78-140.
- Franken M, Nussbacher A, Liberman A. ST Eleva- tion Myocardial Infarction in the elderly. J Geriatr Cardiol 2012; 9(2):108–114.
- Appleby P, Baigent C, Collins R, Flather M, Parish S, Peto R, et al. Indications for fibrinolytic therapy in suspected acute myocardial infarction: collabora- tive overview of early mortality and major morbid- ity results from all randomised trials of more than 1000 patients. Lancet 1994; 343:311-322.
- Theimam DR, Coresh J, Schulman SP, Gerstenblith G, Oetgen WJ, Powe NR. Lack of benefit for intra- venous thrombolysis in patients with myocardial infarction who are older than 75 years. Circulation 2000; 101:2239-2246. White H. Thrombolytic therapy in the elderly.Lancet 2000; 356:2028-2030.
- Stenestrand U, Wallentin L. Fibrinolytic therapy in patients 75 years and older with ST-segment-ele- vation myocardial infarction. Arch Intern Med 2003; 163:965-971.
- Bueno H, Betriu A, Heras M, Alonso JJ, Cequier A, García EJ, et al. Primary angioplasty vs. fibri- nolysis in very old patients with acute myocardial infarction: randomized trial and pooled analysis with previous studies. Eur Heart J 2011; 32:51-60.
- Claessen BE, Kikkert WJ, Engstrom AE, Hoebers LP, Damman P, Vis MM, et al. Primary percuta- neous coronary intervention for ST elevation myocardial infarction in octogenarians: trends and outcomes. Heart 2010; 96:843-847.
- De Luca G, Dirksen MT, Spaulding CS, Kelbæk H, Schalij M, Thuesen L, et al. Impact of age on long-term outcome after primary angioplasty with bare-metal or drug-eluting stent (from the DES- ERT Cooperation). Am J Cardiol 2013; 112:181-186.
- Tegn N, Abdelnoor M, Aaberge L, Endresen K, Smith P, Aakhus S, et al. Invasive versus conservative strategy in patients aged 80 years or older with non-ST-elevation myocardial infarction or unstable angina pectoris (After Eighty study): an open-label randomised controlled trial. Lan- cet 2016; 387:1057-1065.
- Nicolau JC, Lemos PA, Wajngarten M, Giraldez RR, Serrano C, Eulógio E, et al. The role of invasive therapies in elderly patients with acute myocar- dial infarction. Clinics 2009; 64:553-560.
- Capodanno D, Angiolillo DJ. Antithrombotic therapy in the elderly. J Am Coll Cardiol 2010; 56:1683– 1692.
- Franchini M. Hemostasis and aging. Crit Rev Oncol Hematol 2006; 60:144-151.
- Alexander KP, Newby LK, Cannon CP, Armstrong PW, Gibler WB, Rich MW, et al. Acute coronary care in the elderly, part I: non-ST-segment-ele- vation acute coronary syndromes: a scientific statement for healthcare professionals from the American Heart Association Council on Clinical Cardiology: in collaboration with the Society of Geriatric Cardiology. Circulation 2007; 115:2549-2569.
- Antithrombotic Trialists’ Collaboration. Collaborative metaanalysis of randomised trials of antiplate- let therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002; 324:71-86.
- Krumholz HM, Radford MJ, Ellerbeck EF, Hennen J, Meehan TP, Petrillo M, et al. Aspirin for secondary prevention after acute myocardial infarction in the elderly: prescribed use and outcomes. Ann Intern Med 1996; 124:292-298.
- Mehta SR, Bassand JP, Chrolavicius S, Diaz R, Eike- lboom JW, Fox KA, et al. Dose comparisons of clopidogrel and aspirin in acute coronary syn- dromes. N Engl J Med 2010; 363:930-942.
- Yusuf S, Zhao F, Mehta SR, Chrolavicius S, Tognoni G, Fox KK. Effects of clopidogrel in addition to as- pirin in patients with acute coronary syndromes without STsegment elevation. N Engl J Med 2001; 345:494-502.
- Wiviott SD, Braunwald E, McCabe CH, Montalescot G, Ruzyllo W, Gottlieb S, et al. Prasugrel versus clopidogrel in patients with acute coronary syn- dromes. N Engl J Med 2007; 357:2001-2015.
- Wallentin L, Becker RC, Budaj A, Cannon CP, Eman- uelsson H, Held C, et al. Ticagrelor versus clopido- grel in patients with acute coronary syndromes. N Engl J Med 2009; 361:1045-1057.
- Collet JP, Huber K, Cohen M, Zeymer U, Gold- stein P, Pollack CJr, et al. A direct comparison of intravenous enoxaparin with unfractionated heparin in primary percutaneous coronary inter- vention (from the ATOLL trial). Am J Cardiol 2013; 112:1367-1372.
- Antman EM, McCabe CH, Gurfinkel EP, McCabe C, Rush J, Premmereur J, et al. Enoxaparin pre- vents death and cardiac ischemic events in un- stable angina/non q-wave myocardial infarction. Circulation 1999; 100:1593-1601.
- Aronow WS, Ahn C, Mercando A, Epstein S, Kronzon.
- Prevalence and association of ventricular tachy- cardia and complex ventricular arrhythmias with new coronary events in older men and women with and without cardiovascular disease. J Ge- rontol A Biol Sci Med Sci 2002; 57:178-180.
