Artículo de Revisión
Terapia de restricción del lado sano como opción de manejo de personas con secuelas de enfermedad cerebrovascular
Leidy Tatiana Ordoñez Mora 1, Lizeth Johana Delgado Serna 2, Yuli Esmeralda Gutiérrez Muñoz 3, Mónica Yamile Pinzón Bernal 4, Julialba Castellanos Ruiz 5
1 Fisioterapeuta especialista en neurorehabilitación candidata a magister en neurorehabilitación, Fisioterapeuta Centro de Neurorehabilitación Surgir, Contratista Secretaria del Deporte y la Recreación Cali; Correo: tatiana.ormora@gmail.com
2 Fisioterapeuta especialista en neurorehabilitación candidata a magister en neurorehabilitación, fisioterapeuta clínica Nuestra. Correo: johana084@hotmail.com
3 Fisioterapeuta especialista en neurorehabilitación candidata a magister en neurorehabilitación, fisioterapeuta Asusalud. Correo: yuli_gutierrezm@hotmail.com
4 Fisioterapeuta especialista y magister en neurorehabilitación, coordinadora de especialización y maestría en neurorehabilitación Universidad Autónoma de Manizales. Correo: myamile@autonoma.edu.co
5 Fisioterapeuta especialista en educación sexual y en intervención fisioterapéutica en ortopedia y traumatología magister en educación y desarrollo humano, docente investigador Universidad Autónoma de Manizales. Correo: jcastellanos@autonoma.edu.co
Archivos de Medicina (Manizales), Volumen 17 N° 1, Enero-Junio 2017, ISSN versión impresa 1657-320X, ISSN versión en línea 2339-3874. Ordoñez Mora L.T.; Delgado Serna L.J.; Gutiérrez Muñoz Y.E.; Pinzón Bernal M.Y.; Castellanos Ruiz J.
Recibido para publicación: 15-04-2016 - Versión corregida: 18-04-2017 - Aprobado para publicación: 17-05-2017
Resumen
La terapia de restricción del lado sano se considera una de las alternativas actuales en neurorehabilitación, en esta se realiza un bloqueo del lado no afectado, propiciando así el desarrollo de habilidades en el lado hemipléjico, a partir de la práctica de actividades sucesivas y tareas adaptadas. Objetivo: determinar los efectos a nivel de función de la mano espástica en adultos con hemiplejia a partir de un proceso de revisión de literatura contenida en diferentes bases de datos. Métodos: se realizó una búsqueda de literatura en diferentes bases de datos como Pubmed, PeDro, OtSeeker, Scient Direct, usando como término de búsqueda “stroke” and “constraint induced movement therapy; se recopiló la información que tratara acerca de la técnica y su aplicación en personas hemipléjicas adultas. Conclusiones: la literatura revisada muestra que la terapia de restricción del lado sano genera múltiples beneficios en cuanto a función del brazo y de mano específicamente, para la función motora de miembro superior (agarres, alcances) y por ende en independencia funcional. Se recomienda la aplicación de los protocolos más difundidos en población latinoamericana al igual que establecer costo efectividad y la adopción de esta estrategia en planes de intervención clínicos.
Palabras clave: accidente cerebro vascular, hemiplejía, mano, espasticidad muscular, rehabilitación.
Ordoñez-Mora LT, Delgado-Serna LJ, Gutiérrez-Muñoz YE, Pinzón-Bernal MY, Castellanos-Ruiz J. Terapia de restricción del lado sano como opción de manejo de personas con secuelas de enfermedad cerebrovascular. Arch Med (Manizales) 2017; 17(1):173-84
Constraint induced movement therapy in people with stroke
Summary
Constraint induced movement therapy is considered a current alternatives in neurorehabilitation, in this is a lock on the unaffected side, facilitating the development of skills in the hemiplegic side, from the practice of successive task and shaping. Objective: the effects at the level of hand function in adults with spastic hemiplegia from a process of review of the literature contained in different databases. Methods: we performed a literature search in different databases such as Pubmed, PeDro, OtSeeker, Scient Direct, using as a search term “stroke” and “constraint induced movement therapy; the information was collected which will deal about the technique and its application in patients hemiplegics adults. Conclusions: the reviewed literature shows that the therapy of restriction of the healthy side generates multiple benefits in terms of arm function and specifically, to the motor function of upper limb (grips, scope), and therefore in functional independence. It is recommended that the implementation of the most widespread protocols in Latin American population as well as to establish cost-effectiveness and the adoption of this strategy in clinical intervention plans.
Keywords: stroke, hemiplegia, hand, muscle spasticity, rehabilitation.
Introducción
Los Accidentes Cerebrovasculares (ACV) o Enfermedad Cerebro Vascular (ECV) según la Organización Mundial de la Salud son definidos como “el rápido desarrollo de signos focales (o globales) de compromiso de la función cerebral, con síntomas de 24 horas o más, o que lleven a la muerte sin otra causa que el origen vascular” [1] cuya deficiencia motora está caracterizada por compromiso del hemicuerpo contralateral al lugar de la lesión, que se puede acompañar de alteraciones sensitivas, cognitivas, perceptuales y del lenguaje. El ECV ha ocupado históricamente un lugar importante con el agravante de sus devastadoras consecuencias a nivel funcional, [2] por ejemplo, en Estados Unidos existe un perfil de prevalencia entre 1200 por cada 100 mil habitantes y una incidencia de 200 por cada 100 mil habitantes cada año, con un aproximado de 550 mil nuevos casos cada año, basados en estimativos de raza blanca. [3,4]
En Colombia, los reportes reflejan una prevalencia de Enfermedad cerebrovascular del 19,9%, siendo mayor en mujeres; [5] ocupando esta condición de salud, el cuarto lugar a nivel nacional, con mayor prevalencia en la zona de los Santanderes, Antioquia y Bogotá y en relación con la prevalencia de discapacidad, la cifra arrojada es del 1,2%. [6]
La mano por tanto, presenta complicaciones importantes después del ECV, debido a su estructura compleja en movilidad, organización neuromuscular y capacidad de expresión,[7] funciones que después de un evento cerebrovascular o cerebral adquirido se ven francamente afectadas, especialmente por debilidad muscular, la disminución del rango de movilidad y la acción incoordinada; aspectos que intervienen negativamente en procesos como el agarre y la manipulación, que pueden estar relacionados con déficit general del control postural, anomalías en el control motor anticipatorio durante la sedestación, la transferencia, la marcha y otros síntomas negativos que aparecen después de la lesión.[8] Lo anterior, se asocia con disminución del reclutamiento de unidades motoras que se traduce en lentitud para ejecutar actividades debido a la falta de potencia, fuerza, sincronización y velocidad en la contracción muscular.[9]
En estudios realizados por Copenhague Stroke study, Jorgensen et al, [10] encontraron que del 32% de personas con ECV el 37% tenían hemiparesia, de las cuales el 13%, no mostraban avances en la recuperación de la función de la mano, lo que limitó retornar a la vida normal y al cumplimiento de sus funciones. Así mismo, el estudio realizado por Hiraoka, [11] mostro que solo el 5% de las personas con hemiparesia tenía recuperación funcional adecuada debido a los recursos limitados en la rehabilitación. Siguiendo esa línea, personas con una hemiparesia no vuelven a recuperar la función de la mano, mientras que solo el 14% logran una recuperación funcional. [12]
Investigaciones realizadas por Uswatte y Taub et al, [13] tanto en primates como en humanos, muestran que después del ECV hay mayor dificultad para la realización de movimientos a través del proceso de recuperación espontánea. Gauthier y Taub encontraron además que existe una directa correlación entre el compromiso motor y sensitivo de la mano con relación a la ubicación de la lesión y a la cronicidad de ésta. [14]
Las teorías actuales sobre la adquisición de habilidades motoras enfatizan en la resolución de los problemas del aprendizaje, donde los procesos cognitivos juegan un papel crítico en el desarrollo de conductas motoras. Es así, como la terapia por restricción del lado sano puede presentarse como una opción de tratamiento para ser incluida en el proceso de Neurorehabilitación funcional de mano espástica en personas con hemiplejia posterior a un ECV.
Esta terapia consiste en la restricción del lado sano o menos comprometido, la cual se originó a partir de la investigación en neurociencias en primates llevadas a cabo por Taub et al, [15] “Cuando una sola extremidad anterior se desaferenta en un mono, el animal no hace uso de la misma en la situación libre. Sin embargo, ellos encontraron que los monos pueden ser inducidos a utilizar la extremidad desaferentada mediante la restricción de movimiento de la extremidad intacta durante varios días. Una extremidad inútil se convierte así en una extremidad capaz de realizar un amplio movimiento”. [15] La propuesta actual de Neurorehabilitación para promover la función de la extremidad superior de la persona con hemiplejia, debe partir desde los enfoques de aprendizaje motor, a través de estrategias de entrenamiento en tareas concretas y realizando funciones específicas con práctica y repetición constante, el principio básico de esta modalidad interventiva busca trabajar directamente sobre la modificación subyacente de los mecanismos neurales. Por lo tanto, es necesario describir las principales aplicaciones de la terapia por restricción del lado sano para el mejoramiento de la función de la mano espástica del adulto con hemiplejía.
Materiales y métodos
Se realizó una revisión de literatura, que permitió mostrar la información disponible acerca de la terapia por restricción de lado sano para el manejo de mano espástica; las búsquedas se llevaron a cabo en Medline, LILACS, PeDro, OTSeeker, artículos en texto completo en las diferentes bibliotecas virtuales (Hinari, Embase, ProQuest, Ebsco, ScienceDirect), los términos de búsqueda usados fueron “stroke”, “hand”, “upper limb”, introducidos como términos MeSH y el término “constraint induced movement therapy” se introdujo de forma libre por no ser aun un descriptor médico, usando diferentes combinaciones con los operadores boleanos “AND” y “OR”. Se limitó la búsqueda únicamente a personas adultas después de los 18 años y no se generó restricción por fecha de publicación o idioma. Por el tipo de revisión se incluyeron los artículos dónde cada una de las autoras determinaba la relevancia en la temática presentada con el fin de documentar la técnica, a partir de una matriz de rastro de información en Excel.
Resultados
Definición y reseña histórica
La terapia por restricción del lado sano o CIMT según sus siglas en inglés Constraint induced movement therapy, se utiliza para denominar un conjunto de modalidades de tratamiento, cuya característica común es desfavorecer el uso del miembro superior no afectado o menos afectado, combinándolo con entrenamiento intensivo del miembro parético,[16] que implica una práctica de tareas de orientación funcional promoviendo el uso de la extremidad superior parética, junto con la restricción de la extremidad superior menos afectada. [17] Se basa en dos principios fundamentales: el uso forzado del miembro superior afectado al restringir el miembro superior sano, con un cabestrillo o una férula de mano, durante las secciones de ejercicios dedicados o actividades cotidianas habituales (90% de las horas de vigilia). Y por otra parte, la práctica masiva (de varias horas de ejercicio) del brazo afectado a través de un método de “shaping” o práctica de tareas adaptadas, la cual, se aborda en pequeños pasos hasta aumentar progresivamente su dificultad. El participante se ve recompensado con la aprobación entusiasta de mejora, pero nunca se culpa o se castiga si fracasa. [18]
Las investigaciones realizadas al final de la década de 1970 y principios de la de 1980 el Dr. Taub, enunció la teoría del desuso aprendido (learned non-used); la cual se basó en experimentos realizados con monos [15] provocándoles un daño neurológico que daba lugar a una paresia de las extremidades superiores, Taub et al, suprimieron quirúrgicamente la sensación somática en una sola extremidad anterior de un mono usando rizotomía dorsal (desaferenciación), [19] por ende se considera que produce una diasquisis en la zona de la lesión[20] y posterior a esto, ocurre una respuesta protectiva en la extremidad que ha sufrido el proceso lesional, [15] la cual no es usada libremente por los monos en las actividades habituales a pesar de tener intactas las raíces relacionadas con la función motora, producto de la pérdida de la retroalimentación sensorial. [21] Esta “no utilización” se asume como un comportamiento adquirido aprendido durante el período de shock medular y como consecuencia de su origen, podría ser revertido por medidas de comportamiento, tales como, la restricción de la extremidad sana.[18] En 1980 Taub informó, que a pesar de que los movimientos no eran normales, eran amplios y eficaces y los autores consideraron que la intervención proporcionaba una rehabilitación sustancial de movimiento. [22,23]
En 1981 Ostendorf y Wolf [23] demostraron la primera aplicación de este enfoque para los seres humanos en un estudio piloto el cual se realizó en una sola persona, se aplicó el uso forzado de la extremidad parética durante 18 meses, evidenciándose mejoría para la realización de diferentes actividades de la vida diaria, lo cual llevo a la posterior aplicación en un estudio más amplio realizado en personas con ECV crónicas y lesiones cerebrales traumáticas. Taub continuó este trabajo, añadiendo 6 horas e implementando el tratamiento durante 14 días los cuales fueron supervisados, cuatro personas fueron sometidos a restricción del miembro superior no afectado, y cinco sujetos fueron asignados al grupo de comparación. La restricción se efectuaba el 90% de las horas de vigilia y sólo se retiraba durante las actividades como ducharse, ir al baño, siestas y actividades en las que podría verse comprometido equilibrio; como resultado relevante se encontró que el grupo sometido al tratamiento, presento una mejoría en el desempeño funcional de las actividades evaluadas. [24]
Bases neurofisiológicas de la terapia por restricción del lado sano
La CIMT ha sido repetidamente asociada con cambios plásticos cerebrales (tanto funcionales como estructurales), Laible et al, [25] demostraron que con el uso del miembro parético aumenta la activación de la corteza somatosensorial P=<0,03 y otras estructuras relacionadas con las salidas motoras del cerebro ipsilesional o contralesional, [16] además de la inducción del flujo sanguíneo de la arteria cerebral media [26].
Se ha demostrado que determinados movimientos inducen un cambio a nivel cortical a corto plazo, producidos por la aplicación de la técnica para recuperación de la función motora facilitando o inhibiendo la ejecución de procesos. [27] Además, es capaz de producir cambios en la organización de funciones cerebrales, a través de procesos neuroplásticos, por tanto, el aprovechamiento de la aplicación de esta modalidad terapéutica promete el desarrollo de nuevos tratamientos en el campo de la rehabilitación.[16] En este sentido, se hace mención a la neuroplasticidad, conceptualizándola como los ajustes anatomo-funcionales que se hacen con la finalidad de retornar a la recuperación funcional haciendo uso de otros sectores que no han tenido una función establecida previamente o que han permanecido silentes.[28,29] Estos cambios se producen días después de producida una lesión cerebral, modulados a su vez por estrategias (farmacológicas, físicas y cognitivas) un proceso de recuperación que se ve mediado por el sustrato con el que cuente el individuo y por los factores contextuales. [30]
Aplicaciones en enfermedad cerebrovascular
El proceso de instauración de esta modalidad terapéutica estará en dependencia de la aplicabilidad y generación de resultados a las personas sometidas al proceso; en ese sentido, Liepert encontró como resultado relevante un aumento del tamaño de la zona del abductor pollicis brevis, sugiriendo por un aumento de la excitabilidad de la red neuronal en el hemisferio lesionado de las personas con ECV crónica, [31] en áreas corticales como la corteza motora primaria, la corteza dorsal pre - motora y área motora suplementaria. [32]
Igualmente, se ha descrito que su aplicación genera mejoría funcional, la cual, se acompaña de reorganización cortical y Neuroplasticidad del sistema nervioso central (SNC). [18] Los resultados de numerosos estudios [33,34] han ayudado a dilucidar la nueva apreciación de la recuperación neurológica, tanto en el alcance de ésta y en la capacidad de mejorar más allá de las fases subagudas después de la enfermedad cerebrovascular. Por consiguiente, de los procesos de intervención, se debe considerar la relevancia del comportamiento de los cambios en la información sensorial para estimular cambios plásticos. Además, los investigadores mostraron que la producción de nuevas neuronas, que es la forma más radical de la plasticidad, puede inducirse con esta intervención y se lleva a cabo incluso en el cerebro adulto. [35]
En estudios realizados por Seputtitada [36], Winstein [37], koyama [38], Azab M [39], Myint JM [40], Singh, [41] han reportado efectos significativos P= <0,05 a nivel de función motora para la extremidad superior parética, además de efectos beneficiosos para la rehabilitación funcional de la mano, mejoría de la fuerza de las extremidades superiores, al igual que el estado general de las actividades de la vida diaria se puede además usar la prescripción como terapia en el hogar en la rehabilitación del ECV. Entre los efectos significativos sobre función motora aportados se encuentra un meta - análisis, cuyas mediciones de la función motora del brazo mostró resultados positivos inmediatos, posterior a la aplicación del tratamiento en las personas con ECV, un efecto moderado sobre la actividad motora del brazo inmediatamente después del tratamiento, en 3-6 meses de seguimiento y una gran heterogeneidad entre los estudios en el ámbito de la actividad motora del brazo. [42]
En las personas después del ECV, en su fase inicial, la parálisis que se produce una hipotonicidad generalizada o un bajo tono, y posteriormente, comienza la recuperación de algunos movimientos con patrones sinérgicos marcados por la espasticidad. Algunos autores como Feys, HM; Weerdt, WJ [43] manifiestan que los patrones que predominan son en miembro inferior un patrón extensor y en miembro superior un patrón flexor, en ese sentido la rehabilitación debe buscar como objetivo generar resultados que permitan la recuperación funcional de las personas que han sufrido la lesión y esta a su vez debe permitir la incorporación a actividades de la vida diaria. En cuanto a los pronósticos se presenta mayor limitación en la recuperación de miembro superior en ocasiones motivada por la misma espasticidad, las retracciones y el dolor lo que conlleva al uso constante de la extremidad superior sana y que se denomina “aprendizaje del no uso”: aquí el individuo hace un desuso de la extremidad afectada usando en todas sus actividades el lado no afectado.
Protocolo y descripción del modelo
Los principios que se establecen en la terapia por restricción del lado sano son: a. la restricción del brazo no afectado, b. tratamiento intensivo (6-8 horas por día) y c. la aplicación de los principios de la terapia comportamental y práctica de tareas adaptadas [13] Implicando la restricción de la extremidad superior no afectada (por ejemplo, durante el 90% de las horas que la persona está despierta por día durante 2 semanas), obligando al uso de la extremidad superior afectada (por ejemplo, 6 h / d en 10 días de entrenamiento), de forma repetitiva y con transferencias en las actividades. [44]
Taub describió, que para la extremidad superior, la terapia consiste en la inducción de uso de la extremidad más afectada a un objetivo de 90 por ciento de las horas de vigilia mediante el empleo de uno de varios métodos para limitar o reducir el uso por 2 o 3 semanas. El entrenamiento se realiza de una forma reiterativa, el cual, se lleva a cabo, diariamente, durante 6 horas, intercalada con 1 hora de descanso, para cada uno de los días de semana, durante el período de 2 o 3 semanas. Para el miembro inferior, se utiliza un enfoque algo diferente que no implica restricción de la extremidad menos afectada, pero no incluye práctica masiva de las actividades de los miembros inferiores funcionales. [15]
La práctica de tareas repetitivas se realiza en conjunto a la práctica de tareas adaptadas (shaping) durante el cual, las personas se involucran en práctica de actividades funcionales con progresiones medibles, a partir de la selección de unas tareas específicas acordes con las capacidades del paciente de acuerdo a la ejecución se refuerza de forma positiva cuando la ejecución es acertada, pero no se resaltan los errores, posteriormente las actividades se vuelven cada vez más difíciles [44]. Los protocolos de aplicación pueden variar dependiendo de quién es el que este efectuando el estudio, el programa de tratamiento (número de terapia/sesiones/ semana) y a su vez la duración de las sesiones. [41]
En una revisión efectuada por Taub [15] se combinaron métodos tales como: 1) la colocación de medio guante en el brazo menos afectado como un recordatorio no uso y práctica de tareas adaptadas 2) práctica de tareas adaptadas sólo en el brazo parético, y 3) terapia física intensiva (por ejemplo, la terapia acuática, facilitación neurofisiológica, y la práctica de tareas) del brazo parético durante 5 horas al día durante 10 días laborables consecutivos. La intervención de medio guante fue diseñada de modo que la terapia de restricción del lado sano pueda ser empleada con los personas que tienen problemas de equilibrio y podría estar en riesgo de caídas al usar un cabestrillo. Recientemente, se ha usado un “guante de seguridad de protección” acolchado que deja el brazo no afectado libre para que no se comprometa la seguridad, pero impide el uso de la mano y los dedos en las actividades de la vida diaria.
El protocolo de intervención se ha mostrado diverso desde el inicialmente descrito, donde la restricción ocupaba un 90% de la vigilia del participante hasta el presentado a la fecha, sin embargo, la mayoría de los elementos de tratamiento originales siguen siendo parte del procedimiento estándar. En el actual protocolo de CIMT, tal como se aplica en los entornos de investigación y clínica, consta de 3 elementos principales y múltiples componentes y subcomponentes. Estos incluyen: 1) tareas repetitivas orientadas a tareas de la extremidad superior más deterioradas, durante varias horas al día durante 10 o 15 días de semana consecutivos (dependiendo de la gravedad del déficit inicial); 2) la aplicación de un “paquete de transferencia” [45] que se refiere a las herramientas de adherencia de los métodos de comportamiento para mejorar la adherencia, diseñados para transferir las ganancias realizadas en el laboratorio de investigación o clínica, con el medio ambiente real de la persona; y 3) limitando a la persona a utilizar la extremidad superior más afectada, en las horas de vigilia durante el curso del tratamiento; a veces mediante la restricción de la extremidad superior menos deteriorada.
En cuanto a los aditamentos para efectuar la restricción comparativa, entre el uso de una restricción voluntaria y una restricción pasiva (uso de cabestrillo) aplicando el mismo protocolo de intervención, se encontró que pueden ser comparables y que no existe ninguna diferencia significativa en cuanto al uso de los dos tipos de restricción, durante la aplicación del protocolo modificado a tres meses y al año. [46,47,48] Igualmente dentro de las variaciones se ha presentado adición de restricción de tronco durante la ejecución de las actividades. [49,50]
La característica principal de la terapia es la combinación de estos componentes de tratamiento y su aplicación a través de una restricción inducida, integrada, y sistemática para inducir al usuario al uso de la extremidad superior afectada, durante 6 u 8 horas al día, por un período de 2 o 3 semanas consecutivas (dependiendo de la gravedad del déficit inicial). [47] Cada uno de los elementos, el componente y estrategias subcomponentes se describen en las secciones siguientes. [47]
Tabla1. Tabla adaptada de: Constraint-induced movement therapy: characterizing the intervention protocol. Morris, DM; Taub, E; Mark, VW. [47]
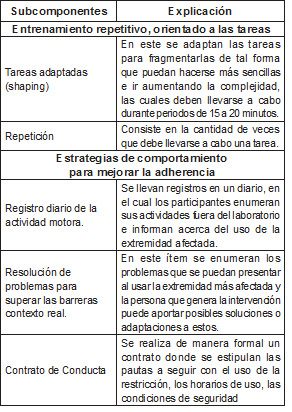

Como se describió anteriormente, se puede generar variabilidad dependiendo la actividad y la progresión del tratamiento. A su vez, las modificaciones en el protocolo original se han hecho con el fin de facilitar de forma más generalizada el desarrollo de programas con el objetivo de brindar la posibilidad de extender el protocolo sin colocar demandas excesivas sobre los recursos hospitalarios.[48] Una consideración adicional que debería generarse, es la modificación de los protocolos de tratamiento en función de la edad, el sexo y la etapa del participante, además de la importancia de mirar la adherencia y la motivación. [51]
Discusión
Los resultados descritos coinciden con lo encontrado con Corbetta, [52] los protocolos de intervención manejados han sido diversos y oscilan entre 5 a 8 horas día con un promedio de 10 a 20 horas semanales, igualmente los participantes cumplían como requisito contar con cognición preservada, y con unas condiciones previas a nivel de extensión metacarpo falángicas y de muñeca, en este estudio finalmente afirman que existe un moderado efecto benéfico por la intervención. La literatura revisada reafirma lo encontrado; aunque los efectos sean mínimos se ha establecido mejoría en la gran mayoría de la población tratada. Lo que concuerda, con lo hallado por Kwakkel [53] en cuanto a efectos, los hallazgos se remiten a favor del protocolo modificado que contiene intervenciones entre 2 y 4 horas al día, los reportes se generan después de la intervención en términos de la función motora, tono muscular, percepción subjetiva de uso, actividades de la vida diaria y calidad de movimiento en el brazo-mano paretico. [54] Al igual que lo arrojado por Shi 2011 [55] que comparaba los efectos del protocolo mCIMT frente a la rehabilitación tradicional, los resultados revelaron en este caso, efectos estadísticamente significativos FMA, ARAT, MAL-AOU y MAL-QOM P< 0,001. Al igual que los encontrados en el estudio de Takebayashi et al, [56] donde se demostró incremento en el uso del brazo valorado con la escala MAL cantidad de uso P= 0,047 a favor del grupo sometido a la intervención.
De acuerdo con los principios de la conformación, el tratamiento se realiza a través de aumentos específicos, individualizados en dificultad de la tarea y la complejidad. [57] Es necesario entender que no es una medida que pueda extenderse a toda la población puesto que hay unas requisitos previos necesarios en la implementación del protocolo, lo que dificulta la aplicación en algunos de los pacientes que asisten a recibir rehabilitación, en los sistemas de salud actuales en nuestro país, la mayoría de los personas son remitidas cuando hay un proceso de instauración de sinergias; una de las condiciones descritas que pueden limitar la aplicabilidad y eficacia del tratamiento. Las investigaciones adicionales deben centrarse en cuál es el punto más importante de la intervención si es la intensidad del entrenamiento, el “uso forzado” de la mano afectada, la formación específica de la tarea, o una combinación de éstos, además de incluir factores como las medidas objetivas del tratamiento, la adherencia, y a su vez la práctica basada en la evidencia.[58] a su vez deben generarse usando medidas de evaluación estandarizadas que posibiliten la reproducción y la comparación con los estudios generados a nivel mundial.
La situación en Latinoamérica hace que la población presente condiciones diferentes, de acuerdo con las características contextuales “Se considera que aproximadamente a los seis meses de padecer una Enfermedad Cerebro Vascular (ECV), el 26,1% de los personas ha fallecido, el 41,5% es independiente y el 32,4% es dependiente, estimándose de forma global que entre los supervivientes del ECV, el 44% tiene una dependencia funcional de por vida”; [59] en ese sentido, se hace necesario generar futuras investigaciones, que se centren, en la importancia de estos efectos en la funcionalidad, adherencia y protocolos, [42] además de establecer costos, condiciones, para la intervención en la población, necesidad de capacitación en el personal que efectuará la aplicación, presencia de eventos adversos. [60] Es importante considerar igualmente, la percepción de la persona al recibir el tratamiento y los terapeutas al impartirlo; un estudio de los temas y opiniones de terapeutas sobre CIMT [61] arrojó, que la mayoría de los sujetos informaron que querían participar en CIMT y más del 80% de los terapeutas informaron, que en sus instalaciones no podían administrar un protocolo de estas características.
Se concluye que la evidencia es extensa y las modificaciones presentadas al protocolo inicial descrito también, los resultados han sido generados con poblaciones amplias, lo que han permitido que se generen nuevos elementos, o las transformaciones de algunos de acuerdo a lo referido y a lo reportado a partir de la investigación, es un método que puede usarse y que está generando resultados a favor de su aplicabilidad y tratamiento. Es necesario efectuar más procesos de investigación en Latinoamérica que faciliten que esta intervención sea generalizada, para establecer los efectos de su aplicación y obtener en esta técnica una opción rehabilitadora.
Conflictos de interés: las autoras declaran que no existe conflicto de interés.
Fuentes de financiación: departamento de postgrados Universidad Autónoma de Manizales.
Literatura citada
- Stroke group. World Health Organization: Recom- mendations on Stroke prevention, diagnosis, and therapy: Report of the WHO Task Force on Stroke and other cerebrovascular disorders. Stroke 1989; 20(10):1407-1431.
- Capildeo R, Haberman S, Rose F. Neuroepidemi- ology in the developing countries. J R Soc Med 1982; 75(5):305-306.
- Pan American Health Organization; World Health Orga- nization. Health conditions in the Americas. Wash- ington DC: Panamerican Health Organization; 1994.
- Chaves-Sell F, Medina T. Epidemiología de la En- fermedad Cerebrovascular en Latinoamérica. Rev Neurol (Ecua) 2004; 13(1):2.
- Pradilla G, Vesga B, León-Sarmiento F, Geneco G. Estudio neuroepidemiológico nacional (EPINEU- RO) colombiano. Rev Panam Salud Pública 2003; 14(2):104-111.
- Silva F, Zarruk JG, Quintero C, Arenas W. Cerebro- vascular disease in Colombia. Rev Col Cardiol 2006; 13(2):85-89.
- Kapandji AI. Fisiología Articular, Miembro Su- perior. En: Kapandji AI. Fisiología Articular. 5º ed. Madrid: Médica Panamericana; 1999. p. 174.
- Curtin M, Molineux M. Occupational Therapy and Physical Dysfunction. 6º ed. Edinburgh: Churrchill Livingstone; 2009.
- Labajos-Manzanares M, Galán-Pineda C, Moreno- Gonzales N, Sánchez-Guerrero E. Reducción sen- sitiva de la mano. Fisioterapia 2004; 26(2):114-122.
- Jorgensen H, Nakayama H, Raaschou H, Vive-Lars- en J, Støier M, Olsen T. Outcome and time course of recovery in stroke. Part II: Time course of recovery. The Copenhagen Stroke Study. Arch Phys Med Rehabil 1995; 76(5): 406-412.
- Hiraoka K. Rehabilitation effort to improve upper extremity function in post-stroke patients. J Phys Ther Sci 2001; 13(1):5-9.
- Nakayama H, Jorgensen H, Raaschou H. Recovery of upper extremity function in stroke patients: the Copenhagen Stroke Study. Arch Phys Med Rehabil 1994; 75(4):394-8
- Uswatte G, Taub E, Morris D, Thompson P. The Motor Activity Log-28 assessing daily use of the hemiparetic arm after stroke. Neurology 2006; 67(7):1189-1194.
- Gauthier L, Taub E, Mark V, Barghi A, Uswatte G. At- rophy of Spared Gray Matter Tissue Predicts Poor- er Motor Recovery and Rehabilitation Response in Chronic Stroke. Stroke 2012; 43(2):456-457.
- Taub E, Uswatte G, Pidikitini R. Constraint-Induced Movement Therapy: A New Family of Techniques with Broad Application to Physical Rehabilitation-A Clin- ical Review. J Rehabil Res Dev 1999; 36(3):237-251.
- Roldán P, Pavón M, Pérez A, Andújar C. Terapia por restricción del lado sano. En: Cano De la Cuerda R, Collado Vázquez S. Neurorehabilitación Métodos específicos de valoración y tratamiento. Madrid: Médica Panamericana; 2012.
- Smania N, Gandolfi M, Paolucci S, Losa M, Lanes P. Reduced-Intensity Modified Constraint Induced Movement Therapy Versus Conventional Therapy for Upper Extremity Rehabilitation After Stroke: A Multicenter Trial. Neurorehabil Neural Repair 2012; 26(9):1035-1045.
- Corbetta D, Sirtori V, Castellini G, Moja L, Gatti R. Constraint-induced movement therapy for upper extremities in people with stroke. Cochrane Da- tabase Syst Rev 2015; 10(3):1-116
- Taub E, Wolf S. Constraint- induced (CI) movement techniques to facilitate upper extremity use in stroke patients. Top Stroke Rehabil 1997; 3(4):38-61.
- Tuke A. Constraint induced movement therapy: a narrative review. Physioterapy 2008; 94(2):105-114.
- Bonaiuti D, Rebasti L. The constraint induced movement therapy: a systematic review of ran- domized controlled trials on the adults stroke patients. Eura Medhicophys 2007; 43(2):139-146.
- Hoare B, Wasiak J, Imms C, Carey L. Constraint-in- duced movement therapy in the treatment of the upper limb in children with hemiplegic cerebral palsy: a Cochrane Systematic Review. Clin Rehabil 2007; 21(8):675-685.
- Ostendorf C, Wolf S. Effect of Forced Use of the Upper Extremity of a Hemiplegic Patient on Changes in Function: A Single-Case Design. Phys Ther 1981; 61(7):1022-1028.
- Wolf S, Blanton S, Baer H, Breshears J, Butler A. Repetitive task practice: a critical review of con- strain induced movement therapy. Neurologist 2012; 8(6): 325-338.
- Laible M, Grieshammer S, Seidel G, Rijntjes M, Wei- ller C, Hamzei F. Association of activity changes in the primary sensory cortex with successful motor rehabilitation of the hand following stroke. Neurorehabil Neural Repair 2012; 26(7):881-8
- Treger I, Aidinof L, Lehrer H, Kalichman L. Cons- traint-induced movement therapy alters cerebral blood flow in subacute post-stroke patients. Am J Phys Med Rehabil 2012; 91(9):804-9.
- Blanco I, Sangrador C, Sánchez M. Pronóstico de recuperación funcional en personas super- vivientes de un ictus. Rehabil Madr 2000; 34(6): 412-22.
- Gollin ES. Developmental plasticity: behavioral and biological aspects of variation in develpo- mental En: Gollin ES. Developmental plasticity. London: Elsevier; 1981.
- Doussoulin-Sanhueza A. Como se fundamenta la neurrorehabilitación desde el punto de vista de la neuroplasticidad. Arch Neurocien (Mex) 2011; 16(4): 216-222.
- Bayon M, Martinez J. Plasticidad cerebral inducida por algunas terapias aplicadas en el paciente con ictus. Rehabilitación (Madr) 2008; 42(2): 86-91.
- Liepert J, Miltner W, Bauder H, Sommer M, Dettme C, Weiller C, et al. Motor cortex plasticity during constraint-induced movement therapy in stroke patients. Neurosci Lett 1998; 250(1): 5-8.
- Lucas M, Ribeiro P, Cagy M, Teixeira S, Chaves F, Carvalho D, et al. Neurorestorative Effects of Con- straint-Induced Movement Therapy after Stroke: An Integrative Review. Neuroscience Med 2013; 4(4):253-262.
- Wolf S, Lecraw D, Barton L. Forced use of hemi- plegic upper extremities to reverse the effect of learned nonuse among chronic stroke and head-injured patients. Exp Neurol 1989; 104(2): 125-132.
- Kunkel A, Kopp B, Muller G. Constraint-induced movement therapy for motor recovery in chronic stroke patients. Arch Phys Med Rehabil 1999; 80(6): 624-628.
- Taub E, Uswatte G, Mark V. The functional signif- icance of cortical reorganization and the parallel development of CI therapy. Front Hum Neurosci 2014; 8(396):1-20.
- Suputtitada A, Suwanwela N, Tumvitee S. Effective- ness of constraint induced movement therapy in chronic stroke patients. J Med Assoc ThaI 2004; 87(12):1482-1490.
- Wolf S, Thompson P, Winstein C, Miller J, Blan- ton S, Nichols-Larsen DS, et al. The EXCITE Stroke Trial Comparing Early and Delayed Con- straint-Induced Movement Therapy. Stroke 2010; 41(10):2309-2315.
- Koyama T, Sano K, Tanaka S, Hatanaka T, Domen K. Effective targets for constraint induced move- ment therapy for patients with upper-extremity impairment after stroke. NeuroRehabilitation 2007; 22(4):287-293.
- Jarrah M, Al-Jarrah M, Nazzal M, Maayah M, Sam- mour M, Jamous M. Effectiveness of constraint-in- duced movement therapy (CIMT) as home-based therapy on Barthel Index in patients with chronic stroke. Top Stroke Rehabil 2009; 16(3):207-211.
- Kng C, Wong A, Chow K, Li H, Chun P. A study of constraint-induced movement therapy in sub- acute stroke patients in Hong Kong. Clin Rehabil 2008; 22(2):112-124.
- Singh P, Pradhan B. Study to assess the effective- ness of modified constraint induced movement therapy in stroke subjects: A randomized controlled trial. Ann Indian Acad Neurol 2013; 16(2):180-184.
- Thrane G, Friborg O, Anke A, Indredavik B. A me- ta-analysis of constraint-induced movement ther- apy after stroke. J Rehabil Med 2014; 46(9):833-842.
- Feys H, Weerdt W, Selz B, Cox-Steck G. Effect of a Therapeutic Intervention for the Hemiplegic Upper Limb in the Acute Phase After Stroke A Single-Blind, Randomized, Controlled Multicenter Trial. Stroke 1998; 29(4):785-792.
- Fleet A, Page S. Modified Constraint-Induced Movement Therapy for Upper Extremity Recovery Post Stroke: What Is the Evidence? Top Stroke Rehabil 2014; 21(4):319-331.
- Taub E, Uswatte G, Mark V, Morris D, Barman J, Bowman M, et al. Method for enhancing real-world use of a more affected arm in chronic stroke: transfer package of constraint-induced movement therapy. Stroke 2013; 44(5):1383-1388.
- Krawczyk M, Sidaway M, Radwanska A, Zaborska J, Ujma R, Członkowska A. Effects of sling and voluntary constraint during constraint induced movement therapy for the arm after stroke: a randomized, prospective, single-centre, blinded observer rated study. Clin Rehabil 2012; 26(11): 990-998.
- Morris D, Taub E, Mark V. Constraint-induced movement therapy: characterizing the interven- tion protocol. Eura Medicophys 2006; 42(3):257-268.
- Henderson C, Manns P. Group modified constraint-in- duced movement therapy (mCIMT) in a clinical setting. Disabil Rehabil 2012; 34(25):2177-2183.
- Bang D, Shin W, Choi H. Effects of modified con- straint-induced movement therapy combined with trunk restraint in chronic stroke: A double-blinded randomized controlled pilot trial. NeuroRehabilita- tion 2015; 37(1):131-137.
- Lima R, Michaelsen S, Nascimento L, Polese J, Pereira N, Teixeira-Salmela L. Addition of trunk restraint to home-based modified constraint-in- duced movement therapy does not bring addition- al benefits in chronic stroke individuals with mild and moderate upper limb impairments: A pilot randomized controlled trial. NeuroRehabilitation 2014; 35(3):391-404.
- Stock R, Thrane G, Askim T, Karlsen G, Langørgen E, Erichsen A, et al. Norwegian constraint-induced therapy multisite trial: adherence to treatment protocol applied early after stroke. J Rehabil Med 2015; 47(9):816-823.
- Corbetta D, Sirtori V, Moja L, Gatti R. Constraint induced movement therapy in stroke patients: systematic review and meta-analysis. Eur J Phys Rehabil Med 2010; 46(4):537-544.
- Kwakkel G, Veerbeek J, van Wegen E, Wolf S. Con- straint-Induced Movement Therapy after Stroke. Lancet Neurol 2015; 14(2):224-234.
- Page S, Sisto S, Johnston M, Levine P, Hughes M. Modified constraint induced therapy in subacute stroke: a case study. Phys Med Rehabil 2002; 83(2):286-290.
- Shi Y, Tian J, Yang K, Zhao Y. Modified con- straint-induced movement therapy versus tradi- tional rehabilitation in patients with upper-extrem- ity dysfunction after stroke: a systematic review and meta-analysis. Arch Phys Med Rehabil 2011; 92(6):972-982.
- Takebayashi T, Koyama T, Amano S, Hanada K, Tabusadani M, Hosomi M, et al. A 6-month follow-up after constraint-induced movement therapy with and without transfer package for patients with hemiparesis after stroke: a pilot quasi-randomized controlled trial. Clin Rehabil 2013; 27(5):418-426.
- Deppe w, Thuemmler K, Fleischer J, Berger C, Mey- er S, Wiedemann B. Modified constraint-induced movement therapy versus intensive bimanual training for children with hemiplejia – a randomized controlled trial. Clin Rehabil 2013; 27(10):909-920.
- Diniz L, Santos M. Neuroplasticidade na terapia de restriçäo e induçäo do movimento em pacientes com acidente vascular encefálico. Med reabil 2003; 22(3):53-55
- Soto C. Percepción de la calidad de vida en pa- cientes que han sufrido Ictus. Alcalá de Henares: Universidad de Alcalá; 2012.
- Gillick B, Krach L, Feyma T, Rich T, Moberg K, Menk J, et al. Safety of primed repetitive transcranial magnetic stimulation and modified constraint-in- duced movement therapy in a randomized con- trolled trial in pediatric hemiparesis. Arch Phys Med Rehabil 2015; 96(4):104-113.
- Page S, Levine P, Sisto S, Bond Q, Johnston M. Stroke patients’ and therapists’ opinions of con- straint-induced movement therapy. Clin Rehabil 2002; 16(1):55-60.

